Псевдотуберкулёз.
Псевдотуберкулез (экстраинтестинальный иерсиниоз, дальневосточная скарлатиноподобная лихорадка) – инфекционная патология группы иерсиниозов, протекающая с интоксикационно-лихорадочным синдромом, поражением ЖКТ, кожи, суставов. Заболеваемость псевдотуберкулезом регистрируется во всех странах мира; в России ежегодно диагностируется у 10 тыс. человек. В Республике Мордовия ежегодно регистрируется 1-2 случая. Псевдотуберкулез встречается в любых возрастных группах, но преимущественно среди детей до 14 лет.
В течении псевдотуберкулеза выделяют фазу заражения, кишечную (энтеральную) фазу, фазу регионарной инфекции, фазу генерализации инфекции, фазу паренхиматозной инфекции и реконвалесценции. Генерализация иерсиниозной инфекции связана с выходом микроорганизмов и их токсинов в кровь, развитием бактериемии и токсемии. Эта фаза соответствует максимальной выраженности клинической симптоматики псевдотуберкулеза. При прогрессировании процесса происходит поражение клеток печени и селезенки, что сопровождается нарушением их функции.
Клинические формы заболевания.
Псевдотуберкулез может протекать в различных клинических формах с развитием изолированных или смешанных синдромов. На основании данного принципа выделяют:
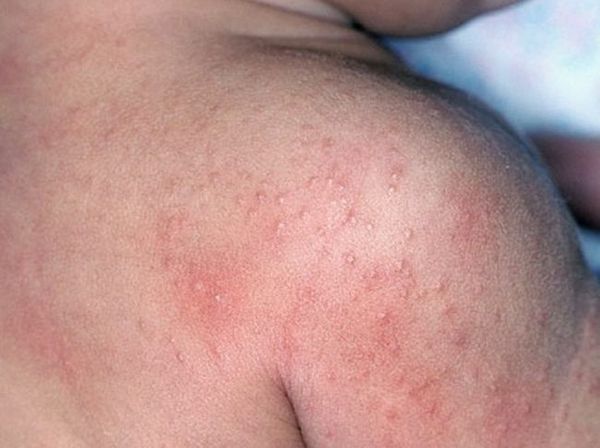
— скарлатиноподобную форму псевдотуберкулеза – основным, а подчас единственным симптомом выступает кожная сыпь, напоминающая таковую при скарлатине.
— артралгическую форму псевдотуберкулеза – характеризуется лихорадочным состоянием, миалгиями и полиартиритом с припухлостью суставов.
— смешанную форму псевдотуберкулеза – сочетает в себе диспепсический синдром скарлатиноподобную сыпь, артралгии, постоянную или волнообразную лихорадку.
— септический вариант псевдотуберкулеза – сопровождается развитием инфекционно-токсического шока.
Степень тяжести псевдотуберкулеза (легкая, среднетяжелая и тяжелая) оценивается по выраженности интоксикации и изменений со стороны внутренних органов.
Инкубационная стадия псевдотуберкулеза длится от 3 до 18 дней. Вслед за этим следует острый (реже – подострый или постепенный) подъем температуры до 38-40°С, сопровождающийся общеинтоксикационным синдромом (слабостью, ознобом, плохим аппетитом, мышечными и суставными болями, бессонницей, головной болью, инъецированностью склер). В начальном периоде могут отмечаться катаральные изменения: першение в горле, заложенность носа, кашель, иногда – тонзиллит. В дальнейшем появляются боли в эпигастрии и правой подвздошной области, тошнотой, рвотой, послаблением и учащением стула до 2-3-х и более раз в сутки.
В период разгара псевдотуберкулеза возникают артралгии, припухлость межфаланговых, лучезапястных, голеностопных и коленных суставов. Нередко отмечается увеличение печени и селезенки, желтушность кожи и склер, повышение биохимических проб печени; в отдельных случаях развивается картина острого холецистита. Признаками инфекционно-токсического поражения почек при псевдотуберкулезе служат боли в пояснице, уменьшение диуреза; изменения в общем анализе мочи. При благоприятном течении псевдотуберкулеза на 5-7-й сутки наступает улучшение: происходит постепенное снижение температуры, исчезают признаки интоксикации, пропадает сыпь и признаки поражения внутренних органов. Полное выздоровление наступает к 15 дню от начала заболевания. В более тяжелых случаях длительность заболевания может достигать 1-1,5 месяцев; при рецидивах и обострениях псевдотуберкулеза реконвалесценция затягивается до 2-3 месяцев.
При появлении перечисленных симптомов заболеваний необходимо обратиться к врачу, который назначит лечение.
Прогноз и профилактика
Обычно псевдотуберкулез протекает доброкачественно и завершается выздоровлением. Летальные исходы, обусловленные возможными осложнениями, редки. Основное место в системе профилактических мероприятий занимает борьба с грызунами, правильная организация хранения продуктов питания на складах и в домашних условиях, санитарный контроль за водоснабжением, хранением и реализацией овощей, технологией пищевого производства в ДОУ и учреждениях общественного питания.
Псевдотуберкулез
Псевдотуберкулез – иерсиниозная инфекции, характеризующаяся развитием токсической, аллергической и полиочаговой органной симптоматики. Течение псевдотуберкулеза сопровождается полиморфными проявлениями: лихорадкой, интоксикацией, кишечными расстройствами, катаральными явлениями, скарлатиноподобной сыпью, артралгией и припухлостью суставов. Решающая роль в диагностике псевдотуберкулеза принадлежит бактериологическому исследованию, серологическим методам, ПЦР. В качестве этиотропной терапии псевдотуберкулеза назначаются антибиотики (тетрациклин, хлорамфеникол, цефалоспорины и др.); дополнительно – антигистаминные средства, инфузии растворов.
Общие сведения
Псевдотуберкулез (экстраинтестинальный иерсиниоз, дальневосточная скарлатиноподобная лихорадка) – инфекционная патология группы иерсиниозов, протекающая с интоксикационно-лихорадочным синдромом, поражением ЖКТ, кожи, суставов. Заболеваемость псевдотуберкулезом регистрируется во всех странах мира; в России экстраинтестинальный иерсиниоз ежегодно диагностируется у 10 тыс. человек. Уровень заболеваемости выше в экономически развитых странах, где наряду со спорадическими случаями отмечаются пищевые эпидемические вспышки. Псевдотуберкулез встречается в любых возрастных группах, преимущественно среди детей до 14 лет. Снижение заболеваемости псевдотуберкулезом является актуальной задачей практической инфекциологии, гастроэнтерологии, педиатрии.
Причины псевдотуберкулеза
Генерализация иерсиниозной инфекции связана с выходом микроорганизмов и их токсинов в кровь, развитием бактериемии и токсемии. Эта фаза соответствует максимальной выраженности клинической симптоматики псевдотуберкулеза. При прогрессировании процесса происходит поражение клеток ретикулоэндотелиальной системы с преимущественной фиксацией возбудителя в печени и селезенке. Паренхиматозная фаза псевдотуберкулеза сопровождается гепатоспленомегалией, нарушением функции печени. Активация клеточного иммунитета и выработка специфических антител знаменует собой элиминацию возбудителя и клиническое выздоровление.
Классификация
Псевдотуберкулез может протекать в различных клинических формах с развитием изолированных или смешанных синдромов. На основании данного принципа выделяют:
Некоторые авторы дополняют классификацию псевдотуберкулеза формами острого аппендицита, мезентериального лимфаденита, терминального илеита и вторично-очаговой формой (энтероколит, узловатая эритема и синдром Рейтера). В типичных случаях псевдотуберкулез протекает с частичным или полным сочетанием симптомов различных клинических форм. Степень тяжести псевдотуберкулеза (легкая, среднетяжелая и тяжелая) оценивается по выраженности интоксикации и изменений со стороны внутренних органов.
Симптомы псевдотуберкулеза
Инкубационная стадия псевдотуберкулеза длится от 3 до 18 дней. Вслед за этим следует острый (реже – подострый или постепенный) подъем температуры до 38-40°С, сопровождающийся общеинтоксикационным синдромом (слабостью, ознобом, плохим аппетитом, мышечными и суставными болями, бессонницей, головной болью, инъецированностью склер). В начальном периоде могут отмечаться катаральные изменения: першение в горле, заложенность носа, кашель, иногда – тонзиллит. В дальнейшем клиническая картина псевдотуберкулеза дополняется болями в эпигастрии и правой подвздошной области, тошнотой, рвотой, послаблением и учащением стула до 2-3-х и более раз в сутки.
В период разгара псевдотуберкулеза возникают артралгии, припухлость межфаланговых, лучезапястных, голеностопных и коленных суставов. Нередко отмечается увеличение печени и селезенки, желтушность кожи и склер, повышение биохимических проб печени; в отдельных случаях развивается картина острого холецистита. Изменения со стороны сердечно-сосудистой системы могут включать брадикардию или тахикардию, умеренную артериальную гипотензию, реже – аритмию. Признаками инфекционно-токсического поражения почек при псевдотуберкулезе служат боли в пояснице, уменьшение диуреза; изменения в общем анализе мочи (микрогематурия, цилиндрурия, альбуминурия, пиурия). Возможно развитие диффузного гломерулонефрита.
При благоприятном течении псевдотуберкулеза на 5-7-й сутки наступает улучшение: происходит постепенное снижение температуры, исчезают признаки интоксикации, пропадает сыпь и признаки поражения внутренних органов. Полное выздоровление наступает к 15 дню от начала заболевания. В более тяжелых случаях длительность заболевания может достигать 1-1,5 месяцев; при рецидивах и обострениях псевдотуберкулеза реконвалесценция затягивается до 2-3 месяцев. Относительно редкими осложнениями псевдотуберкулеза могут являться миокардит, пневмония, менингит, полиневриты, острая почечная недостаточность.
Диагностика
При проведении клинической диагностики наибольшее значение имеет сочетание лихорадки, скарлатиноподобной сыпи, признаков поражения ЖКТ и суставов. Эпидемиологический анамнез при псевдотуберкулезе нередко указывает на групповой характер заболеваемости, употребление в пищу овощей, зимне-весеннюю сезонность. Решающая роль в диагностике псевдотуберкулеза принадлежит лабораторным (бактериологическим, серологическим, молекулярно-генетическим) методам исследования. Для выделения культуры бактерий производится посев крови, мочи, мокроты, кала, мазка из зева на питательные среды. Из серологических исследований для подтверждения псевдотуберкулеза применяются реакция агглютинации (РА), реакция преципитации (РП), реакция связывания комплемента (РСК), реакция пассивной гемагглютинации (РПГА), иммуно-ферментный анализ (ИФА). В целях экстренной диагностики используется метод ПЦР, с помощью которого ДНК иерсиний выявляется не только в биологическом материале, но также в воде и пище.
Иногда с целью исключения острого живота приходится прибегать к диагностической лапароскопии или лапаротомии. Ввиду полиморфности клинической картины псевдотуберкулез приходится дифференцировать с корью, скарлатиной, краснухой, ОРВИ, острыми кишечными инфекциями, энтеровирусной инфекцией, геморрагическими лихорадками, ревматизмом, сыпным тифом и др.
Лечение псевдотуберкулеза
В период лихорадки назначается постельный режим и щадящая диета. Легкие формы псевдотуберкулеза обычно не требуют проведения антибиотикотерапии. При среднетяжелом и тяжелом течении инфекции из этиотропных препаратов наиболее эффективны хлорамфеникол, цефалоспориновые антибиотики, тетрациклин, доксициклин, гентамицина сульфат, стрептомицина сульфат. Курс противомикробной терапии составляет 7–10 дней; при генерализованной форме – 14 дней. При выраженной интоксикации и дегидратации проводится инфузионная терапия – внутривенное введение глюкозо-электролитных и полиионных растворов. В комплексную терапию псевдотуберкулеза включаются десенсибилизирующие средства, НВПС, кортикостероиды, энтеросорбенты, иммунокорректоры, поливитамины. Критериями выздоровления служат нормализация самочувствия и двукратные отрицательные результаты бактериологического обследования.
Прогноз и профилактика
Обычно псевдотуберкулез протекает доброкачественно и завершается выздоровлением. Летальные исходы, обусловленные возможными осложнениями, редки. Основное место в системе профилактических мероприятий занимает борьба с грызунами, правильная организация хранения продуктов питания на складах и в домашних условиях, санитарный контроль за водоснабжением, хранением и реализацией овощей, технологией пищевого производства в ДОУ и учреждениях общественного питания.
Что такое псевдотуберкулез? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 13 лет.
Определение болезни. Причины заболевания
Псевдотуберкулёз (дальневосточная скарлатиноподобная лихорадка) — острое и хроническое сапрозоонозное инфекционное заболевание, вызываемое бактерией Yersinia pseudotuberculosis. Хозяева возбудителя — люди и животные, места развития — органические и неогранические предметы. В ходе заболевания происходит воспаление кишечных лимфатических узлов, бактерия выделяет эндотоксины и поражает весь организм.
Характеризуется синдромом общей инфекционной интоксикации, точечными высыпаниями, поражением печени и суставов, воспалением конечного отдела тонкого кишечника.
Этиология
Возбудитель — Yersinia pseudotuberculosis (палочка псевдотуберкулёза). Название бактерии происходит из-за внешней схожести патологических изменений внутренних органов с изменениями при туберкулёзе (туберкулёзные бугорки).
Вид: Yersinia pseudotuberculosis
Yersinia pseudotuberculosis — грамм-отрицательная палочка, не образующая споры. Любит влагу, растёт при пониженных температурах, например в овощехранилищах, устойчива во внешней среде. Хорошо развивается на обычных питательных средах с оптимумом температуры 2-10°С, образуя полупрозначные бело-жёлтые колонии.
В почве и воде сохраняется годами, в молоке до 3 недель, на овощах до 2 месяцев, при кипячении погибает через 30 минут, 3 % хлорамин убивает бактерию за 1-2 часа, ультрафиолетовое излучение приводит к гибели за 30 минут. Может размножаться в холодильнике.
Y. pseudotuberculosis прикрепляется к клетке хозяина при помощи трансмембранных белков (инвазины) и специфических рецепторов (интегрины), причём одновременно блокирует возможность запуска иммунного ответа на поверхности клетки-хозяина. Проникнув в клетку, патоген паразитирует, вызывая изменения состава клеточной среды в худшую для клетки-хозяина сторону. В клетку поступают необходимые для бактерии вещества, а белки возбудителя не попадают наружу, что препятствует раннему развитию иммунного ответа.
Эпидемиология
Резервуаром и основным источником инфекции являются грызуны, проживающие рядом с человеком, дикие и домашние животные (коровы, козы, лошади, овцы), а также неживые объекты внешней среды (овощи, корнеплоды, влажная почва). У животных болезнь может вызывать ограниченный некроз тканей и образование гранулём в паренхиматозных органах. Человек очень редко является источником заражения.
Наибольшая заболеваемость в России регистрируется на Дальнем Востоке, в Сибири, Северо-Западном регионе и Санкт-Петербурге. Это связано с большим количеством грызунов на этих территориях и подходящих для жизнедеятельности бактерии климатических условиях — прохлады и влажности. Заболевание сезонное, чаще встречается в зимний и весенний период.
Механизмы передачи:
Основной путь передачи инфекции — пищевой (овощные блюда и молочные продукты без предварительной термической обработки). Другой распространённый путь передачи — употребление воды из открытых водоемов.
Факторами передачи выступают овощи, корнеплоды, молоко, почва или пыль. Больные люди могут быть заразны, однако какой-то значимой роли в заболеваемости это не играет — случаи заражения довольно редки, так как даже при наличии симптомов не выделяется значительного количества бактерий для инфицирования.
В последнее время возросло число хронических и рецидивирующих форм болезни, несмотря на то, что иммунитет после болезни формируется стойкий. Повторные заболевания обусловлены возникновением других штаммов бактерии.
Симптомы псевдотуберкулеза
Инкубационный период заболевания составляет от 3 до 18 дней. Начало подострое — основной синдром появляется минимум через сутки, но не позднее 3 суток от начала болезни. Псевдотуберкулёз может протекать под маской множества заболеваний: острых кишечных инфекции другой этиологии, воспалительных заболеваниях кишечника неинфекционного характера, скарлатины, гепатита, что часто затрудняет постановку правильного диагноза.
В классическом варианте можно перечислить следующие синдромы:
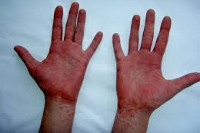
Больные ощущают озноб, головную боль, общее недомогание. Появляются боли в мышцах и суставах, нарастает бессонница. Температура тела достигает 38-40°С с постоянными значениями (колебания в течение суток не превышают 1°С на фоне отсутствия лечения). Характерна заторможенность. Возможно першение в горле, кашель и насморк. Постепенно появляются боли в животе (преимущественно в правой нижней части брюшной полости) области), тошнота, возможна рвота и диарея (в последнее время редкий признак). Присутствует тяжесть в правом подреберье, в некоторых случаях темнеет моча и светлеет кал, появляется сыпь на теле. Боли в суставах могут приобретать крайне выраженный характер вплоть до обездвиживания больного.
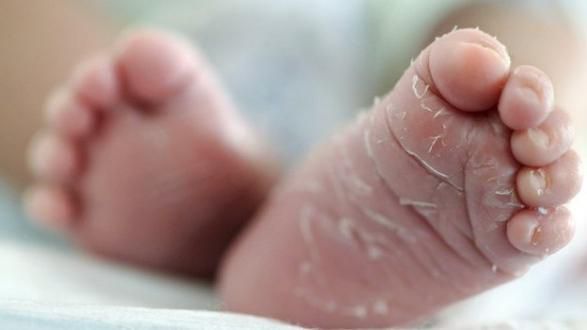
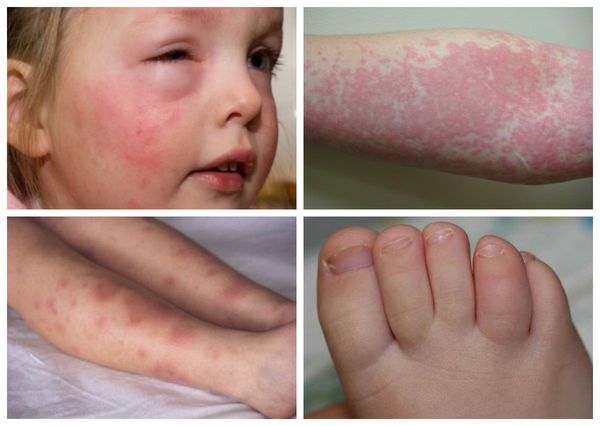
Кожа сухая и горячая на ощупь, присутствует одутловатость и гиперемия лица. Возможна ограниченное покраснение и отёчность лица, шеи, кистей и стоп, а в конце болезни на стопах и кистях появляется пластинчатое шелушение.
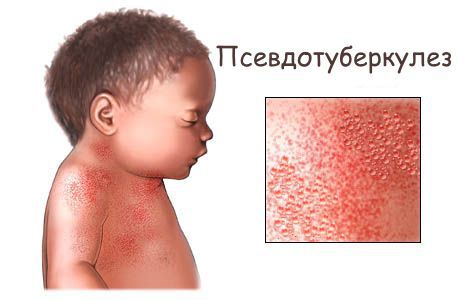
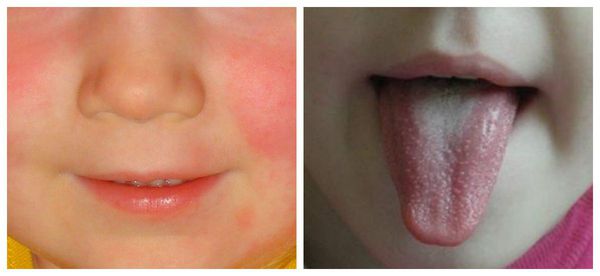
Возможны кровоизлияния в глазное яблоко и конъюнктиву век, покраснение слизистой оболочки ротоглотки (как при ОРЗ), иногда мелкие высыпания на слизистых оболочках ротоглотки). На 2-4 дни болезни появляется ярко-красная точечная сыпь повсеместной локализации, симметричная, на обычном фоне кожи, со сгущением в складках кожи. При высыпаниях наблюдается бледный носогубный треугольник (как при скарлатине).
Язык покрыт в первые дни белым налётом, потом налёт сходит и язык приобретает ярко-малиновую окраску.
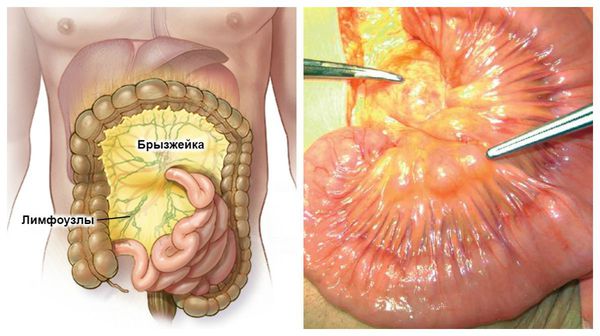
Со стороны органов желудочно-кишечного тракта нередко выявляется болезненность и урчание, увеличение печени и селезёнки и другие симптомы, по клинике заболевания полностью имитирующие острый аппендицит.
При затяжном и особенно при хроническом течении развиваются патологические токсико-аллергические реакции, происходит аутоиммунная перестройка иммунной системы человека, что выражается в периодических лихорадках, неярко выраженной интоксикации, высыпаниях, нарушениях зрения, миокардитах, воспалительных процессах в суставах.
Патогенез псевдотуберкулеза
Входные ворота заболевания — слизистая оболочка желудочно-кишечного тракта.
Патологический процесс проходит в несколько фаз:
Классификация и стадии развития псевдотуберкулеза
По Международной классификации болезней 10-го пересмотра (МКБ-10) заболевание может обозначаться двумя кодами:
По клинической форме псевдотуберкулёз подразделяется на:
По степени тяжести выделяют:
По течению заболевание может протекать с рецидивами (в 50 % случаев) и без.
По длительности псевдотуберкулёз бывает:
Осложнения псевдотуберкулеза
В период разгара болезни, особенно при применении бактерицидных антибиотиков, возможно такое осложнение, как инфекционно-токсический шок — резкое падение артериального давления и повышение температуры тела, нарушение сознания, кровоизлияния и кровотечения, полиорганная недостаточность (сердца, лёгких, почек).
К аллергическим осложнениям относят:
Осложнения, связанные с воспалением оболочки мозга ( менингит и менингоэнцефалит ) проявляются выраженной головной болью до тошноты, рвотой, потерей сознания, чувствительностью к шуму, свету, ригидностью мышц шеи и другой менингеальной симптоматикой.
При развитии нефрита появляются боли в поясничной области, отёки, кровь в моче, учащается мочеиспускание.
Острая почечная недостаточность — внезапное нарушение функции почек — выражается снижением количества отделяемой мочи (вплоть до анурии – полного её отсутствия), тошнотой, слабостью, рвотой.
Диагностика псевдотуберкулеза
Диагноз ставится на основе клинической картины, сбора анамнеза и лабораторной диагностики.
В лабораторную диагностику входит:
Дифференциальная диагностика зависит от формы заболевания:
Лечение псевдотуберкулеза
Для лечения необходим палатный режим (пациенту разрешается передвигаться в пределах палаты). Ограничения в питании незначительные: рекомендуется диета № 15 по Певзнеру (общий стол) — обычный рацион с некоторым ограничением тяжелой пищи, без алкоголя при нетяжелой форме болезни. При поражении печени необходимо соблюдать диету № 5 (без алкоголя, с ограничением жирного, жареного, острого и копчёного).
Медикаментозная терапия включает применение антибиотиков фторхинолонового и цефалоспоринового рядов не менее двух недель под строгим контролем врача, так как имеется риск развития инфекционно-токсического шока.
Патогенетическая терапия:
Пациента выписывают при стихании клинической симптоматики и нормализации общеклинических лабораторных показателей, но не ранее 20-го дня от начала болезни. Такой подход помогает выявить и устранить рецидивы заболевания.
Прогноз. Профилактика
При неосложненных формах в присутствии своевременно начатого лечения прогноз благоприятный. Такие формы болезни хорошо поддаются терапии. При осложнениях, запущенном течении болезни и запоздалом антибактериальном лечении возможно формирование хронических форм, развитие аутоиммунных ревматологических и гастроэнтерологических заболеваний. Осложнения в целом редки, количество хронических форм и аутоиммунных последствий невыяснено из-за сложностей диагностики и низкой осведомлённости врачей.
Профилактика псевдотуберкулёза:
Инфекционные болезни: национальное руководство
Инфекционные болезни: национальное руководство. Под ред. Н.Д. Ющука, Ю.Я. Венгерова. М. : ГЭОТАР-Медиа, 2009. — 1040 с.— (Серия «Национальные руководства»)
ISBN978-5-9704-1000-4
Под ред. Н.Д. Ющука, Ю.Я. Венгерова.
М. : ГЭОТАР-Медиа, 2009. — 1040 с.— (Серия «Национальные руководства»)
Национальные руководства — первая в России серия практических руководств по основным медицинским специальностям, включающих всю основную информацию, необходимую врачу для непрерывного последипломного образования. В отличие от большинства других руководств, в национальных руководствах равное внимание уделено профилактике, диагностике, фармакотерапии и немедикаментозным методам лечения.
Национальное руководство «Инфекционные болезни» содержит современную информацию об организации службы инфекционной помощи в России, о методах диагностики и лечения инфекционных болезней. В издании впервые приведены рекомендации по основным клиническим синдромам, подробно освещены наиболее значимые заболевания.
Приложение к руководству на компакт-диске включает дополнительные иллюстрации и фотографии, фармакологический справочник, нормативно-правовые документы, стандарты ведения больных, медицинские калькуляторы.
Вподготовке настоящего издания в качестве авторов-составителей и рецензентов принимали участие ведущие специалисты. Все рекомендации прошли этап независимого рецензирования.
Руководство предназначено для инфекционистов, семейных врачей, врачей общей практики, студентов старших курсов медицинских вузов, интернов, орди- наторов, аспирантов.
Авторы, редакторы и издатели руководства предприняли максимум усилий, чтобы обеспечить точность представленной информации, в том числе дозировок лекарственных средств. Осознавая высокую ответственность, связанную с подготовкой руководства, и учитывая постоянные изменения, происходящие в медицинской науке, мы рекомендуем уточнять дозы лекарственных средств по соответствующим инструкциям. Пациенты не могут использовать эту информацию для диагностики и самолечения.
Права на данное издание принадлежат издательской группе «ГЭОТАР-Медиа». Воспроизведение и распространение в каком бы то ни было виде части или целого издания не могут быть осуществлены без письменного разрешения издательской группы.
ISBN 978-5-9704-1000-4
© Коллектив авторов, 2008
© Издательская группа «ГЭОТАР-Медиа», 2009
Псевдотуберкулёз
Псевдотуберкулёз (англ. pseudotuberculosis) — зоофильный сапроноз с фекально-оральным механизмом передачи возбудителя. Характеризуется полиморфизмом клинических проявлений, интоксикацией, лихорадкой, поражением ЖКТ, печени, кожи, суставов и других органов.
Коды по МКБ-10
А04.8. Энтероколит псевдотуберкулёзный.
Этиология
Yersinia pseudotuberculosis — грамотрицательная палочковидная бактерия с перитрихиальными жгутиками, относится к семейству Enterobacteriaceae. Капсул не содержит. Спор не образует. Обладает сходными с Y. enterocolitica морфологическими, культуральными и биохимическими свойствами.
Y.pseudotuberculosis имеет жгутиковый (Н) антиген, два соматических (О) антигена (S и R) и антигены вирулентности — V и W. Описано 16 серотипов Y. pseudotuberculosis или О-групп. Большинство штаммов, встречающихся на территории РФ, принадлежат к I (60–90%) и III (83,2%) серотипам. О-антигены бактерии имеют антигенное сходство между серотипами внутри вида и другими представителями семейства энтеробактерий (Y. pestis, сальмонеллами группы В и D, Y. enterocolitica О:8, О:18 и О:21), что необходимо учитывать при интерпретации результатов серологических исследований.
Ведущую роль в развитии псевдотуберкулёза отводят факторам патогенности Y. pseudotuberculosis: адгезии, колонизации на поверхности кишечного эпителия, инвазивности, способности к внутриклеточному размножению в эпителиальных клетках и макрофагах и цитотоксичности. Энтеротоксигенность штаммов слабая. Контроль вирулентности осуществляют хромосомные и плазмидные гены.
Бактерии Y. pseudotuberculosis представляют собой довольно однородную группу как внутри вида, так и в пределах отдельных серотипов. Все известные их штаммы относятся к безусловно-патогенным. Различия в проявлении патогенных свойств Y. enterocolitica и Y. pseudotuberculosis определяют особенности течения иерсиниоза и псевдотуберкулёза.
Устойчивость Y. pseudotuberculosis и Y. enterocolitica к физико-химическим воздействиям не различается.
Эпидемиология
Для псевдотуберкулёза характерно многообразие источников и резервуаров инфекции. Первичный резервуар — почва. Существование почвенных и водных паразитарных систем связано со способностью иерсиний переходить в «некультивируемые» формы. Вторичными резервуарами и источниками инфекции выступают 124 вида и 18 отрядов млекопитающих, 4 вида пресмыкающихся, 1 вид земноводных, 7 видов рыб, эктопаразиты грызунов и птиц (блохи, иксодовые и гамазовые клещи), комары и слепни. Основной источник Y. pseudotuberculosis — синантропные, полусинантропные и дикие грызуны, у которых заболевание протекает в острой и хронической формах с поражением ЖКТ. У домовых мышей чаще развиваются генерализованные формы, вызывающие гибель животных. Люди при контакте с грызунами заражаются крайне редко. Человек не может быть источником инфекции.
Главный механизм передачи — фекально-оральный. Пути — пищевой и водный. Основные факторы передачи Y. pseudotuberculosis — овощи и зелень, употребляемые без термической обработки, соления (квашеная капуста, солёные огурцы, помидоры), реже — фрукты, молочные продукты и вода. Возможно заражение воздушно-пылевым путём через пыль, контаминированную вирулентными штаммами (сухая уборка помещений, подметание).
Восприимчивость и постинфекционный иммунитет как при иерсиниозе. Современная эпидемиология псевдотуберкулёза мало отличается от таковой иерсиниоза. Однако для первого более характерны вспышечная заболеваемость, охватывающая большие коллективы людей с вовлечением всех возрастных групп, независимо от пола и профессии, и частое заражение детей.
Псевдотуберкулёз относят к широко распространённым в мире инфекциям, встречающимся повсеместно и неравномерно. Подавляющее большинство сообщений о случаях данного заболевания принадлежит европейским странам. РФ относится к эндемичным территориям. Чаще вспышки регистрируют в Центральной части и на северо-западе РФ, Крайнем Севере, Дальнем Востоке и Субарктике Евразии. Подъёмы заболеваемости регистрируют в весенне-летний (III–V месяцы), осенне-зимний (X–XII месяцы) и летний (V–VII месяцы) периоды.
Меры профилактики
Профилактика псевдотуберкулёза сходна с таковой иерсиниоза.
Патогенез
Внедрение Y. pseudotuberculosis начинается сразу в ротовой полости, что клинически проявляется синдромом тонзиллита. Значительная часть возбудителя, преодолев желудочный барьер, колонизирует эпителий преимущественно лимфоидных образований подвздошной и слепой кишки (первая фаза). Затем происходит инвазия эпителия слизистых оболочек кишечника; возбудитель проникает в слизистый слой и преодолевает эпителий кровеносных сосудов — развиваются первичная бактериемия и гематогенная диссеминация (вторая фаза). Далее наблюдают генерализацию инфекции, характеризующуюся диссеминацией возбудителя в органах и тканях, размножение в них и развитие системных нарушений (третья фаза). Основную роль в этом процессе играют инвазивность и цитотоксичность Y. pseudotuberculosis. Проникновение через кишечный эпителий осуществляется через эпителиальные клетки и межклеточные пространства с помощью М-клеток и мигрирующих фагоцитов. Размножение Y. pseudotuberculosis в эпителиоцитах и макрофагах приводит к разрушению этих клеток, развитию язв и внеклеточному размножению иерсиний в центре формирующихся милиарных абсцессов во внутренних органах.
Микроколонии бактерий, располагающиеся внеклеточно, вызывают кариорексис полинуклеаров, которые их окружают. На месте этих очажков во многих внутренних органах формируются гранулёмы.
Таким образом,при псевдотуберкулёзе наблюдают гематогенную и лимфогенную диссеминацию Y. pseudotuberculosis и резко выраженный токсико-аллергический синдром. Максимальные клинико-морфологические изменения развиваются не во входных воротах инфекции (ротоглотка, верхние отделы тонкой кишки), а во вторичных очагах: в печени, лёгких, селезёнке, илеоцекальном углу кишечника и регионарных лимфатических узлах. В связи с этим любая клиническая форма заболевания начинается как генерализованная инфекция.
В период реконвалесценции (четвёртая фаза) происходит освобождение от возбудителя и восстанавливаются нарушенные функции органов и систем. Y. pseudotuberculosis элиминируют поэтапно: сначала из кровеносного русла, затем из лёгких и печени. Длительно иерсинии сохраняются в лимфатических узлах и селезёнке. Цитопатическое действие бактерий и их длительная персистенция в лимфатических узлах и селезёнке могут привести к повторной бактериемии, клинически проявляющейся обострениями и рецидивами.
При адекватном иммунном ответе заболевание заканчивается выздоровлением. Единой концепции механизма формирования вторично-очаговых форм, затяжного и хронического течения инфекции нет. У 9–25% больных, перенёсших псевдотуберкулёз, формируются синдром Рейтера, болезнь Крона, Гужеро–Шёгрена, хронические заболевания соединительной ткани, аутоиммунные гепатиты, эндо-, мио-, перии панкардиты, тромбоцитопении и др.
Клиническая картина
Инкубационный период продолжается от 3 до 19 дней (в среднем 5–10 дней), иногда сокращается до 1–3 сут.
Классификация
Единой клинической классификации псевдотуберкулёза нет. Рекомендовано использование классификации (с небольшими изменениями) Н.Д. Ющука и соавт. (табл. 17-14).
| Клиническая форма | Вариант | Степень тяжести | Течение |
|---|---|---|---|
| Признаки | Абдоминальная форма псевдотуберкулёза | Острый аппендицит |
|---|---|---|