Stemi кардиология что это
ESC 2017: новые рекомендации по лечению острого инфаркта миокарда AMI-STEMI
Рекомендации Европейского кардиологического общества по лечению острого инфаркта миокарда с подъемом сегмента ST (AMI-STEMI) обновлены впервые с 2012 года. Основные положения документа в рамках Конгресса Европейского общества кардиологов (26-30 августа 2017, Барселона, Испания) представили профессор Стефан Джеймс из Уппсальского университета Швеции и профессор Борха Ибанес из Национального Центра исследований сердечно-сосудистых заболеваний Испании.
В клинических рекомендациях 2017 года впервые дано четкое определение, когда начинать отсчет 90 минут для проведения чрескожного коронарного вмешательства (ЧКВ). Отсчет необходимо начинать со времени диагностики инфаркта миокарда с подъемом сегмента ST (STEMI) на электрокардиограмме.
Термин «дверь-баллон» (door-to-balloon) удален из рекомендаций. Первый медицинский контакт (FMC) определяется как момент времени, когда пациент изначально оценивается врачом, фельдшером или медсестрой, который получает и интерпретирует ЭКГ.
В случаях, когда фибринолиз является стратегией реперфузии, максимальная временная задержка от диагноза STEMI до лечения сокращена с 30 минут в рекомендациях ESC 2012 года до 10 минут в рекомендациях ESC 2017 года.
Полная реваскуляризация не была рекомендована в документе 2012 года, в котором говорилось, что следует лечить только связанные с инфарктом артерии. В документе 2017 года указано, что следует рассмотреть полную реваскуляризацию не связанных с зоной инфаркта артерий во время индексного вмешательства или в другой момент времени до выписки из стационара.
В документе ESC 2017 года более не рекомендуется аспирация тромба и отсроченное стентирование. Что касается ЧКВ, использование стентов с лекарственным покрытием, а не голых металлических стентов, получило более серьезную рекомендацию, как и использование радиального, а не бедренного артериального доступа.
Продление двойной антитромбоцитарной терапии (ДАТ) сверх 12 месяцев может быть рассмотрено у ряда пациентов.
Снижен класс рекомендаций по применению бивалирудина с I до IIa, повышен класс рекомендаций по применению эноксапарина с IIb до IIa. Кангрелор, который не упоминался в документе 2012 года, рекомендован в качестве варианта лечения у определенной категории больных.
В текущую версию документа включена рекомендация о дополнительной липидснижающей терапии у пациентов с уровнем ЛПНП выше 1,8 ммоль/л, несмотря на прием максимально переносимой дозы статинов.
Stemi кардиология что это
ESC 2017: новые рекомендации по лечению острого инфаркта миокарда AMI-STEMI
Рекомендации Европейского кардиологического общества по лечению острого инфаркта миокарда с подъемом сегмента ST (AMI-STEMI) обновлены впервые с 2012 года. Основные положения документа в рамках Конгресса Европейского общества кардиологов (26-30 августа 2017, Барселона, Испания) представили профессор Стефан Джеймс из Уппсальского университета Швеции и профессор Борха Ибанес из Национального Центра исследований сердечно-сосудистых заболеваний Испании.
В клинических рекомендациях 2017 года впервые дано четкое определение, когда начинать отсчет 90 минут для проведения чрескожного коронарного вмешательства (ЧКВ). Отсчет необходимо начинать со времени диагностики инфаркта миокарда с подъемом сегмента ST (STEMI) на электрокардиограмме.
Термин «дверь-баллон» (door-to-balloon) удален из рекомендаций. Первый медицинский контакт (FMC) определяется как момент времени, когда пациент изначально оценивается врачом, фельдшером или медсестрой, который получает и интерпретирует ЭКГ.
В случаях, когда фибринолиз является стратегией реперфузии, максимальная временная задержка от диагноза STEMI до лечения сокращена с 30 минут в рекомендациях ESC 2012 года до 10 минут в рекомендациях ESC 2017 года.
Полная реваскуляризация не была рекомендована в документе 2012 года, в котором говорилось, что следует лечить только связанные с инфарктом артерии. В документе 2017 года указано, что следует рассмотреть полную реваскуляризацию не связанных с зоной инфаркта артерий во время индексного вмешательства или в другой момент времени до выписки из стационара.
В документе ESC 2017 года более не рекомендуется аспирация тромба и отсроченное стентирование. Что касается ЧКВ, использование стентов с лекарственным покрытием, а не голых металлических стентов, получило более серьезную рекомендацию, как и использование радиального, а не бедренного артериального доступа.
Продление двойной антитромбоцитарной терапии (ДАТ) сверх 12 месяцев может быть рассмотрено у ряда пациентов.
Снижен класс рекомендаций по применению бивалирудина с I до IIa, повышен класс рекомендаций по применению эноксапарина с IIb до IIa. Кангрелор, который не упоминался в документе 2012 года, рекомендован в качестве варианта лечения у определенной категории больных.
В текущую версию документа включена рекомендация о дополнительной липидснижающей терапии у пациентов с уровнем ЛПНП выше 1,8 ммоль/л, несмотря на прием максимально переносимой дозы статинов.
Stemi кардиология что это
Синонимы: инфаркт миокарда с подъемом сегмента ST, острый инфаркт миокарда (ИМ), острый трансмуральный инфаркт, инфаркт миокарда (ИМ) с зубцом Q.
Патофизиология. Вследствие кровоизлияния в атеросклеротическую бляшку и постепенно нарастающего тромбоза коронарной артерии происходит стенозирование ее просвета с исходом в окклюзию. Это приводит к ишемии миокарда, кровоснабжаемого пораженной коронарной артерией, и его некрозу.
Тщательные многолетние эпидемиологические исследования больных инфарктом миокарда (ИМ) показали, что у них имеются факторы риска. Сочетание этих факторов способствует ускорению атеросклеротического процесса и многократному увеличению риска инфаркта миокарда (ИМ). К известным на сегодняшний день факторам риска относятся курение, повышенный уровень холестерина в крови, высокое АД и сахарный диабет.
Помимо перечисленных четырех главных факторов риска, известны и другие, в частности, избыточная масса тела, стресс, гиподинамия, наследственная предрасположенность.
Симптомы инфаркта миокарда с подъемом сегмента ST (ИМпST):
• Сильная ангинозная боль, длящаяся более 15 мин
• Подъем сегмента ST на ЭКГ
• Положительные результаты анализа крови на креатинкиназу, ее МВ-фракцию, тропонины (I или Т)
Диагностика инфаркта миокарда с подъемом сегмента ST (ИМпST)
ЭКГ, как правило, имеет решающее значение для установления диагноза. Уже через 1 ч после появления типичного болевого приступа в большинстве случаев на ЭКГ отмечаются четкие признаки ИМ. Поэтому диагностика ИМ является важнейшей задачей электрокардиографии.
При анализе ЭКГ у больных инфарктом миокарда (ИМ) следует обратить внимание на следующие особенности.
• Признаки ИМ должны быть однозначными. В большинстве случаев изменения на ЭКГ бывают настолько типичны, что диагноз можно поставить, не прибегая к дальнейшему обследованию.
• Другие важные заболевания, особенно в острой стадии, например приступ стабильной стенокардии у больного ИБС, перикардит или миокардит, не следует ошибочно интерпретировать как ИМ. Например, при перикардите на ЭКГ нет отчетливых признаков ИМ.
• В процессе диагностики ИМ необходимо установить также стадию ИМ, т.е. следует указать, по крайней мере, идет ли речь об острой фазе или это старый инфаркт. Это важно, так как лечение ИМ имеет свои особенности в зависимости от стадии заболевания.
• В диагнозе следует отразить также локализацию ИМ. В частности, следует дифференцировать инфаркт передней стенки ЛЖ от инфаркта его задней стенки. В зависимости от локализации ИМ можно ориентировочно определить, какая коронарная артерия поражена.
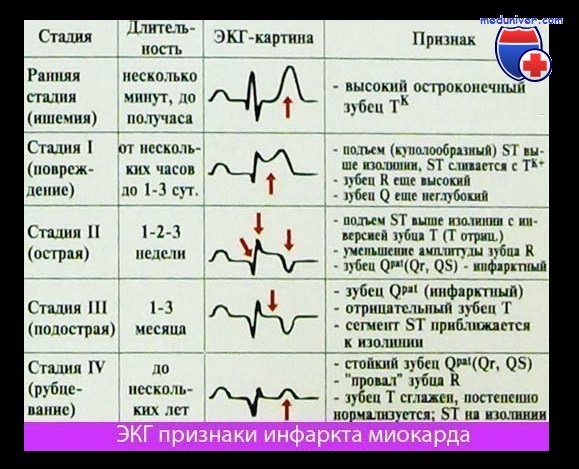
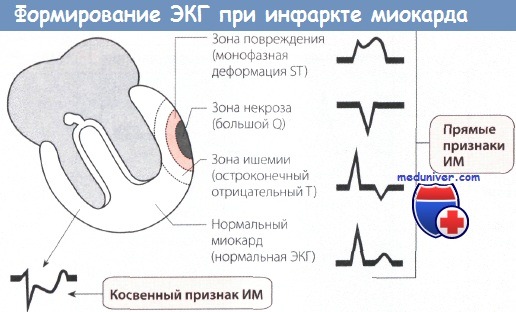
Интерпретация отдельных показателей ЭКГ при инфаркте миокарда (ИМ)
1. Большой зубец Q (зона некроза). Вследствие некроза миокарда в зоне инфаркта ЭДС не возникает. Результирующий вектор ЭДС направлен от зоны некроза. Поэтому на ЭКГ регистрируется глубокий и уширенный зубец Q (зубец Q Парди) в отведениях, которые располагаются непосредственно над зоной ИМ.
2. Подъем сегмента ST. Зона некроза миокарда окружена зоной повреждения. Поврежденная ткань по сравнению со здоровой в конце деполяризации желудочка несет меньший отрицательный заряд, поэтому менее возбудима. Поэтому в зоне повреждения возникает вектор, который соответствует сегменту ST и направлен от электрически отрицательного миокарда к электрически менее отрицательному, т.е. к части миокарда, которая заряжена относительно положительно. Поэтому на ЭКГ, соответствующей зоне повреждения, регистрируется подъем сегмента ST.
3. Остроконечный отрицательный зубец Т. ЭКГ зоны ишемии обнаруживает изменения в фазе реполяризации. Вектор реполяризации направлен от зоны ишемии к здоровому миокарду. При повреждении эпикардиальных слоев миокарда вектор ЭДС направлен снаружи внутрь. Поэтому в отведениях, в которых в норме регистрируются положительные зубцы Т, теперь появляются симметричные остроконечные отрицательные зубцы Т (коронарные зубцы Т Парди).
Результаты исследования сывороточных маркеров некроза миокарда становятся положительными через 2-6 ч после развития ишемии.
Появление тропонинов в сыворотке крови отражает образование тромба в коронарной артерии. Поэтому анализ крови на тропонины из-за высокой чувствительности (90% при выполнении через 6 ч) и специфичности (примерно 95%) является стандартным исследованием в экстренной диагностике острого инфаркта миокарда (ИМ).
Определение сывороточных маркеров некроза миокарда играет важную роль не только в диагностике острого инфаркта миокарда (ИМ), но и позволяет судить о его динамике. Особенно велико их значение в тех случаях, когда данные ЭКГ стертые или маскируются блокадой ножки ПГ либо синдромом WPW. Затруднительна диагностика инфаркта миокарда (ИМ) и в тех случаях, когда инфаркт локализуется в бассейне огибающей ветви левой коронарной артерии.
В настоящее время в диагностике инфаркта миокарда (ИМ) применяют оба указанных метода исследования: ЭКГ и анализ крови на сывороточные маркеры некроза миокарда. Причем они не конкурируют, а дополняют друг друга.
Несмотря на это, как показали ранее выполненные нами исследования, предсказательная ценность ЭКГ более высокая по сравнению с анализом крови на сывороточные маркеры некроза миокарда, так как в большинстве случаев острого ИМ изменения на ЭКГ при внимательном ее чтении появляются уже в течение 1-го часа после начала ишемии и являются надежными диагностическими признаками, в то время как повышение уровня сывороточных маркеров во многих случаях не связано с ишемическим повреждением миокарда.
Кроме того, существенное преимущество ЭКГ состоит также в том, что ее можно выполнять столько раз, сколько нужно, не причиняя больному какого-либо неудобства.
При появлении боли в груди следует во всех случаях зарегистрировать ЭКГ. При подозрении на ИМ рекомендуется выполнять контрольную ЭКГ по меньшей мере каждые 3 дня в сочетании с анализом крови на сывороточные маркеры некроза миокарда.
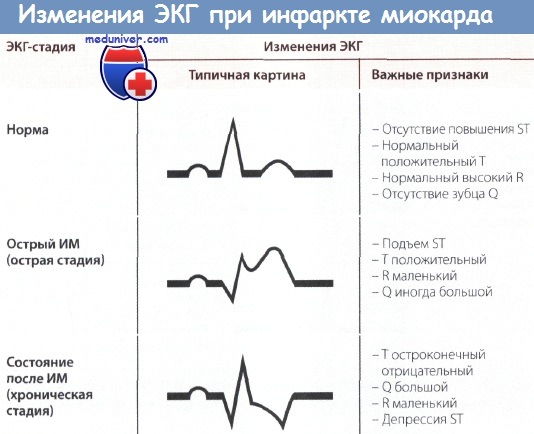
На ЭКГ при остром инфаркте миокарда (ИМ) появляются следующие изменения: независимо от локализации ИМ, т.е. как при инфаркте передней стенки, так и при инфаркте задней стенки в острой фазе происходит значительное изменение сегмента ST. В норме подъем сегмента ST отсутствует, хотя иногда возможны его незначительные подъем или депрессия даже у практически здоровых людей.
При остром инфаркте миокарда (ИМ) первым признаком на ЭКГ бывает отчетливый подъем сегмента ST. Этот подъем сливается со следующим за ним положительным зубцом Т, и, в отличие от нормы, граница между ними исчезает. В таких случаях говорят о монофазной деформации сегмента ST. Такая монофазная деформация патогномонична для острой фазы, т.е. для «свежего» ИМ.
Дифференциальная диагностика инфаркта миокарда с подъемом сегмента ST (ИМпST) с положительным зубцом Т показана на рисунке ниже.
Незадолго до появления монофазной деформации сегмента ST при внимательном анализе ЭКГ можно отметить чрезвычайно высокие остроконечные зубцы Т (так называемые асфиксические Т, или сверхострые Т), обусловленные острой субэндокардиальной ишемией.
Острый и уширенный зубец Q может регистрироваться уже в острой стадии ИМ, однако этот признак не является обязательным. Отрицательный зубец Т в острой стадии может еще отсутствовать.
При «старом» инфаркте миокарда (ИМ) имевший место ранее подъем сегмента ST уже не определяется, но появляются другие изменения, затрагивающие зубцы Q и Т.
В норме зубец Q неширокий (0,04 с) и неглубокий, не превышая по высоте четвертой части зубца R в соответствующем отведении. При «старом» ИМ зубец Q уширен и глубокий.
Зубец Т в норме положительный и составляет не менее 1/7 высоты зубца R в соответствующем отведении, что отличает его от зубца Т при ИМ после острой стадии (т.е. в ранней фазе II стадии), когда он становится глубоким, остроконечным и отрицательным (коронарный зубец Т Парди), кроме того, отмечается депрессия сегмента ST. Однако иногда зубец Т расположен на изолинии и не снижен.
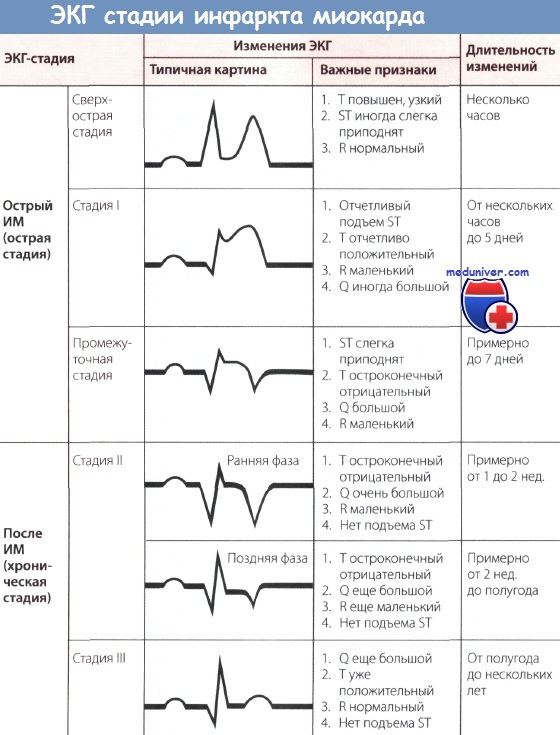
Обычно для определения ЭКГ-стадии инфаркта миокарда (ИМ) бывает достаточно классификации, представленной на рисунке ниже. Классификация, представленная на рисунке выше, позволяет точнее оценить динамику ИМ.
В целом считается, что чем больше отведений, в которых отмечаются патологические изменения, тем обширнее зона ишемии миокарда.
Изменения ЭКГ, а именно большой зубец Q (признак некроза, зубец Q Парди) и отрицательный зубец Т с депрессией сегмента ST или без нее являются типичными для сформировавшегося рубца при «старом» ИМ. Эти изменения проходят по мере улучшения состояния больного. Однако известно, что, несмотря на клиническое улучшение и заживление, признаки старого инфаркта, особенно большой зубец Q сохраняются.
Подъем сегмента ST с положительным зубцом Т, т.е. монофазная деформация сегмента ST с большим зубцом Q, сохраняющаяся более 1 нед., и переход сегмента ST в медленно поднимающуюся дугу должны вызвать подозрение на аневризму сердца.
Дальнейшая тактика после диагностики инфаркта миокарда с подъемом ST (ИМпST) такая же, как и при инфаркте миокарда без подъема сегмента ST (ИМбпST).
Особенности ЭКГ при инфаркте миокарда с подъемом сегмента ST (остром трансмуральном инфаркте):
• Некроз миокарда, обусловленный окклюзией коронарной артерии
• Длительный приступ интенсивной сжимающей загрудинной боли
• В острой стадии: подъем сегмента ST и положительный зубец Т
• В хронической стадии: глубокий остроконечный отрицательный зубец T и большой зубец Q
• Положительный результат анализа крови на креатинкиназу и тропонины
Учебное видео ЭКГ при инфаркте миокарда
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Инфаркт миокарда и нестабильная стенокардия
Подход к лечению в Инновационном сосудистом центре
Современная технология лечения ОКС и нестабильной стенокардии подразумевает коронарографию, ангиопластику и стентирование поражённой артерии. Эта тактика с успехом применяется у нас в клинике. В нашей клинике есть чёткое понимание того, что спасение жизни при инфаркте зависит от времени, когда было восстановлено коронарное кровоснабжение. Поэтому принимая машины скорой помощи, мы организуем экспресс-диагностику и подготовку больного к коронарографии в течение 5 минут. Среднее время восстановления коронарного кровотока после поступления больного в клинику составляет менее 20 минут. Отличительные особенности, подготовка наших специалистов и организация работы клиники позволяет сохранять очень низкий уровень летальности при инфаркте миокарда.
Причины инфаркта миокарда
Тип 1 – спонтанный, вследствие первичного коронарного события, такого как разрыв, растрескивание или расслоение атеросклеротической бляшки
Тип 2 – инфаркт развивается вследствие уменьшения кровообращения сердца вследствие вторичных причин, таких как спазм коронарной артерии, коронарной эмболия, анемия, аритмия, гипертензия или гипотензия.
Тип 4 – связанный с коронарной ангиопластикой или стентированием:
Тип 4а – развитие инфаркта миокарда вследствие чрескожного коронарного вмешательства.
Тип 4б – инфаркт, связанный с тромбозом стента.
Тип 5 – развитие инфаркта миокарда, связанного с аортокоронарным шунтированием.
Клинические синдромы при инфаркте
Атипичные формы инфаркта
Помимо характерной для инфаркта сдавливающей боли за грудиной, выделяют ещё несколько форм инфаркта, которые могут напоминать другие заболевания или протекать бессимптомно. К ним относятся:
Классификация инфаркта
По ЭКГ обычно выделяют на два варианта: с подъёмом сегмента ST (ЅТEMI) и без подъёма сегмента ST (NSTEMI). Подъём сегмента ST на электрокардиограмме и последующим изменением специфических лабораторных показателей свидетельствует о формировании очага гибели сердечной мышцы. Термин «Острый коронарный синдром» часто используется для определения тактики первичной врачебной помощи и включает в себя все варианты острого нарушения коронарного кровообращения.
Осложнения
Осложнения инфаркта связаны с повреждением участков сердца, проводящих путей, тромбозами полостей сердца. Развитие инфаркта значит гибель того или иного структурного элемента сердца.
Примерно у 90% больных отмечаются различные формы нарушений сердечного ритма (аритмии) во время или сразу после события. У 25% пациентов, нарушение ритма проявляются в течение первых 24 часов. В этой группе больных риск серьёзных аритмий, таких как фибрилляция желудочков, является наибольшим в течение первого часа, а затем постепенно сокращается. Врач должен правильно оценивать эти аритмии, так как некоторые из них могут привести к остановке сердца, поэтому необходим постоянный мониторинг ЭКГ у больных с ишемией миокарда.
Гибель ткани сердца вследствие прекращения кровоснабжения может привести к распаду этой ткани и повреждению структуры сердца. Чаще всего наблюдаются 3 основных механических осложнений инфаркта:
Аневризма левого желудочка это локализованный участок миокарда с аномальными выпячиванием и деформацией во время систолы и диастолы, который появляется вследствие замещения миокарда рубцовой тканью. Аневризма опасна скоплением тромботических масс в её просвете с последующей эмболией (переносом) их с током крови в другие органы. При аневризме увеличивается объём левого желудочка, а значит проявляется его относительная функциональная недостаточность.
При инфаркте в левом желудочке нередко возникает пристеночный тромб, особенно часто он развивается после инфарктов, произошедших в области передней стенки левого желудочка. Частота этого осложнения при инфаркте составляет 20-60 %, что приводит к высокому риску отрыва и переноса тромба с током крови (эмболии). Антикоагулянтная терапия может существенно уменьшить риск развития тромбоза и эмболии.
Клинические синдромы, связанные с повреждением миокарда после инфаркта
Воспаление околосердечной сумки (перикарда) наблюдается примерно у 10% пациентов после перенесённого инфаркта со значительным повреждением миокарда. Перикардит обычно лечится противовоспалительными препаратами или при большом скоплении жидкости может проводится пункция перикарда для облегчения состояния пациента.
Прогноз
Острый инфаркт миокарда приводит в результате к 30% смертности, а половина смертей происходят до прибытия в больницу. В течение первого года после острого сердечного приступа умирают 5-10% выживших. Приблизительно половина всех пациентов подвергаются повторной госпитализации в течение 1 года после предыдущего события. Большое значение для прогноза имеет объём поражённой ткани миокарда. Он сильно варьирует и во многом зависит от степени инфаркта, остаточной функции левого желудочка, и будет ли проведено восстановление кровообращения в миокарде.
Лучший прогноз связан со следующими факторами:
Неблагоприятный прогноз связан со следующими факторами:
Преимущества лечения в клинике
Диагностика
 Симптомы инфаркта миокарда
Симптомы инфаркта миокарда
Стенокардия (пациент испытывает сжимающие боли за грудиной): самый первый признак поражения коронарных артерий и симптом грядущего инфаркта миокарда. Большинство пациентов отмечают предшествующие приступы стенокардии, которая даёт аналогичную боль в груди. Разница в основном в продолжительности болевого синдрома: при стенокардии кровообращение восстанавливается, боль отступает в течение нескольких минут, а миокард не повреждается.
При инфаркте поток крови критически снижен или полностью заблокирован, боль длится дольше и сердечная мышца может погибнуть в ближайшие часы. Затянувшийся приступ стенокардии должен заставить срочно вызвать скорую помощь! Около 25% всех инфарктов происходит без предшествующей стенокардии, но могут сопровождаться снижением давления и появлением одышки.
Основные симптомы инфаркта миокарда связаны с болью и острой сердечной недостаточностью :
Диагностика инфаркта складывается из методов определения характера инфаркта и формы повреждения миокарда и определения причин этого повреждения. Для диагностики используются следующие методы:
Электрическая активность сердца регистрируется с помощью электродов, прикреплённых к коже. Определённые отклонения в электрической активности сердца могут помочь специалистам определить зоны ишемии миокарда и уточнить диагноз.
Это ультразвуковое исследование сердца. Она позволяет выявить зоны нефункционирующего миокарда при его гибели и в результате определить функциональный резерв сердца — фракцию выброса.
Контрастное вещество вводится в кровеносные сосуды сердца. Затем рентгеновский аппарат делает серию снимков (ангиография), показывая проходимость этих коронарных артерий. Это исследование позволяет определить причину ишемии миокарда и принять меры для нормализации кровотока по коронарным артериям.
Наиболее чувствительным и специфичным маркёром гибели клеток миокарда является повышение концентрации тропонинов I и Т. В норме эти тропонины в крови не определяются. Возникновение некроза кардиомиоцитов сопровождается сравнительно быстрым и значительным увеличением концентрации тропонинов I и Т уже через 2–6 ч после сердечного приступа.
Лечение

Большинство инфарктов развивается в течение нескольких часов, поэтому не стоит ждать, чтобы появились все признаки и последствия сердечного приступа. Чаще всего сердечный приступ сопровождается болью в грудной клетке, которая не проходит после приёма нитроглицерина, однако бывают и безболевые формы, особенно у больных с сахарным диабетом. Инфаркт требует немедленной медицинской помощи. Для того чтобы максимально сохранить жизнеспособную сердечную мышцу и предотвратить дальнейшее ухудшение пациенту надо дать аспирин и нитроглицерин.
Если через 15 минут после нитроглицерина и получаса после возникновения боль в грудной клетке не отступила, то необходимо срочно вызывать скорую помощь. В зависимости от вида инфаркта проводятся различные лечебные мероприятия.
Основное лечение для инфаркта с подъёмом сегмента ST может включать тромболизис или чрескожное коронарное вмешательство (ЧКВ). Первичное чрескожное коронарное вмешательство является методом выбора для лечения инфаркта с подъёмом ЅТ, если оно может быть выполнено своевременно. Если ЧКВ не может быть выполнено в течение 90 до 120 минут, то с целью оказания первой помощи рекомендуется проведение тромболизиса. Если пациент имеет симптомы инфаркта в течение от 12 до 24 часов, то показаний для тромболизиса меньше, позже тромболизис не рекомендуется.
При отсутствии подъёма сегмента ST, диагноз уточняется с помощью анализа крови на тропонин. Положительный тест на тропонин может появиться через 3-6 часов после развития острого коронарного синдрома и свидетельствует о том, что имеется очаг некроза миокарда. Такой инфаркт называется «острый коронарный синдром без подъёма сегмента ST (NSTEMI). В этом случае у врача есть время, чтобы специалисты провели дополнительные обследования больного, которые определят необходимость вмешательства на коронарных артериях. Если принято решение о необходимости реваскуляризации, то коронарография проводится в ближайшие часы после поступления пациента. Если принято решение о консервативном лечении, то применяются дезагреганты (клопидогрель, тромбо асс) и патогенетическая лекарственная терапия, отказ от вредных привычек, изменение образа жизни и режима физической активности.

 Симптомы инфаркта миокарда
Симптомы инфаркта миокарда