Тиреоидит: причины, симптомы, диагностика, лечение
Тиреоидит – воспаление тканей щитовидной железы – представляет собой группу патологических состояний, различающихся по природе, происхождению и клиническим проявлениям. Это воспаление может быть острым и хроническим, носить аутоиммунный или инфекционный характер, развиваться после родов или цитокинового шторма. По частоте встречаемости тиреоидиты занимают второе место среди нарушений функционирования эндокринной системы.
Причины тиреоидита
Острый тиреоидит чаще имеет инфекционное происхождение (грибковое, бактериальное или вирусное). Возбудитель проникает в щитовидную железу с током крови или лимфы, реже – при травмах или анатомических аномалиях этого органа.
Подострый тиреоидит может быть гранулематозным или лимфоцитарным.
Гранулемы – узелки – образуются на поверхности щитовидной железы под влиянием воспаления. При лимфоцитарных тиреоидитах ткань щитовидной железы пропитывается лимфоцитами, макрофагами и прочими клетками воспаления.
Подострый гранулематозный тиреоидит (зоб де Кервена, вирусный или гигантоклеточный тиреоидит) чаще всего развивается после перенесенной вирусной инфекции (вирусы Коксаки, эпидемического паротита) и имеет генетическую предрасположенность. Заболевание носит сезонный характер, возникая преимущественно осенью и зимой.
Подостый лимфоцитарный тиреоидит – безболевой («молчащий»), послеродовый, спонтанно разрешающийся тиреотоксикозом – относится к группе аутоиммунных заболеваний, также имеющих семейную предрасположенность. Начинаясь как гипертиреоз, в дальнейшем приводит к гипофункции, но переходя в хроническое течение, незначительно влияет на уровень гормонов щитовидной железы.
Хронический тиреоидит может быть иммунным или фиброзным.
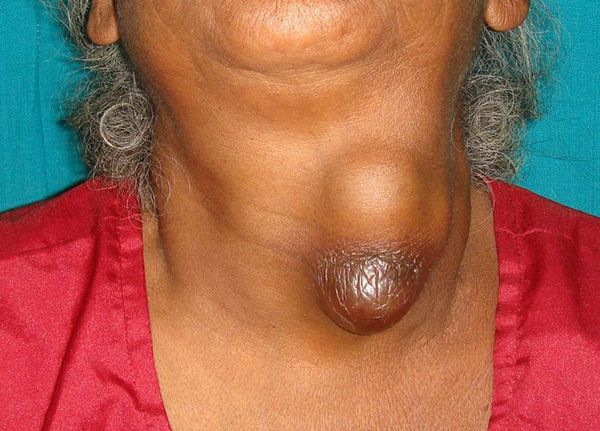
Хронический аутоиммунный тиреоидит – тиреоидит (зоб) Хашимото, ХАИТ, лимфоцитарная струма – это органоспецифическое генетически обусловленное аутоиммунное заболевание. Антитела разрушают клетки щитовидной железы, причем дефект может замещаться лимфоидной (гипертрофическая форма) или фиброзной (атрофическая форма) тканью. Гипертрофическая форма характеризуется увеличением ткани пострадавшего органа, при этом может встречаться узловатый зоб. В обоих случаях количество гормонов снижается (гипотиреоз). Именно зоб Хашимото встречается чаще прочих форм тиреоидита.
Хронический фиброзный тиреоидит – тиреоидит или струма Риделя, деревянистый тиреоидит – редкое фиброзное воспаление тканей щитовидной железы на фоне распространенного или очагового склероза. Процесс относительно быстро прогрессирует и завершается гипотиреозом.
Симптомы тиреоидита
Диагностика тиреоидита
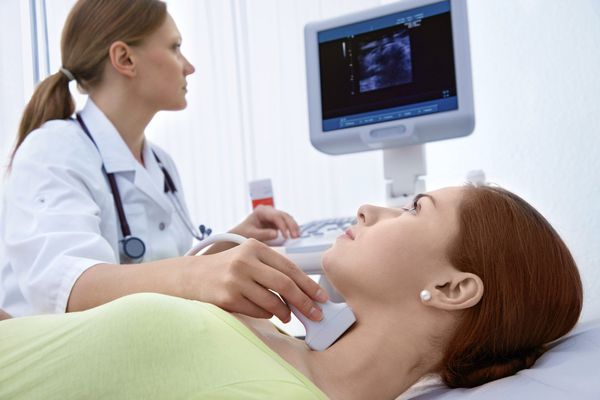
Постановка диагноза тиреоидита, независимо от его формы и происхождения, базируется на клиническом осмотре и лабораторной диагностике. При осмотре проводят измерение массы тела, определение пульса и артериального давления, а также пальпацию щитовидной железы.
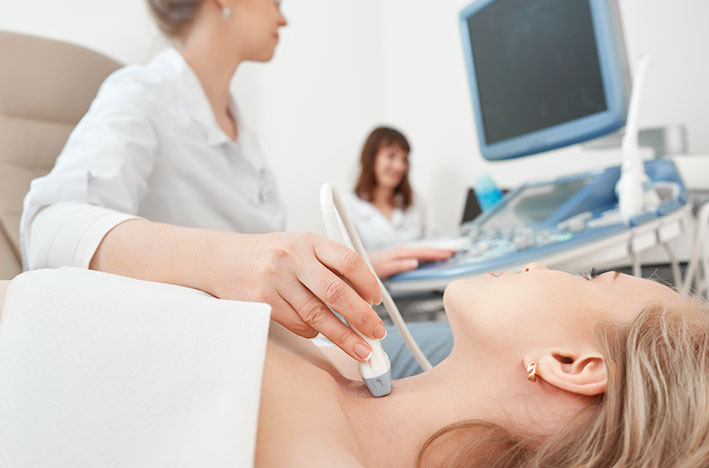
Из инструментальных исследований специфическим является сцинтиграфия – радиоизотопное исследование по поглощению тканями щитовидной железы заряженных изотопов йода.
Ультразвуковое исследование щитовидной железы позволяет обнаружить значительные изменения ее тканей, лимфоидное или фиброидное перерождение ее участков. Для диагностики осложнений назначают компьютерную томографию.
Наибольшей точностью обладает инвазивная процедура – пункция щитовидной железы с забором биологического материала для биопсии. Широко применяется ее щадящая модификация – тонкоигольная аспирационная биопсия или ТАБ. Процедура длится несколько секунд и позволяет получить достаточный материал для гистологического исследования.
Тиреоидит быстро приводит к функциональным нарушениям, поэтому для постановки диагноза требуется начать с линейки лабораторных тестов.
Лечение тиреоидита
Острый тиреоидит в случае развития гнойного воспаления требует применения антибиотиков и, возможно, хирургического лечения. В противных случаях лечится симптоматически – нестероидными противовоспалительными препаратами и бета-блокаторами, глюкокортикостероидными гормонами.
При подостром тиреоидите неинфекционного характера назначают антигистаминные средства, в тяжелых случаях – кортикостероиды, бета-адреноблокаторы и НПВС, ингаляции противовоспалительных средств.
Лечение аутоиммунного тиреоидита заключается в компенсации сниженной функции щитовидной железы с помощью заместительной гормональной терапии – приема гормонов щитовидной железы в таблетках. Способы воздействия на аутоиммунный процесс в самой железе с доказанной эффективностью на сегодняшний день отсутствуют.
Что такое тиреоидит острый? Причины возникновения, диагностику и методы лечения разберем в статье доктора Федоровой М. В., эндокринолога со стажем в 22 года.
Определение болезни. Причины заболевания
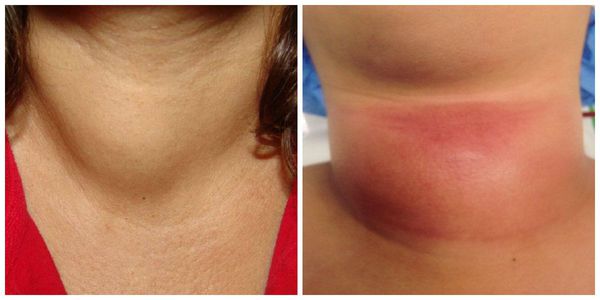
Острый тиреоидит — это воспаление ткани щитовидной железы, которое характеризуется острым началом и сопровождается подъёмом температуры тела до 38-40 °C, ознобом, острой болью в области передней поверхности шеи, отёком, чувством давления в области шеи и осиплостью голоса.
В переводе с латинского «thyroid» — это щитовидная железа, окончание «ит» указывает на воспаление. Заболевание не заразное, не передаётся от человека к человеку и к животным. Опасно тем, что может распространяться на окружающие органы и осложняться формированием абсцесса.
Причиной острого тиреоидита является повреждение ткани щитовидной железы. Повреждение, в свою очередь, может быть вызвано как инфекционными причинами (патогенными микроорганизмами), так и неинфекционными.
Инфекционные причины:
Неинфекционные причины:
Острый тиреоидит может развиться вследствие различных болезней:
Инфекция из вышеперечисленных очагов по крови или лимфе попадает в щитовидную железу, вызывая воспаление.
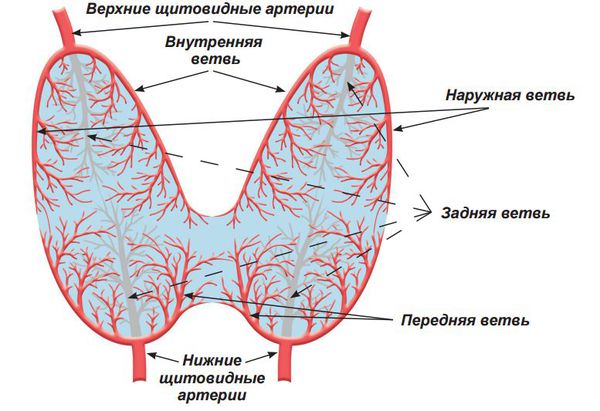
При распространении воспалительного процесса необходимо учитывать анатомические особенности кровоснабжения и лимфооттока щитовидной железы. Орган имеет очень обильное кровоснабжение (две верхние и две нижние щитовидные артерии, малые артериальные ветви передней и боковой поверхности трахеи) и достаточно активный лимфоотток. Это объясняет быстрое вовлечение ткани щитовидной железы в воспалительный процесс и более яркую, бурную клиническую картину воспаления.
Инфекционные агенты (микроорганизмы) могут попасть в щитовидную железу не только через кровеносные и лимфатические сосуды, но и напрямую — через повреждение в капсуле щитовидной железы. Это очень редкий путь инфицирования, который возможен при тонкоигольной аспирационной биопсии (когда медицинским работником не соблюдены антисептические меры) или при травмах щитовидной железы (например, в результате ДТП). П опадая в щитовидную железу, патогенные микроорганизмы вызывают острое воспаление её тканей.
Симптомы острого тиреоидита
Вышеперечисленные симптомы острого тиреоидита в основном обусловлены разрушением клеток щитовидной железы в процессе воспаления. В результате этого происходит выброс гормонов щитовидной железы в кровоток. Также проявления болезни связаны с реакцией организма на общее воспаление, наличием инфекционного агента и общей интоксикацией организма (накоплением отравляющего вещества).
Патогенез острого тиреоидита
Развитие заболевания начинается с того, что инфекционный агент из любого острого или хронического очага инфекции (больного зуба, фарингита, гайморита и др.) по кровотоку или по лимфатическим сосудам попадает в щитовидную железу. После этого в ткани развиваются процессы, характерные для общего воспаления:
Классификация и стадии развития острого тиреоидита
В медицинской практике острый тиреоидит принято классифицировать по степени вовлечённости ткани щитовидной железы в воспалительный процесс:
По наличию гнойного процесса выделяют две формы:
Стадии острого тиреоидита соответствуют стадиям воспаления:
Осложнения острого тиреоидита
Диагностика острого тиреоидита
Диагностика острого тиреоидита основана на жалобах пациента, данных анамнеза, результатах клинического осмотра, лабораторных и инструментальных исследований.
Основные жалобы пациентов: острое начало заболевания, наличие высокой температуры тела, боли в области щитовидной железы с различной иррадиацией (чаще всего боль отдаёт в нижнюю и верхнюю челюсть, в затылок, уши и височную область), ухудшение общего самочувствия, выраженная слабость, утомляемость, снижение работоспособности, озноб.
Анамнез. В постановке правильного диагноза помогает информация о перенесённых ранее острых инфекционных заболеваниях ЛОР-органов, органов дыхания, а также о наличии хронических очагов инфекции.
Принимаются во внимание и данные ультразвукового исследования (увеличение объёма щитовидной железы, усиление скорости кровотока, наличие зон воспалённой, уплотнённой ткани), а также данные клинико-лабораторных исследований:
При наличии уже сформировавшегося абсцесса щитовидной железы делается пункция под контролем ультразвукового исследования для определения чувствительности бактерий к антибиотикам.
Дифференциальная диагностика
В связи с этим полезны следующие данные:
Лечение острого тиреоидита
Лечение острого тиреоидита нужно начинать как можно раньше, чтобы не допустить рецидива заболевания и развития серьёзных осложнений. Поэтому человек с симптомами острого тиреоидита должен сразу обратиться к врачу-эндокринологу.
В дополнение к антибиотикотерапии для уменьшения отёчности и воспаления тканей часто используются антигистаминные (противоаллергические) препараты. При выраженной интоксикации организма в результате активно протекающего воспалительного процесса в ткани щитовидной железы используется внутривенное введение солевых и плазмозамещающих растворов (Реополиглюкина). При лечении острого тиреоидита используются также анальгетические средства для уменьшения болевого синдрома и снижения температуры тела.
Пациенты с острым тиреоидитом должны придерживаться определённого режима: полупостельный режим, достаточный сон, отсутствие психоэмоциональных переживаний и нагрузок. Необходимо достаточное употребление воды, пища должна быть лёгкой, но калорийной и витаминизированной. Исключается копчёная, острая, жирная и жареная пища (такие продукты поддерживают воспаление, усиливая иммунный ответ организма на наличие воспалительного очага).
В ходе операции берётся материал (отделяемое абсцесса) для анализа на чувствительность к антибиотикам. Этот анализ помогает назначить правильную этиопатогенетическую антибиотикотерапию (т. е. направленную на подавление конкретного микроорганизма, вызвавшего острый тиреоидит).
Госпитализируют пациентов обычно на 5-7 дней. Всё это время они должны находиться под наблюдением лечащего врача-хирурга.
Прогноз. Профилактика
Профилактика острого тиреоидита:
После излечения тиреоидита пациенту необходимо выполнять все рекомендации лечащего врача для предотвращения рецидива заболевания.
Тиреодит
Термином «тиреоидит» обозначают воспаление в ткани щитовидной железы. Это не какая-то одна болезнь, а группа заболеваний, вызванных разными причинами и проявляющихся разными симптомами.
Большинство видов тиреоидита возникают, когда щитовидную железу начинают атаковать собственные антитела организма, то есть по сути они являются аутоиммунными заболеваниями, как, например, ревматоидный артрит. Иногда причиной могут стать бактериальные и вирусные инфекции, прием некоторых лекарственных препаратов, таких как амиодарон и интерферон.
Какие бывают виды тиреоидитов?
Болезнь Хашимото — аутоиммунный тиреоидит, причины которого до конца неизвестны, основная версия — нарушение работы иммунитета вследствие генетических неполадок. Из-за воспаления щитовидная железа вырабатывает недостаточное количество гормонов — возникает состояние гипотиреоза. Болезнь протекает хронически, но при правильном и своевременном лечении прогноз благоприятный.
Болевой подострый тиреоидит (тиреоидит де Кервена) развивается спустя 3–6 недель после перенесенной вирусной инфекции (аденовирусной инфекции, кори). Считается, что возбудитель вызывает образование в клетках патологических белков, в ответ на которые развивается аутоиммунная реакция. Щитовидная железа становится болезненной, сначала её функция повышается (тиреотоксикоз), затем снижается (гипотиреоз). В большинстве случаев функция железы нормализуется в течение 1–1,5 года, происходит выздоровление. У 5% пациентов заболевание приобретает хроническое течение.
Молчаливый (безболевой) тиреоидит — заболевание, причины которого до конца не ясны, считается, что оно носит аутоиммунный характер. Как и при тиреоидите де Кервена, сначала развивается тиреотоксикоз, который затем сменяется гипотиреозом. 80% больных выздоравливают, у 20% болезнь переходит в хроническую форму.
Послеродовой тиреоидит — еще одна разновидность аутоиммунного тиреоидита. Обычно спустя 8–14 недель после родов функция щитовидной железы повышается и развивается тиреотоксикоз, затем возникает гипотиреоз. Через 6–12 месяцев большинство женщин выздоравливают.
Тиреоидит, вызванный приемом лекарств (интерферон, амиодарон, препараты лития, цитокины) может проявляться как в виде тиреотоксикоза, так и гипотиреоза. Обычно симптомы сохраняются, пока человек принимает препараты, а после их отмены проходит.
Тиреоидит, вызванный ионизирующим излучением может возникнуть после курса лучевой терапии при онкологических заболеваниях. Если он приводит к тиреотоксикозу, обычно симптомы через некоторое время проходят. Гипотиреоз — более неблагоприятный синдром, как правило, он носит постоянный характер.
Острый тиреоидит вызывают инфекционные заболевания, чаще всего бактериальные. Воспаление в щитовидной железе может развиться после того, как человек перенес острый отит, синусит, пневмонию. Основное проявление — болезненность щитовидной железы. Иногда возникает небольшой гипотиреоз. Разновидность острого инфекционного тиреоидита — гнойный тиреоидит.