Ушиб головы причины, симптомы, методы лечения и профилактики
Главное отличие ушиба голова от других разновидностей черепно-мозговых травм — кожные покровы остаются целыми. Разделяется на ушибы мягких тканей и ушиб головного мозга. Вероятность возникновения того или иного вида зависит от интенсивности провоцирующего фактора. Чем больше сила, с которой контактирует голова, тем тяжелее травма. Ушиб головного мозга часто характеризуется кровоизлиянием в ткань данного органа, что негативно сказывается на состоянии организма. Вместе с ушибом возможен перелом костных тканей черепа.
Симптомы
Клиническая картина разделяется на 3 вида:
Общемозговая симптоматика возникает при ушибе любой разновидности:
Менингеальная симптоматика свидетельствует об ушибе головного мозга, подразумевает интенсивные боли, напряжённость мышечных тканей в области затылка и спины, рвота, которая не сопровождается облегчением.
Симптомы ушиба головного мозга
Ушиб классифицируется на степени, в зависимости от тяжести поражения. Лёгкое характеризуется следующими симптомами:
Ушиб средней тяжести сопровождается следующими нарушениями:
Тяжелая степень несёт смертельную угрозу, сопровождается следующими симптомами:
Симптомы ушиба мягких тканей головы
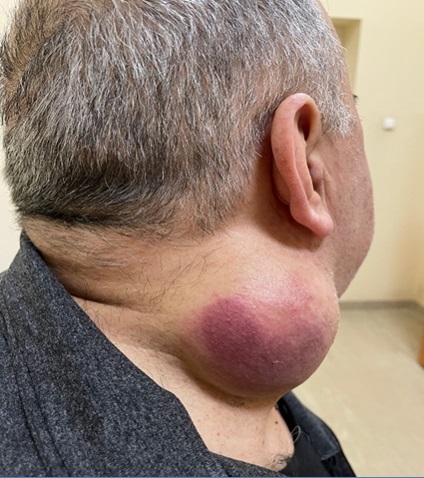
Травмирование мягких тканей без повреждения головного мозга не представляет большой опасности. Это распространённая травма. Основной симптом — наличие припухлости на голове после удара. При её прощупывании появляются болезненные ощущения. Ушиб мягких тканей тяжёлой степени сопровождается покраснением кожных покровов, помутнением сознания, кровотечением из носовой полости, рвотой, постоянной усталостью, повышенной местной температурой.
ГОЛОВА
Голова (caput). Граница Головы проходит по линии, проводимой через основание нижней челюсти, задний край ее ветви, верхушку сосцевидного отростка, верхнюю выйную линию, наружный затылочный выступ и далее через аналогичные анатомические образования другой стороны. Различают мозговой (церебральный) и лицевой (висцеральный) отделы Головы, граница между к-рыми проводится по надглазничному краю лобной кости, верхнему краю скуловой кости и скуловой дуги до наружного слухового прохода (см. Лицо, Череп).
Содержание
Сравнительная анатомия
Данные сравнительной анатомии показывают, что Голова выделилась на переднем конце тела животных для лучшей ориентировки в окружающей среде. На Г., как на передней части тела, развивались органы чувств (зрения, слуха, обоняния) и органы захвата пищи. Филогенетически наиболее древней в пределах Г. является базальная часть — основание черепа. По мере развития головного мозга формируется более молодая в филогенетическом отношении часть Г.— свод черепа, а также лицевые структуры, преобразующиеся под влиянием процесса захватывания пищи и ее размельчения.
Первоначально передняя часть тела была также правильно сегментирована, как и туловище низших позвоночных. В связи с развитием органов чувств и головного мозга, преобразованием жаберных дуг первичная правильная сегментарность Г. в большей своей части исчезает. У современных рыб передняя пара жаберных нижнечелюстных дуг утратила жабры и преобразовалась в челюсти, вооруженные многочисленными мелкими зубами. Вторая пара жаберных дуг (подъязычных) ограничивает спереди первую жаберную щель и у многих рыб несет на задней поверхности жабру. Третья и последующие пары жаберных дуг, располагаясь в перегородках между жаберными щелями, несут как на передних, так и на задних своих поверхностях сложные и обильно снабжаемые кровью складки — жабры. У круглоротых (миног), а также у низших хрящевых рыб (акул, скатов) жаберные щели открываются самостоятельно наружу по бокам (у акул) или снизу (у скатов). У химер и у всех костистых рыб жаберный аппарат прикрыт снаружи кожной складкой — жаберной крышкой, прикрепленной к подъязычной дуге.
У наземных позвоночных животных жаберный аппарат редуцируется и преобразуется в другие органы. Нижнечелюстные жаберные дуги образуют верхнюю и нижнюю челюсти, а также парные молоточек и наковальню; из второй пары жаберных дуг развиваются малые рога подъязычной кости и стремечко. Из третьей пары жаберных дуг формируются тело и большие рога подъязычной кости, щитовидный хрящ гортани. Из ткани жаберных дуг формируются органы — среднее ухо, слуховые (евстахиевы) трубы, небные миндалины, щитовидные и паращитовидные железы, зобная железа, язык. В связи со значительно сниженной подвижностью тела наземных позвоночных животных Г. приобретает способность к движению. Развивается сочленение с позвоночником, плечевой пояс теряет соединение с черепом, развивается шейный отдел позвоночника, обладающий большей подвижностью, чем другие его отделы. У земноводных имеется только один шейный позвонок, соединенный подвижно с затылочной костью. У пресмыкающихся, птиц и млекопитающих появляется шейный отдел позвоночника и шея отчетливо отделяет Г. от туловища. Г. благодаря этому получает большую подвижность. У млекопитающих соответственно прогрессирующему развитию головного мозга, в частности полушарий большого мозга, происходит увеличение объема мозгового отдела черепа, достигающего максимума у человека.
Орган слуха, перепончатый лабиринт к-рого по своему происхождению является усложненным каналом боковой линии рыб, уже у хрящевых рыб открывается посредством эндолимфатического канала наружу на дорсальной части головы. Среднее ухо развивается лишь у наземных позвоночных. Наружное ухо, появляющееся у пресмыкающихся и птиц, у млекопитающих дополняется подвижной ушной раковиной.
Положение и относительное развитие органа зрения сильно отражается на развитии черепа. У высших рыб и пресмыкающихся образуется межглазничная перегородка. Костная глазница получает в процессе развития большую вместимость.
Эволюция Головы у высших млекопитающих животных и человека связана с прогрессивным развитием головного мозга.
Повреждения и заболевания мягких тканей головы
Повреждения мягких тканей головы могут быть закрытыми и открытыми.
Закрытые повреждения мягких тканей волосистой части Головы обычно сопровождаются выраженным отеком тканей и образованием гематомы. Лечение обычно консервативное — постельный режим, местно холод. При крупных гематомах может быть произведена пункция с аспирацией излившейся крови (см. Гематома).
Воспалительные заболевания мягких тканей головы
Воспалительные заболевания мягких тканей головы проявляются в виде абсцессов, фурункулов, карбункулов, флегмон и рожистого воспаления.
Абсцессы чаще всего возникают на почве различного рода повреждений, особенно при слепых ранениях, нанесенных мелкими осколками. Лечение по общим правилам — разрез, дренирование (см. Абсцесс).
Флегмоны имеют те же причины образования, что и абсцессы. Флегмонозное воспаление может возникать под кожей или под апоневрозом и характеризуется отсутствием демаркации, что способствует его распространению и образованию гнойных затеков. При подапоневротической флегмоне воспалительный процесс может распространиться на кости черепа и даже на твердую мозговую оболочку и вызвать тромбоз прилежащего участка синуса. Лечение флегмоны — разрезы, иногда множественные, дренирование и назначение антибиотиков по общим правилам (см. Флегмона).
Фурункулы и карбункулы Головы по своему происхождению и клин, течению не отличаются от фурункулов и карбункулов других локализаций. Карбункул иногда имеет тенденцию к распространению. Опасно распространение некротического процесса в глубину покровов Г., что может вызвать некроз наружной пластинки кости черепа, тромбоз венозного синуса. Лечение этих заболеваний ведется по общим правилам (см. Карбункул, Фурункул).
Рожистое воспаление на Голове чаще возникает в результате распространения рожистого процесса с шеи. Заболевание сопровождается головной болью, высокой температурой, ознобами. При рожистом воспалении волосистой части Г. отчетливо определяются отечность кожи и небольшая болезненность при надавливании, в начальной стадии заболевания пораженные участки могут иметь бледный цвет, пузыри бывают редко, обычно очень мелкие. Рожа Г.— опасное заболевание, она может осложниться флегмоной, менингитом, сепсисом. Лечение — антибиотики, местно — смазывание антисептическими р-рами.
Вследствие возможности развития внутричерепных осложнений все воспалительные заболевания мягких тканей Г. требуют тщательного врачебного наблюдения. При большинстве из них показаны стационарное лечение и интенсивная антибиотикотерапия.
Опухоли мягких тканей головы
Опухоли мягких тканей головы разнообразны. Наиболее часты доброкачественные опухоли: липомы, ангиомы, нейрофибромы. Нередко встречаются внешне похожие на опухоль атеромы головы, достигающие больших размеров, безболезненные, покрытые неизмененной кожей, часто множественные (см. Эпидермоидная киста). Крупные атеромы следует дифференцировать с мозговой грыжей. Мозговые грыжи менее плотны, сжимаются при надавливании; на рентгенограмме можно обнаружить дефект в кости черепа. Дифференциальный диагноз между атеромой, дермоидной кистой или липомой особого значения не имеет, т. к. диагноз может быть выяснен при операции. Доброкачественные опухоли удаляются по общим правилам.
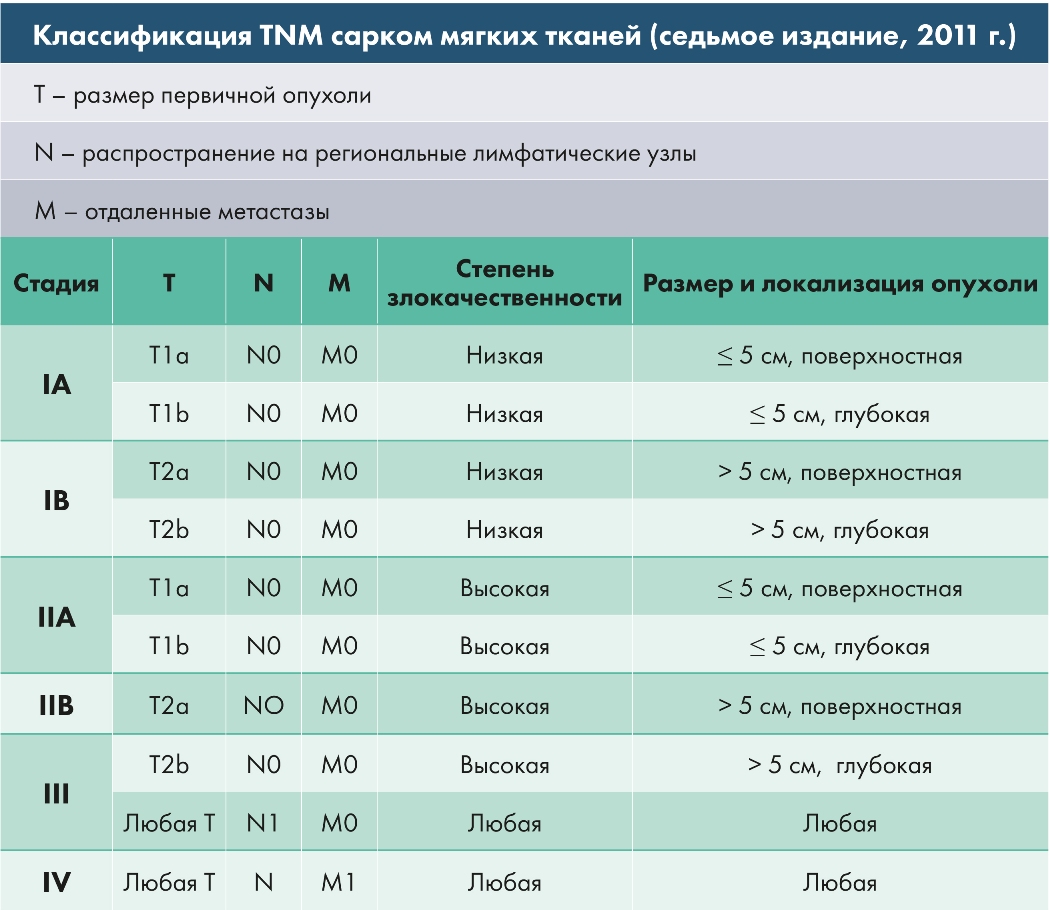
Ангиомы Г. (рис. 2)— доброкачественные сосудистые опухоли, могут быть капиллярными, проявляющимися в виде небольших округлых пятен красного цвета; кавернозными — в виде узловатых опухолей синюшного цвета различных размеров, уменьшающихся при надавливании, всегда возникают в подкожной клетчатке, но могут прорастать (проникать) в кости черепа и соединяться с сосудами мозговых оболочек. Иногда на голове образуются лимфангиомы (см.). Диагностика ангиом не сложна. Лечение различно в зависимости от размеров и формы новообразования (см. Гемангиома).
Рак кожи головы возникает из эпителия кожи, кожных желез и иногда из эпителия волосяных луковиц. Опухоль, проявляясь вначале в форме безболезненного узла, довольно быстро увеличивается и изъязвляется; дает метастазы в регионарные лимфатические узлы.
Саркома мягких тканей головы чаще возникает в молодом возрасте; опухоль развивается из клеток соединительной ткани. Лечение по общим правилам — лучевое, хирургическое или электрохирургическое (см. Опухоли).
Библиография: Жеденов В. Н. Сравнительная анатомия приматов (включая человека), М., 1962, библиогр.; Золотко Ю. Л. Атлас топографической анатомии человека, ч. 1, Голова и шея, М., 1964; КовановВ. В. и Бомаш Ю. М. Практическое руководство по топографической анатомии, М., 1964; Многотомное руководство по хирургии, под ред. Б. В. Петровского, т. 3, кн. 2, с. 361, М., 1968, библиогр.; Напалков П. Н., Смирнов А. В. и Шрайбер М. Г. Хирургические болезни, с. 5, Л., 1976; Опыт советской медицины в Великой Отечественной войне 1941—1945 гг., т. 4, ч. 1, с. 256, М., 1949; Пачес А. И. Опухоли головы и шеи, М.,1971; Северцев А. Н. Собрание сочинений, т. 1, М.—Л., 1949; Head injury, ed. by W. F. Caveness a. A. E. Walker, Philadelphia — Toronto, 1966; Kent G. Comparative anatomy of the vertebrates, St Louis, 1969, bibliogr.
A. H. Беркутов; И. И. Шмальгаузен, С. С. Михайлов (сравнительная анатомия).
Саркомы мягких тканей головы и шеи
Саркомы мягких тканей – разнородная группа злокачественных новообразований мягких тканей головы и шеи. Под мягкими тканями подразумеваются все анатомические образования, расположенные между кожей и костями скелета, подкожная жировая клетчатка, рыхлая жировая межмышечная прослойка, синовиальная ткань, поперечно-полосатые и гладкие мышцы.
Саркомы мягких тканей чаще встречаются у взрослых, чем у детей. Пик заболеваемости приходится примерно на 50-60 лет, но опухоль может возникнуть в любом возрасте. В структуре онкологической заболеваемости саркомы мягких тканей занимают 1%, из них на локализацию головы и шеи приходится 10%.
Следует выделить ряд особенностей сарком мягких тканей, к ним относятся:
Перечисленные признаки обуславливают нередкие местные рецидивы опухолей данной группы.
Причины развития
До сих пор неясно, почему возникают саркомы мягких тканей, однако были выявлены определенные факторы риска.
Генетическая предрасположенность
Канцерогены
Риск развития ангиосарком значительно увеличивается при предшествующем контакте с феноксигербицидами (2,4-дихлорфеноксиуксусная кислота, 2,4,5-трихлорфеноксиуксусная кислота) и диоксинами.
Иммуносупрессия
Наиболее ярким примером является саркома Капоши у людей со СПИД, аутоиммунной гемолитической анемией и у перенесших трансплантацию органов.
Большинство пациентов приходят с жалобой на рост опухоли после перенесенной травмы или ушиба. Связь между травмой и развитием сарком мягких тканей отсутствует.
Классификация
Классификация по ткани, из которой происходит опухолевое образование:
Симптомы
Клинические проявления и выраженность симптомов зависят от первичной локализации и размеров опухоли.
Чаще всего саркомы мягких тканей головы и шеи имеют бессимптомное течение.
При расположении сарком мягких тканей рядом с носом может появиться заложенность носа, не проходящая на протяжении длительного периода.
Примеры сарком мягких тканей головы и шеи
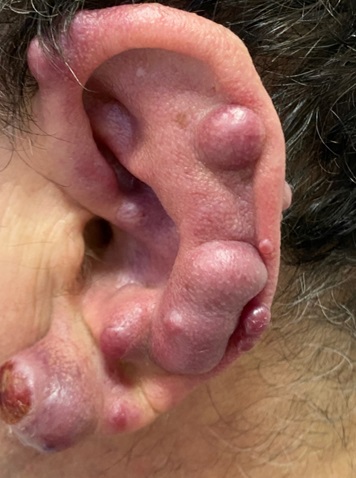
Остеогенная саркома альвеолярного отростка верхней челюсти
Остеогенная саркома нижней челюсти
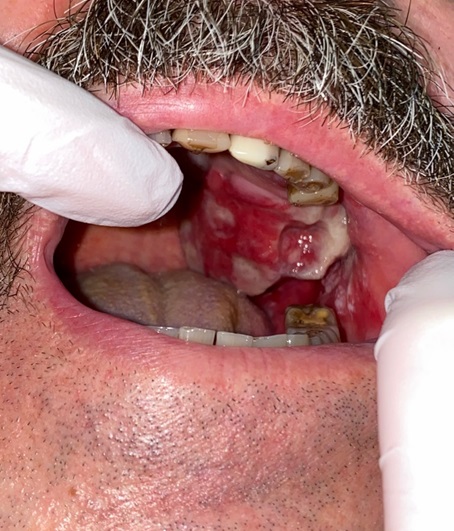
Плеоморфная саркома мягких тканей шеи справа
Диагностика
Диагноз устанавливается на основании гистологического исследования ткани опухоли.
Есть два метода получения материала для исследования:
Биопсия должна быть выполнена в той локализации, которая во время операции будет входить в зону иссечения опухолевого образования.
Важно: с целью первичного обследования и уточнения стадии рутинное назначение ПЭТ не рекомендуется.
Лечение
К лечению пациента с саркомами мягких тканей головы и шеи требуется комплексный подход с привлечением ряда специалистов: морфолога, хирурга, лучевого диагноста, химиотерапевта, радиолога.
Хирургическое лечение
Хирургическое вмешательство является основным методом лечения пациентов с данной патологией.
Рост сарком мягких тканей происходит в капсуле, которая впоследствии отодвигает близлежащие ткани. Эта оболочка называется псевдокапсулой. Оперативное вмешательство подразумевает удаление псевдокапсулы единым блоком с отрицательными краями резекции без ее повреждения, так как нарушение целостности этого образования повышает риск рецидива опухоли.
В постоперационном периоде может проводится лучевая терапия для обеспечения местного контроля.
К дополнительным методам лечения можно отнести химиотерапию и лучевую терапию.
Лучевая терапия
Предоперационая лучевая терапия дает значительные преимущества – улучшаются условия оперирования и уменьшаются размеры опухолевого образования.
Негативным моментом этого лечения является высокая частота послеоперационных осложнений инфекционного характера.
Химиолучевая терапия
Лечение, сочетающее химиотерапию с лучевой терапией, называется химиолучевой терапией.
Химиотерапия может улучшить эффективность лучевой терапии, поэтому иногда их применяют вместе. Это комбинация системной и местной терапии.
Лечение при распространенном процессе
Химиотерапия является основой лечения прогрессирующего заболевания, так как вводимые препараты попадают в кровоток и достигают раковых клеток по всему организму.
Наиболее распространенными химиотерапевтическими препаратами, применяемыми при саркомах мягких тканей, являются доксорубицин, трабектедин, гемцитабин, доцетаксел и паклитаксел. Эти препараты могут быть назначены отдельно или в комбинации.
Химиотерапия у больных с прогрессирующим течением заболевания должна быть основана на доксорубицине или эпирубицине, оба препарата принадлежат к антрациклинам. У пациентов с ангиосаркомой вместо доксорубицина может быть предложен паклитаксел или доцетаксел.
Добавление другого препарата(ов) к доксорубицину или эпирубицину может усилить эффект системного воздействия химиотерапии у некоторых больных. Этот выбор в первую очередь зависит от гистологического типа рака.
Если первая химиотерапия не дала ожидаемого результата, то может быть предложена другая химиотерапия. Выбор одного или нескольких препаратов будет зависеть от ранее применяемых препаратов, а также от гистологического типа опухоли. Препараты, которые можно рассматривать, включают ифосфамид, трабектедин, гемцитабин, доцетаксел и паклитаксел.
Таргетная терапия
Этот метод лечения работает путем связывания с определенным белком или структурой, участвующей в росте и прогрессировании опухоли. Побочные эффекты отличаются от традиционной химиотерапии и зависят от механизма действия препарата. Таргетными препаратами, одобренными для применения при саркомах мягких тканей в России, являются:
Лучевая терапия
Лучевая терапия может применяться для облегчения симптомов или предотвращения осложнений, например, в случае наличия костных метастазов.
Хирургия
Хирургическое лечение метастазов может быть рассмотрено в зависимости от их локализации и от анамнеза заболевания. Например, когда метастазы в легких появляются через длительное время после первоначального лечения и когда, по мнению хирурга, их можно полностью удалить.
Прогноз
Прогноз при саркомах мягких тканей головы и шеи во многом зависит от размера опухоли, первичной локализации, этиологии и наличия местных или отдаленных вторичных очагов злокачественного новообразования. При проведении ранних диагностических мероприятий и адекватной своевременной терапии прогноз благоприятный.
Список литературы:
Авторская публикация:
Миненков Н.В.
Клинический ординатор НМИЦ онкологии им. Н.Н. Петрова
Под научной редакцией:
Раджабова З.А.
Заведующий отделением опухолей головы и шеи
НМИЦ онкологии им. Н.Н. Петрова,
врач-онколог, научный сотрудник, кандидат медицинских наук, доцент
Коллектив авторов
Оперативные доступы в нейрохирургии. Том 1. Голова
Основные положения современной нейрохирургической доктрины были сформулированы более 70 лет назад и сутью своей идеологии имеют принцип наименьшей травматичности хирургического вмешательства в условиях физиологической дозволенности его. Совершенствование микронейрохирургии, развитие методов малоинвазивной нейрохирургии позволяют значительно уменьшить операционную травму мозга и тем самым расширить границы анатомической доступности, не переступая границ физиологической дозволенности. Дальнейшее развитие средств нейровизуализации, совершенствование хирургических технологий и внедрение новых анестезиологических схем не только позволяют улучшать результаты лечения нейрохирургических больных, но и обеспечивают возможность проникновения в сложнейшую сущность функционирования ЦНС.
Глава 2
НЕЙРОХИРУРГИЧЕСКАЯ АНАТОМИЯ ГОЛОВЫ
2.1. Хирургическая анатомия мягких тканей головы
Форму головы определяет форма черепа. Различают три формы головы: удлиненная (долихоцефалическая), при которой преобладает переднезадний размер, или длина головы; широкая (брахицефалическая), при которой преобладают поперечные размеры, или ширина головы; средняя (мезоцефалическая). В зависимости от высоты черепа выделяют: высокие (гипсицефалические), низкие (платицефалические) и средние (ортоцефалические) головы.
Область головы делят на два больших отдела – мозговой и лицевой. Скелетную основу мозгового отдела составляет мозговой череп, а лицевого отдела – лицевой череп. На наружной поверхности головы в мозговом отделе различают следующие области: лобную, regio frontalis; теменную, regio parietalis; затылочную, regio occipitalis; височную, regio temporalis; область ушной раковины, regio auricularis, и сосцевидную, regio mastoidea. В лицевом отделе головы выделяют область глазницы, regio orbitalis; подглазничную область, regio infraorbitalis; область носа, regio nasalis; область рта, regio oralis; скуловую область, regio zygomatica; боковую область лица, regio facialis lateralis. Боковая область лица в свою очередь представлена тремя областями: щечной, regio buccalis; околоушно-жевательной, regio parotideomasseterica, и глубокой, regio facialis profunda.
Кожа лобно-теменно-затылочной области отличается значительной толщиной и прочно связана с сухожильным шлемом головы. В лобной области кожа несколько тоньше, чем в затылочной. В височной области кожа тонкая и подвижная, в верхнем отделе она несколько утолщается и становится менее подвижной. На большей части мозгового черепа она покрыта волосами и содержит большое количество сальных желез. С возрастом, особенно у мужчин, передняя граница роста волос смещается кзади. Также в пожилом и старческом возрасте происходит постепенное истончение кожи и подкожной клетчатки, ухудшается ее питание. Этот факт следует учитывать при операциях. У пациентов старших возрастных групп не следует злоупотреблять диатермокоагуляцией, излишне затягивать кожные швы, так как в послеоперационном периоде может развиться некроз краев раны из-за недостаточного кровоснабжения мягких тканей.
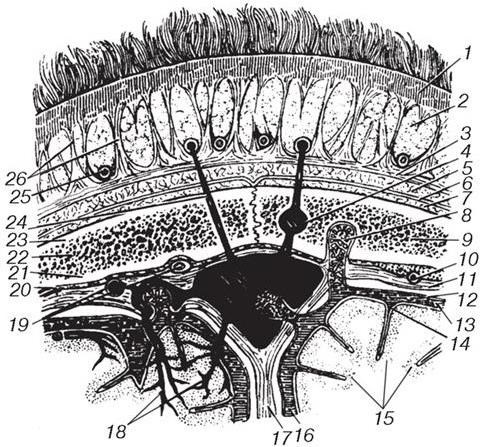
Подкожная клетчатка лобно-теменно-затылочной области имеет выраженное ячеистое строение (рис. 4). Это связано с наличием плотных фиброзных перемычек, идущих в глубину и связывающих кожу с мышечно-апоневротическим слоем. В итоге подкожная клетчатка состоит из отдельных жировых комочков шаровидной формы. В этом слое проходят сосуды (в основном – ветви поверхностной височной, затылочной, задней ушной, надблоковой и надглазничной артерий) и нервы (I и II ветвей тройничного, лицевого, I и II пары спинномозговых нервов). Упругая подкожная жировая клетчатка является своеобразным амортизатором, защищающим глубжележащие ткани. Следует отметить, что в раннем детском возрасте подкожная жировая клетчатка более рыхлая, соединительнотканные перемычки в ней не выражены.
Рис. 4. Слои лобно-теменно-затылочной области:
1 – кожа; 2 – подкожная клетчатка; 3 – сухожильный шлем; 4 – диплоическая вена; 5 – подапоневротическая клетчатка; 6 – надкостница; 7 – поднадкостничная клетчатка; 8 – пахионовы грануляции; 9 – теменная кость; 10 – средняя менингеальная артерия; 11 – твердая оболочка головного мозга; 12 – паутинная оболочка головного мозга; 13, 16 – подпаутинное пространство; 14 – мягкая оболочка головного мозга; 15 – кора полушарий большого мозга; 17 – серп большого мозга; 18 – мозговые вены; 19 – менингеальные артерия и вены; 20 – эпидуральное пространство; 21 – внутренняя пластинка теменной кости; 22 – губчатое вещество кости; 23 – наружная пластинка теменной кости; 24 – эмиссарная вена; 25 – артериальные и венозные сосуды, располагающиеся в подкожной клетчатке; 26 – соединительнотканные перемычки
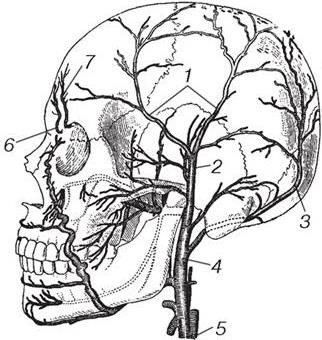
Поверхностная височная артерия, a. temporalis superficialis, является конечной ветвью наружной сонной артерии. Она начинается на уровне шейки нижней челюсти, проходит вертикально вверх в 1 см кпереди от козелка и, многократно разделяясь, ветвится над большей поверхностью мозгового черепа. Эта артерия кровоснабжает кожу и мышцы латеральной области лица, височной, теменной и лобной областей волосистой части головы, ушную раковину и наружный слуховой проход. В лобной области разветвляются надблоковая артерия, a. supratrochlearis, и надглазничная артерия, a. supraorbitalis, – ветви глазной артерии, анастомозирующие между собой и с ветвями a. temporalis superficialis. В затылочной области распределяются ветви затылочной, a. occipitalis, и задней ушной артерий, a. auricularis posterior, которые также отходят от наружной сонной артерии (рис. 5). Все указанные сосуды сопровождают одноименные вены.
Здесь следует лишь отметить, что все сосуды, принимающие участие в кровоснабжении мягких тканей в области мозгового черепа, имеют радиальное направление и сближаются в области темени. Все они залегают над сухожильным шлемом головы и формируют между собой многочисленные анастомозы. Поверхностное расположение артерий и вен, а также достаточно плотная фиксация их стенок к соединительнотканным перемычкам между кожей и сухожильным шлемом при повреждении сосудов обусловливает зияние их просвета и обильное кровотечение.
Рис. 5. Артерии головы:
1 – ветви a. temporalis superficialis; 2 – a. temporalis superficialis; 3 – a. occipitalis; 4 – a. carotis externa; 5 – a. carotis communis; 6 – a. supratrochlearis; 7 – a. supraorbitalis
Как правило, вышеназванные артерии сопровождают и нервы. Лобный нерв, n. frontalis, самый крупный из ветвей глазного нерва, проходит под верхней стенкой глазницы примерно посередине. Он делится на две ветви:
– надглазничный нерв, n. supraorbitalis, выходит из глазницы через надглазничную вырезку, делится на медиальную и латеральную ветви, иннервирует кожу лба;
– надблоковый нерв, n. supratrochlearis, проходит над блоком косой мышцы глазного яблока, иннервирует кожу корня носа, нижней части лба и верхнего века в области медиального угла глаза.
Ушно-височный нерв, n. auriculotemporalis, сопровождает поверхностную височную артерию и отдает следующие ветви:
– нерв наружного слухового прохода, n. meatus acustici externi, идет к коже и хрящу наружного слухового прохода и к капсуле височно-нижнечелюстного сустава;
– передние ушные ветви, rami auriculares anteriores, идут к коже и хрящу ушной раковины;
– ветви барабанной перепонки, rami membranae tympani, идут к барабанной перепонке;
– поверхностные височные ветви, rami temporales superficiales, идут к коже височной области;
– соединительные ветви идут к ушному узлу, ramus communicans cum ganglion oticum.
В височной области в передневерхнем направлении проходят височные ветви лицевого нерва, rami temporales, – к лобному брюшку надчерепной мышцы, к круговой мышце глаза, к верхней и передней ушным мышцам.
Заднюю ушную артерию сопровождает ветвь лицевого нерва – задний ушной нерв, n. auricularis posterior. Он иннервирует заднюю ушную мышцу и затылочное брюшко надчерепной мышцы.
Задняя ветвь II шейного спинномозгового нерва – большой затылочный нерв, n. occipitalis major, отчасти сопровождает ветви затылочной артерии. Он делится на короткие мышечные ветви, иннервирующие m. longissimus capitis, m. splenius capitis, m. semispinalis capitis. Его длинная ветвь (чувствительная) прободает m. semispinalis capitis et m. trapezius, поднимается кверху и иннервирует кожу затылочной области.
Отток лимфы от лобно-теменно-затылочной области осуществляется в поверхностные околоушные, заушные, затылочные лимфатические узлы. В проекции свода черепа лимфатических узлов нет.
Глубже подкожной клетчатки располагается мышечно-апоневротический слой, представленный надчерепной мышцей в лобно-теменно-затылочной области и височной мышцей в одноименной области.
Надчерепная мышца, m. epicranius, – широкая, тонкая мимическая мышца, покрывающая почти всю крышу черепа. В свою очередь, она состоит из затылочнолобной мышцы (постоянной) и височно-теменной мышцы (непостоянной).
Затылочно-лобная мышца, m. occipitofrontalis, располагается спереди, сверху и сзади в пределах крыши черепа. Она начинается на границе между основанием и крышей черепа, в теменной области, образует обширное сухожильное растяжение – сухожильный шлем, galea aponeurotica. Последний имеет вид прочной фиброзной пластинки, рыхло соединен с надкостницей и очень прочно – с кожей. В связи с этим при сокращении m. epicranius волосистая часть головы приходит в движение вместе с сухожильным шлемом.
Передний отдел m. occipitofrontalis – лобное брюшко, venter frontalis, тонкое, широкое, занимает одноименную область. Оно начинается от galea aponeurotica (приблизительно на границе волосистой части головы), прикрепляется к коже бровей. Лобное брюшко поднимает брови, образует ряд поперечных складок на лбу.
Затылочное брюшко, venter occipitalis, составляет задний отдел m. occipitofrontalis, занимает латеральную часть regio occipitalis. Это брюшко начинается над linea nuchalis superior и от основания processus mastoideus, направляется вверх и латерально и заканчивается в galea aponeurotica. Затылочное брюшко m. occipitofrontalis оттягивает кожу головы назад, создает опору для лобного брюшка.
Боковой частью надчерепной мышцы является височно-теменная мышца, m. temporoparietalis, непостоянная, рудиментарная. Пучки этой мышцы начинаются на внутренней стороне хряща ушной раковины, веерообразно расходятся и прикрепляются к сухожильному шлему. По бокам сухожильный шлем, отдав отрог к верхней височной линии, истончается в височной области, переходя в височную фасцию.
Височная мышца, m. temporalis, относится к жевательным мышцам. Она имеет веерообразную форму, начинается от всей поверхности planum temporale и от глубокой пластинки одноименной (височной) фасции. Пучки ее сходятся книзу (передние идут вертикально, задние – почти горизонтально) и, проходя под скуловой дугой, прикрепляются к верхушке и медиальной поверхности processus coronoideus mandibulae. Передними пучками височная мышца тянет нижнюю челюсть кверху и прижимает ее к верхней челюсти, задними пучками она тянет нижнюю челюсть назад.
Под мышцами и сухожильным шлемом головы залегает слой рыхлой клетчатки, переходящий в надкостницу. Надкостница, в свою очередь, отделена от кости рыхлой поднадкостничной клетчаткой. Это позволяет довольно легко отделить ее от костных структур во время оперативных вмешательств с помощью распатора. Плотное сращение надкостницы обычно отмечается только в области швов. Общая толщина мягких тканей, покрывающих мозговой череп, как правило, не превышает 1,5 см. При этом они имеют наименьшую толщину в лобной области; в височной области объем мягких тканей увеличивается за счет m. temporalis. Ниже linea nuchalis superior наблюдается значительное прогрессивное увеличение толщины мягких тканей по направлению к большому отверстию за счет подзатылочной группы мышц.
Таким образом, в лобно-теменно-затылочной области можно выделить три слоя клетчатки: подкожный, подапоневротический и поднадкостничный. Клетчатка каждого слоя имеет отличия, определяющие развитие патологических процессов и клиническое проявление некоторых симптомов. Так, например, гематома или гнойник, образующиеся в подкожной клетчатке, имеют локальное распространение в виде выбухания или «шишки», так как их распространение по плоскости ограничено соединительнотканными перемычками, связывающими кожу и сухожильный шлем. Аналогичные образования в подапоневротической (подшлемной) клетчатке имеют разлитой характер, свободно перемещаясь (перетекая) по рыхлой клетчатке над поверхностью свода черепа. Такие же поднадкостничные процессы повторяют форму кости, имитируя ее «выпадение», поскольку надкостница плотно приращена к области швов между костями черепа, препятствуя распространению гематомы или гнойника. Прочная фиксация кожи и подкожной клетчатки к сухожильному шлему и наличие рыхлой подапоневротической клетчатки обусловливает возможность образования скальпированных ран в лобно-теменно-затылочной области.
Фасции головы. Поверхностная фасция, fascia capitis superficialis, на голове выражена слабо, она представлена в виде перимизия, покрывающего мимические мышцы.
Собственная фасция головы, fascia capitis propria, имеет 4 части, каждая из которых носит название отдельной фасции.
1. Височная фасция, fascia temporalis, – прочная фиброзная пластинка, покрывающая одноименную мышцу. Эта фасция начинается от надкостницы костей черепа вдоль linea temporalis superior и над скуловой дугой делится на две пластинки – поверхностную и глубокую. Поверхностная пластинка, lamina superficialis, прикрепляется к верхнему краю и к наружной поверхности arcus zygomaticus и processus frontalis скуловой кости. Глубокая пластинка, lamina profunda, заканчивается на верхнем крае и внутренней поверхности скуловой дуги и выражена лучше. В небольшом промежутке, ограниченном этими пластинками, размещается жировая клетчатка и проходят височные ветви лицевого нерва.
2. Фасция жевательной мышцы, fascia masseterica, покрывает m. masseter.
3. Фасция околоушной железы, fascia parotidea, образует капсулу для glandula parotidea, выражена довольно хорошо. Впереди фиксирована на arcus zygomaticus, сзади – на processus mastoideus и хряще ушной раковины, внизу (у угла нижней челюсти) переходит в поверхностную пластинку надподъязычной части собственной фасции шеи.
4. Щечно-глоточная фасция, fascia buccopharyngea, развита сравнительно слабо.
В височной области головы имеются два клетчаточных пространства: межапоневротическое и подапоневротическое височные пространства.
Межапоневротическое височное пространство, spatium interaponeuroticum temporale, ограничено поверхностным и глубоким листками височной фасции и надкостницей скуловой дуги. В этом замкнутом костно-фиброзном пространстве содержится не только жировая клетчатка, но и височные ветви лицевого нерва.
Подапоневротическое височное пространство, spatium subaponeuroticum temporale, находится под глубоким листком височной фасции. Данное пространство также является костно-фиброзным, так как с медиальной стороны оно ограничено надкостницей костей черепа. В нем находится височная мышца, жировая клетчатка, сосуды и нервы, идущие к височной мышце. В этом пространстве располагается глубокая височная артерия, a. temporalis profunda, снабжающая кровью околоушную железу, височную мышцу. Следует отметить, что по ходу височной мышцы подапоневротическое пространство сообщается с глубокими клетчаточными пространствами лица.
2.2. Анатомия мозгового черепа
Общая характеристика черепа
По расположению кости черепа делят на кости мозгового черепа и кости лицевого черепа (мозговой череп, neurocranium, и лицевой череп, viscerocranium). Кости черепа имеют очень сложную внешнюю форму, поэтому целесообразно принимать во внимание их строение. По строению можно выделить три вида костей черепа:
1 – кости, имеющие в своем составе диплоическое вещество, – диплоические (теменная, затылочная, лобная кости, нижняя челюсть);
2 – кости, содержащие воздушные полости, – воздухоносные, или пневматизированные (височная, клиновидная, решетчатая, лобная кости и верхняя челюсть);
3 – кости, построенные преимущественно из компактного вещества, – компактные (слезная, скуловая, нёбная, носовая кости, нижняя носовая раковина, сошник, подъязычная кость).
В мозговом черепе различают основание, basis cranii, и свод (крышу), calvaria. Крыша черепа гладкая и равномерно закруглена. Спереди она образована лобной костью, os frontale, правой и левой теменными костями, ossa parietalia, чешуйчатой частью височных костей и затылочной костью, os occipitale. Лобная и затылочная кости входят также в состав основания черепа. Кпереди от затылочной кости находится клиновидная кость, os sphenoidale, между клиновидной и лобной костями помещается решетчатая кость, os ethmoidale. Между затылочной и клиновидной костями с обеих сторон входит парная височная кость, os temporale.
Общие принципы строения костей черепа
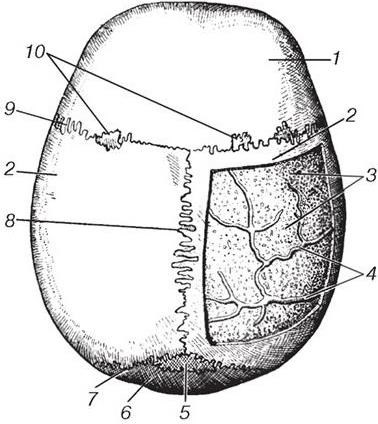
Кости крыши черепа развиваются эндесмально, т. е. непосредственно из соединительной ткани. Они имеют общие черты строения. Между двумя пластинками компактного вещества находится губчатое вещество, которое носит специальное название – диплоэ, diploe. В губчатом веществе костей свода черепа проходят диплоические вены, являющиеся источником кровотечения при операциях и травмах (рис. 6).
Пластинки компактного вещества имеют различную толщину. Наружная пластинка более толстая. Именно поэтому во время нейрохирургических операций основные усилия хирург прикладывает в начале формирования фрезевых отверстий. После того как наружная пластинка просверлена, диплоэ и внутренняя пластинка резецируются фрезой или бором очень быстро. Рельеф наружной пластинки обусловлен прикреплением мышц, связок и сухожильного шлема. Указанные образования на костях формируют бугры, линии, ямки и т. д. Внутренняя пластинка тонкая (толщиной около 0,5 мм) и достаточно хрупкая, поэтому ранее ее называли стекловидной, lamina vitrea. На внутренней пластинке отпечатывается рельеф прилежащих структур головного мозга. Небольшие углубления, похожие на отпечатки пальцев, – вдавления извилин, или пальцевидные вдавления, impressiones gyrorum seu digitatae, чередуются с мозговыми возвышениями, juga cerebralia; первые соответствуют извилинам мозга, вторые – его бороздам. Ближе к боковым сторонам основания черепа встречаются узкие древовидно разветвляющиеся артериальные борозды, sulci arteriosi, по которым проходят артерии. С ними не надо смешивать широкие, плоские венозные борозды, sulci venosi, выраженные больше в заднем отделе основания. В определенных местах венозные борозды имеют небольшие сквозные отверстия – выпускники, emissaria, через которые венозная кровь отводится наружу. Наконец, на внутренней поверхности черепа (главным образом на крыше, ближе к срединной линии) наблюдаются непостоянные ямочки грануляций, foveolae granulares. Иногда они довольно глубокие, располагаются обыкновенно группами, в них помещаются грануляции паутинной оболочки.
1 – os frontale; 2 – ossa parietalia; 3 – diploe; 4 – диплоические вены; 5, 10 – вставочные кости; 6 – os occipitale; 7 – ламбдовидный шов; 8 – сагиттальный шов; 9 – венечный шов
Затылочная кость, os occipitale, образует задний отдел мозгового черепа, преимущественно его основание, отчасти входит в состав крыши. Она соединяется с теменными, височными и клиновидной костями. Отличительной особенностью затылочной кости является большое отверстие (по старой номенклатуре – большое затылочное отверстие), foramen magnum, которое сообщает полость черепа с позвоночным каналом. У затылочной кости различают 4 части. Спереди от большого отверстия располагается базилярная часть, pars basilaris; по бокам от нее – парные латеральные части, partes laterales; сзади – затылочная чешуя, squama occipitalis, наибольшая по величине.
Базилярная часть (старое название – тело) затылочной кости кпереди и кверху постепенно утолщается и заканчивается шероховатой поверхностью, которая до 18 – 20 лет соединяется с телом клиновидной кости посредством хряща – клиновидно-затылочный синхондроз, synchondrosis sphenooccipitalis. С возрастом происходит синостозирование обеих костей. Причем примерно в 15 % случаев со временем происходит внедрение полости клиновидной пазухи в тело затылочной кости. Верхняя поверхность базилярной части затылочной кости вместе с телом клиновидной кости образует скат, clivus. Ее нижняя поверхность, обращенная кнаружи, неровная и посередине имеет невысокий глоточный бугорок, tuberculum pharyngeum. Он является местом прикрепления свода глотки. Латеральные шероховатые края тела соединяются хрящом с пирамидами височных костей, образуя постоянный клиновидно-каменистый синхондроз, synchondrosis sphenopetrosa. Если рассматривать архитектонику костной структуры базилярной части затылочной кости, то больший ее объем приходится на губчатое вещество. Из компактной костной ткани построены только тонкие наружная и внутренняя костные пластинки. Тем не менее в 25 % случаев нижний отдел этой структуры представляет собой скопление только компактного костного вещества.
Латеральные части, охватывая спереди и с боков большое отверстие, постепенно переходят в чешую. На нижней их поверхности имеются затылочные мыщелки, condyli occipitales, которые своими выпуклыми эллипсовидными поверхностями сочленяются с верхними суставными ямками атланта. Позади суставных мыщелков располагается ямка, fossa condylaris, на дне которой открывается непостоянный мыщелковый канал, canalis condylaris, относящийся к венозным выпускникам, emissaria. Примерно над серединой condylus occipitalis кость пронизана коротким каналом подъязычного нерва, canalis n. hypoglossi, через который полость черепа покидает одноименный нерв – n. hypoglossus (XII пара черепных нервов). На латеральном крае pars lateralis имеется яремная вырезка, incisura jugularis, образующая вместе с яремной ямкой височной кости яремное отверстие, foramen jugulare. Сзади яремная вырезка ограничена выступающим кверху отростком, processus jugularis. Рядом с ним на внутренней поверхности боковой части проходит широкая борозда сигмовидного синуса, sulcus sinus sigmoidei. Над внутренним отверстием канала подъязычного нерва расположен небольших размеров яремный бугорок, tuberculum jugulare, разделяющий яремное отверстие на две части: переднюю (pars nevrorum) – место выхода IX – XI пар черепных нервов, и заднюю (pars venosum) – место формирования внутренней яремной вены.
Затылочная чешуя имеет форму широкой пластинки с вогнутой внутренней и выпуклой наружной поверхностями. В центре наружной поверхности находится наружный затылочный выступ, protuberantia occipitalis externa. От него по срединной линии до края большого отверстия спускается наружный затылочный гребень, crista occipitalis externa. От наружного затылочного выступа поперечно в обе стороны идет шероховатая верхняя выйная линия, linea nuchalis superior. Ее можно считать важным анатомическим ориентиром для определения проекции поперечных синусов при доступах к структурам задней черепной ямки. Ниже и параллельно верхней выйной линии находится нижняя выйная линия, linea nuchalis inferior.
На внутренней (мозговой) поверхности чешуи находится крестообразное возвышение, eminentia cruciformis, разграничивающее четыре ямки – две верхние и две нижние. К верхним ямкам прилегают затылочные доли полушарий большого мозга, к нижним – полушария мозжечка. Центр крестообразного возвышения образует небольшой по размерам внутренний затылочный выступ, protuberantia occipitalis interna. Книзу от него располагается внутренний затылочный гребень, crista occipitalis interna, который тянется до большого отверстия. Часто с середины расстояния до большого отверстия внутренний затылочный гребень разделяется на два возвышения, формирующих борозду затылочного синуса, sulcus sinus occipitalis. Вверх от внутреннего затылочного выступа идет борозда верхнего сагиттального синуса, sulcus sinus sagittalis superioris, в стороны – борозда поперечного синуса, sulcus sinus transversi. Борозда верхнего сагиттального синуса в большинстве случаев продолжается в борозду правого поперечного синуса. Ламбдовидный край чешуи сильно зазубрен, он соединяется с теменной костью.
Теменная кость, os parietale, – парная, по форме напоминает изогнутую четырехугольную пластинку, которая участвует в образовании крыши черепа. Она имеет четыре края, три из которых зазубрены, четвертый (нижний) – острый. Расположенный вверху сагиттальный край, margo sagittalis, соединяется с таким же краем противоположной кости по срединной линии. Передний край – лобный, margo frontalis, сходится с сагиттальным краем под прямым углом и соединяется с чешуей лобной кости. Затылочный край, margo occipitalis, образует с сагиттальным краем тупой угол, к нему присоединяется чешуя затылочной кости. Чешуйчатый край, margo squamosus, в самом переднем отделе прикрывается большим крылом клиновидной кости, а в средней части – чешуей височной кости. Самый задний отдел чешуйчатого края соединяется с сосцевидной частью височной кости.
У теменной кости также различают четыре угла: лобный, angulus frontalis, – передневерхний; затылочный, angulus occipitalis, – задне-верхний; клиновидный, angulus sphenoidalis, – передненижний; сосцевидный, angulus mastoideus, – задненижний.
На наружной (выпуклой) поверхности находится хорошо выраженное возвышение – теменной бугор, tuber parietale. Параллельно нижнему краю идет шероховатая нижняя височная линия, linea temporalis inferior, а выше нее – верхняя височная линия, linea temporalis superior. Внутренняя поверхность, facies interna, вогнута, на ней отчетливо видны артериальные борозды, отпечатки извилин мозга и ямочки грануляций. Из артериальных борозд особенно рельефно представлена борозда средней менингеальной артерии, sulcus arteriae meningeae mediae. Кроме того, на внутренней поверхности имеются две борозды, соответствующие синусам твердой мозговой оболочки. Одна идет вдоль верхнего края, соединяясь с такой же бороздой на одноименной кости противоположной стороны, – борозда верхнего сагиттального синуса, sulcus sinus sagittalis superioris. Другая расположена в области сосцевидного угла – борозда сигмовидного синуса, sulcus sinus sigmoidei. Вблизи сагиттального края находится непостоянное теменное отверстие, foramen parietale, играющее роль венозного выпускника.
Лобная кость, os frontale, замыкает полость черепа спереди, входя в его крышу и основание, участвуя в образовании височной ямки, полости носа и глазницы. Она разделяется на лобную чешую, squama frontalis, отходящие от нее почти под прямым углом глазничные части, partes orbitales, и носовую часть, pars nasalis.
Чешуя лобной кости образует выпуклую часть лба, занимает приблизительно треть всей крыши черепа. Внутренняя поверхность ее, обращенная к мозгу, facies interna, сильно вогнута; наружная, facies externa, – выпуклая. Последняя отделена от глазничных частей парным надглазничным краем, margo supraorbitalis, который латерально переходит в скуловой отросток, processus zygomaticus. Ближе к медиальному концу надглазничного края находится небольшая надглазничная вырезка, incisura supraorbitalis (иногда она превращается в надглазничное отверстие, foramen supraorbitale), через которую проходят одноименные сосуды и нервы. Кверху от скулового отростка идет височная линия, linea temporalis, которая ограничивает сверху височную поверхность, facies temporalis. Над медиальной половиной margo supraorbitalis лежит валикообразное возвышение – надбровная дуга, arcus superciliaris, а еще выше – лобный бугор, tuber frontale. Между правой и левой надбровными дугами расположено углубление – переносье (глабелла), glabella. Внутренняя поверхность чешуи внизу постепенно переходит в глазничные части, partes orbitales. По срединной линии внутренней поверхности располагается борозда верхнего сагиттального синуса, sulcus sinus sagittalis superioris. Края этой борозды книзу постепенно возвышаются и, соединяясь друг с другом, образуют непарный лобный гребень, crista frontalis. У нижнего конца последнего находится слепое отверстие, foramen caecum, в котором фиксирован отросток твердой мозговой оболочки. Кроме того, на внутренней поверхности чешуи имеются артериальные борозды, ямочки грануляций, а ближе к нижнему краю – отпечатки мозговых извилин. Зазубренный край чешуи на большей части своего протяжения соединяется с теменными костями, а внизу – с большим крылом клиновидной кости.
Глазничные части входят в состав верхней стенки глазницы и передней черепной ямки, представляя собой пластинки трапециевидной формы. В направлении к мозговому черепу их средняя часть выпуклая, а боковые – слегка загнуты вниз. Медиальный острый край пластинки идет сагиттально, задний край своими зубцами соединяется с передним краем малых крыльев клиновидной кости. На мозговой поверхности, facies cerebralis, резко выражены вдавления извилин, или пальцевидные вдавления. Глазничная поверхность, facies orbitalis, этой части кости образует верхнюю стенку глазницы. Она гладкая, и только у скулового отростка имеется ямка слезной железы, fossa glandulae lacrimalis. Медиально от надглазничной вырезки находится незначительное углубление – блоковая ямка, fovea trochlearis, около которой встречается непостоянное образование в виде костного шипика – блоковая ость, spina trochlearis (место прикрепления промежуточной части сухожилия верхней косой мышцы глазного яблока).
Носовая часть лобной кости в виде подковы окружает решетчатую вырезку, incisura ethmoidalis. Передний ее край неровный, соединяется с носовыми костями и лобными отростками верхних челюстей. По срединной линии носовой части выдается острый шип – носовая ость, spina nasalis, принимающая участие в образовании перегородки носа. Справа и слева от носовой ости находятся отверстия – апертура лобной пазухи, apertura sinus frontalis. Лобная пазуха, sinus frontalis, парная; у взрослого человека она может иметь различную форму и величину (пневматизацию). В сагиттальной плоскости между правой и левой лобными пазухами всегда имеется перегородка лобных пазух, septum sinuum frontalium. Часто правая и левая лобные пазухи несимметричны или отсутствуют вообще.
В заднем отделе носовой части лобной кости имеется ряд углублений, прикрывающих верхние ячейки лабиринта решетчатой кости. Эти углубления получили названия решетчатых ямочек, foveolae ethmoidales.