Монетовидная экзема и как ее лечить: самое важное о причинах, симптомах и терапии
Монетовидная экзема (нуммулярная экзема) – один из видов хронического зудящего дерматита и микробной экземы, составляет около 10% от общего количества дерматозов. Ярким признаком заболевания выступают крупные округлые бляшки с четкими границами, которые возвышаются над здоровой кожей. У детей монетовидная экзема практически не встречается, среди взрослых распространена примерно одинаково, но чаще всего возникает в возрасте 30-50 лет.

Почему возникает монетовидная экзема
Врачи пока не могут однозначно назвать причину монетовидной экземы. Точно известно только то, что заболевание всегда имеет инфекционную составляющую. В то же время такая экзема считается полиэтиологичной, т. е. ее могут вызывать множество разных причин. Но вне зависимости от этого в развитии дерматита главную роль всегда играет инфекция, которая угнетает иммунную систему.
По мнению современных дерматологов монетовидную экзему вызывает нарушение иммунитета: клеточного (его обеспечивают лейкоциты) и гуморального («защитниками» выступают антитела – специальные белки, вырабатываемые клетками). Это связано с тем, что в организме есть очаг хронической инфекции (отита, тонзиллита, ринита), к которому происходит избыточная сенсибилизация – повышенная чувствительность к влиянию раздражителей, вызывающая аллергию.
Риск столкнуться с монетовидной экземой повышается:
В список факторов можно добавить лекарственные препараты, которые на фоне наследственной предрасположенности к дерматитам снижают иммунитет и могут вызвать монетовидную экзему. Не меньшее значение в развитии заболевания имеет наследственность. Если один из родителей имеет такой диагноз, то вероятность его появления у ребенка составляет 40%, если оба – то 60%.
Как проявляется монетовидная экзема
Особенность монетовидной экземы заключается в том, что кожа при таком заболевании находится в постоянной готовности к взаимодействию с раздражителем. Причем реакции появляются постепенно: сначала кожные покровы реагируют на что-то одно, а потом – на множество разных антигенов.
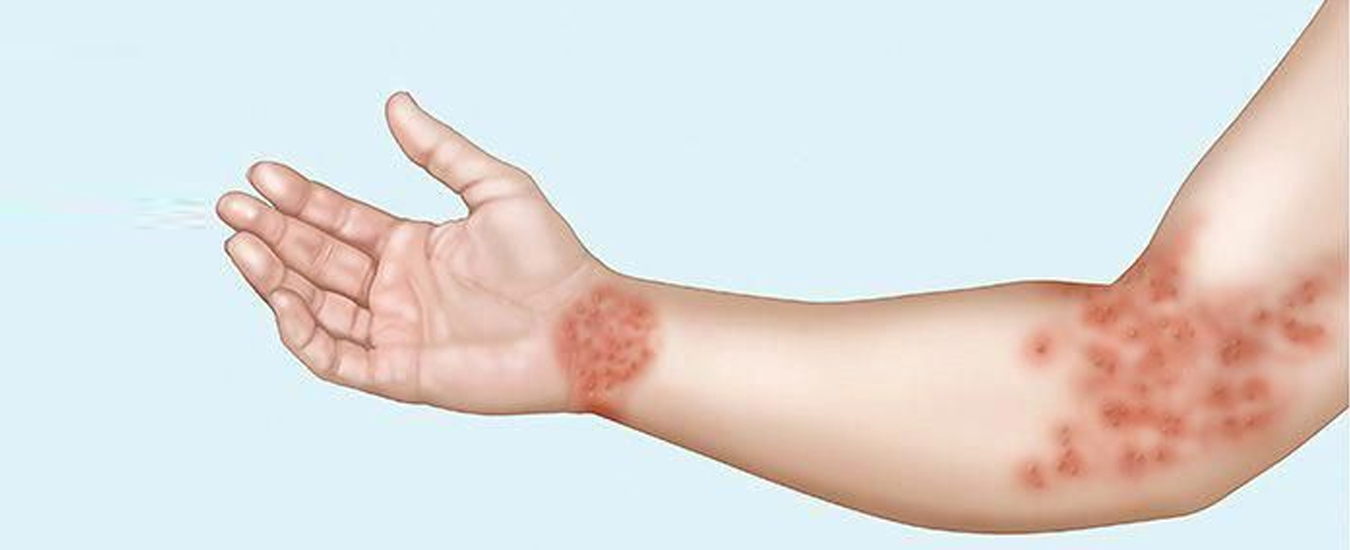
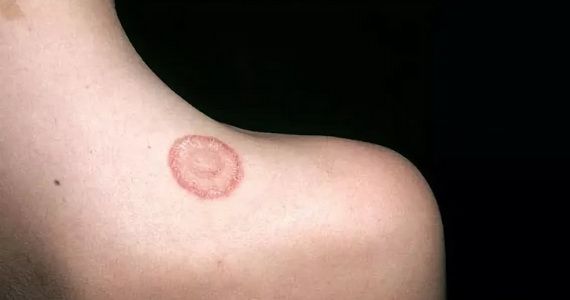
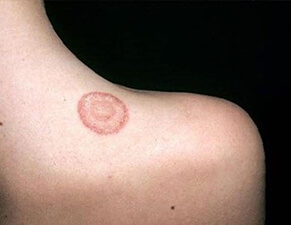
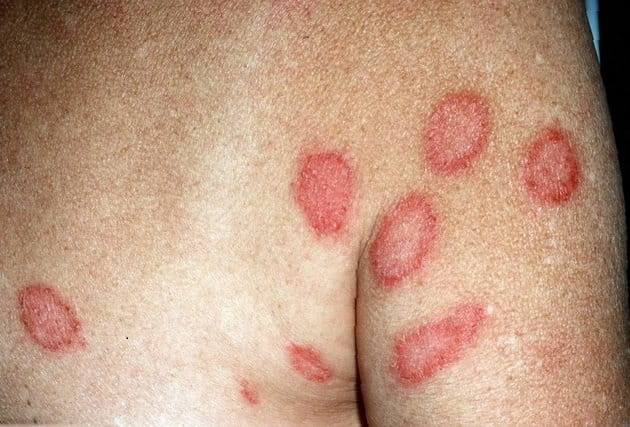
Характерный симптом монетовидной экземы – пятна овальной формы диаметром до 3 см. Они имеют четкие очертания и возвышаются над окружающей здоровой кожей. Пятна чаще всего возникают на коже конечностей, но могут распространяться на верхнюю часть спины, плечи и ягодицы.
Высыпания вызывают сильный и порой невыносимый зуд, мешающий нормальному сну. Из-за этого человек их расчесывает, что ведет к появлению корок. По границам пятен располагаются везикулы, которые вскрываются, образуют эрозии. Когда воспаление немного стихает, кожа подсыхает, и на ней образуются трещины. При обострении пятна появляются на одних и тех же участках.
Многих интересует заразность монетовидной экземы. Как и другие виды дерматита, она абсолютно не заразна, не передается другим людям даже при тесном контакте. Поэтому человек с таким диагнозом никого не может заразить, и нахождение с ним полностью безопасно.
Как диагностируют монетовидную экзему
Дерматолог может заподозрить монетовидную экзему уже по внешним признакам. Для подтверждения назначают стандартные исследования, включая общий анализ мочи и крови, биохимический анализ крови. Пациенту может потребоваться консультация невролога, гастроэнтеролога, аллерголога и эндокринолога.
Монетовидную экзему необходимо отличить от других видов дерматита, псориаза, чесотки и дерматомикоза. С этой целью проводят иммуноферментное исследование крови на антитела. Чтобы выявить инфекцию, проводят микробиологическое исследование мазка с очага воспаления. Это также помогает определить чувствительность к антибиотикам и назначить правильное лечение.
Как вылечить монетовидную экзему
Лечение монетовидной экземы имеет комплексный характер. Необходимо принять меры против основного заболевания, которое связано с очагом хронической инфекции, нормализовать работу пищеварительной, эндокринной и нервной систем. Антибиотики при монетовидной экземе помогают, но часто не приводят к ремиссии, которую и нужно достичь при таком заболевании.
К антибактериальным препаратам чаще прибегают, если присоединилась вторичная инфекция. В остальных случаях основу лечения составляют:
Для наружного лечения экземы применяют гормональные мази, дающие быстрый результат. Но перед их назначением прибегают к негормональным средствам, к которым относятся мази и кремы на основе цинка. При зуде хорошие результаты показывают топические стероиды. Благоприятное влияние на кожу оказывают процедуры физиотерапии: ультрафонофорез, иглорефлексотерапия, УВЧ-терапия, озонотерапия, лечебные грязи, аппликации парафина.
Не менее важно соблюдать диету, исключающую потенциальные аллергены: цитрусовые, маринады и соленья, жареные и копченые блюда, красные фрукты, морепродукты, орехи, мед, шоколад. В основу рациона нужно включить крупы, зелень, овощи, молочнокислые напитки.
Обратиться за помощью к дерматологу
Перед назначением как лечения, так и диеты важно подтвердить диагноз. Если вы обнаружили на коже подозрительные высыпания, обязательно обратитесь к дерматологу. Эффективность лечения напрямую зависит от правильности поставленного диагноза. Поэтому важно не затягивать и не заниматься самолечением. Приглашаем вас на консультацию в Институт здоровой кожи «ПсорМак». У нас большой опыт успешного лечения разных видов дерматита, и мы гарантируем достижение длительной ремиссии.
Монетовидная экзема
Монетовидная экзема (нуммулярная экзема) – зудящий хронический дерматит, являющийся разновидностью микробной экземы. Клинически проявляется высыпанием округлых ярко-красных монетовидных бляшек с чёткими границами, возвышающихся над здоровой кожей, ограниченных краевой каймой из эпителиальных клеток – остатков вскрывшихся везикул. Процесс сопровождается зудом, появляются расчёсы, присоединяется вторичная инфекция, образуются корки. Монетовидную экзему диагностируют клинически, при подозрении на инфекционную составляющую проводят микробиологическое исследование эпидермальных мазков. Лечение десенсибилизирующее, противовоспалительное.
Общие сведения
Монетовидная экзема – разновидность микробной экземы неясной этиологии, характеризующаяся генерализированными округлыми зудящими очагами. Заболевание широко распространено в дерматологии, составляет около 10% от общего количества дерматозов. У пациентов с ослабленной иммунной системой доля патологии возрастает. Возможно, это связано с тем, что монетовидная экзема полиэтиологична, но всегда имеет инфекционную составляющую, оказывающую негативное влияние на состояние иммунной системы. Кроме того, у больных монетовидной экземой выявляется предрасположенность к нарушениям иммунной регуляции и сопутствующим заболеваниям желудочно-кишечного тракта, в котором расположено около 80% иммунных клеток.
Дерматит одинаково часто встречается у мужчин и у женщин. Может диагностироваться в любом возрасте, пик заболеваемости приходится на период 30-50 лет. Расовая предрасположенность и эндемичность не выявляются. Монетовидная экзема развивается в любое время года, обостряется в период ОРВИ и ОРЗ. Заболевание является разновидностью экземы и входит в группу микробных экзем. Свое название патология получила из-за небольших округлых очагов, по форме напоминающих монеты. Современные дерматологи считают, что при данной форме экземы нарушено клеточное и гуморальное звено иммунитета, что заставляет сенсибилизированную кожу в ответ на действие любого антигена отвечать локальным иммунным воспалением в виде монетовидных очагов.
Причины монетовидной экземы
Любая форма экземы гетерогенна. Факторами, способствующими развитию монетовидной экземы, являются тонзиллит, кариес, гипергидроз, туберкулёз, некорректно принимаемые лекарственные препараты, соматические заболевания и стрессы, которые на фоне наследственной предрасположенности снижают иммунитет организма и вызывают развитие патологического процесса. Однако полной ясности в этиологии заболевания нет. Поскольку монетовидная экзема является разновидностью микробной экземы, причиной поражения кожи считаются бактерии, к которым сенсибилизирован организм.
Кожа при монетовидной экземе постоянно находится в состоянии готовности к активному взаимодействию с чужеродным антигеном. Особенностью такой аллергизации является постепенный переход от моновалентности к поливалентности. Вначале кожа даёт реакцию на один антиген, а со временем начинает реагировать на множество раздражителей. Вероятно, это происходит из-за наследственной предрасположенности. Генетика определяет мультифакторное наследование с выраженной экспрессивностью и пенетрантностью генов. Если болен один из родителей, вероятность развития экземы у ребёнка составляет 40%, если оба – 60%. Большую роль в возникновении монетовидной экземы играет несостоятельность пищеварительного тракта с ферментопатиями, дискинезиями и нарушенными мембранными барьерами, приводящими к прямому попаданию в организм чужеродных антигенов в виде нерасщеплённых, не до конца переваренных белков.
Иммунный механизм развития экзематозного процесса заключается в возникновении аллергической реакции антиген-антитело на уровне эпидермиса и дермы. В эпидермисе присутствуют эпителиальные клетки – кератиноциты. В дерме преобладают лимфоциты и тучные клетки. Лимфоидная популяция, состоящая из Т-хелперов и Т-киллеров, начинает процесс сенсибилизации наследственно аллергизированной кожи. Кератиноциты, выполняющие роль иммунорегуляторов, немедленно экспрессируют МНС II класса, которые обеспечивают взаимодействие между Т-лимфоцитами и макрофагами в процессе иммунного ответа. Избыток антител деструктирует кожу, иммунные реакции переходят в разряд аутоиммунных.
Вовлечение в процесс эпидермиса приводит к нарушению его защитной функции, облегчает проникновение в дерму инфекционного начала, которое дополнительно сенсибилизирует кожу, вызывает воспаление, повреждает клетки эпидермиса и дермы. Дермальные и эпителиальные клетки начинают вырабатывать цитокины и медиаторы, усугубляющие воспаление и сенсибилизацию сверхчувствительной кожи. Начинает преобладать стадия экссудации. Эпидермис и дерма отекают, сосуды дермы компенсаторно расширяются. Клинически это проявляется красной эритемой, на поверхности которой возникает полиморфная сыпь.
Симптомы монетовидной экземы
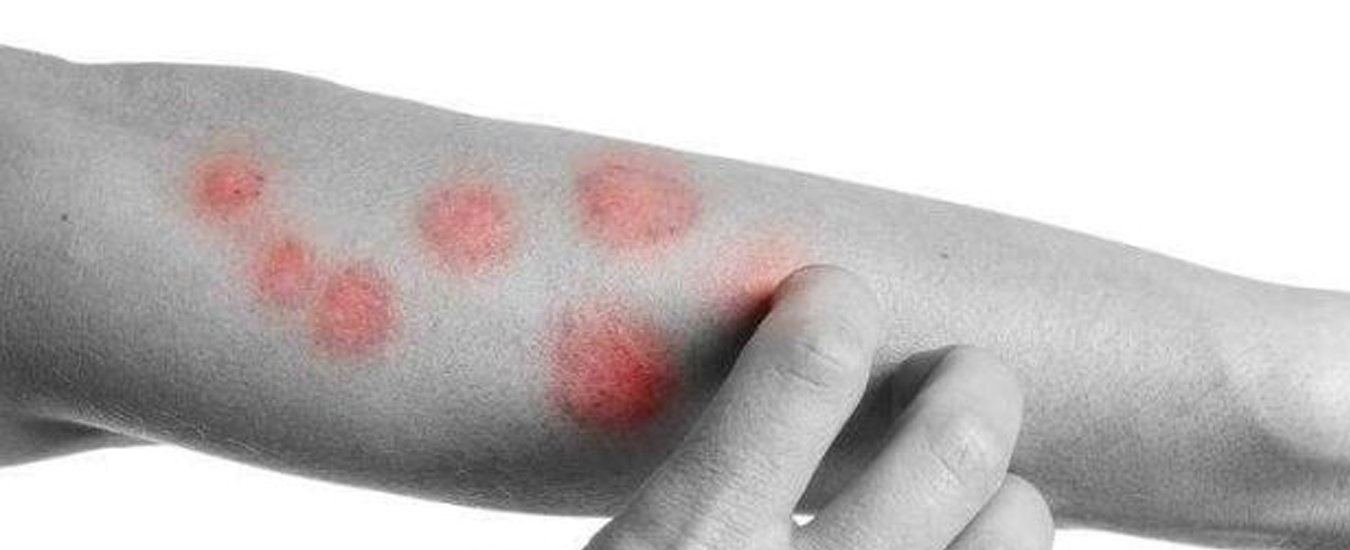
Типичная клиника монетовидной экземы отличается появлением розовой эритемы на фоне неизменённой кожи. Элемент имеет овальную форму, напоминает пятак диаметром до 3 см с чёткими очертаниями, возвышается над уровнем здоровой кожи. Появление пятна сопровождается невыносимым зудом. Типичное расположение эритемы – кожа конечностей.
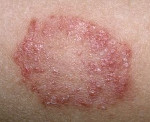
Почти сразу на поверхности гиперемированного пятна возникают первичные элементы сыпи: серозные буллы, папулы и узелки, отражающие картину истинного экзематозного полиморфизма. Зуд заставляет больных расчёсывать воспалённую поверхность, в результате образуются экскориации, покрывающиеся геморрагическими корками. Одновременно уже существующие везикулы вскрываются, обнажая эрозивные поверхности, присоединяется вторичная инфекция. Оставшиеся и вновь подсыпающие везикулы трансформируются в пустулы и тоже вскрываются, образуя эрозии с гнойными «жирными» корками. Папулы сливаются между собой, формируют бляшки, по периметру которых отчётливо заметна фестончатая кайма из остатков эпителиальных клеток.
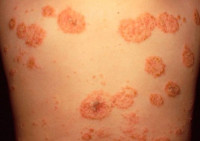
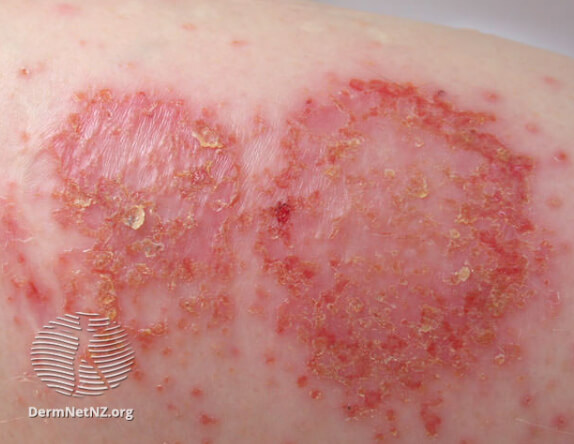
Высыпания могут распространяться на туловище и ягодичную область. При этом высыпавшие буллы вскрываются, оставляя открытые эрозивные поверхности, сочащиеся серозной жидкостью. Начинается процесс мокнутия. Крупные эрозии объединяются между собой, новые подсыпания не появляются, острота процесса понемногу снижается. «Серозные колодцы» подсыхают, на их поверхности образуются толстые жёлтые корки. Если в процесс вмешивается стафилококковая инфекция, при надавливании из-под таких корок выделяется гной.
В отличие от папул бляшки не сливаются, но стафилококк может обсеменить их периметр пустулами. При травматизации такого элемента происходит распространение процесса «отсевами» аллергидов, состоящих из вторичных булл, эритем и узелков. Вторичные аллергиды, объединяясь, образуют мокнущие эрозии. При дальнейшем распространении процесса и усугублении тяжести воспалительного компонента наблюдается ухудшение общего состояния пациента. При стихании воспалительных явлений кожа подсыхает, на ней могут появляться трещины. При частом чередовании ремиссий и обострений возможна трансформация монетовидной экземы в истинную.
Диагностика монетовидной экземы
Диагностика монетовидной экземы не вызывает затруднений. Диагноз выставляется дерматологом на основании клинической картины и данных анамнеза. С учётом сопутствующей патологии обязательно назначается стандартное лабораторное обследование: ОАК, ОАМ, биохимия. Пациенты консультируются гастроэнтерологом, неврологом, аллергологом, эндокринологом.
Гистопатология нетипична, морфологическое исследование осуществляется только для дифференциальной диагностики. Осложнённые формы требуют проведения иммуноферментного и аллергологического исследования сыворотки крови на антитела (специфические IgE/IgG, общий IgE). При подозрении на присоединение инфекции назначают микробиологические исследования эпидермальных мазков. При вторичном инфицировании проводят культуральное исследование с целью идентификации возбудителя и определения его чувствительности к антибиотикам. Дифференцируют монетовидную экзему с дерматитами, псориазом, чесоткой и дерматомикозами.
Лечение и профилактика монетовидной экземы
Монетовидная экзема – один из самых резистентных к терапии дерматитов. Целью лечения является достижение стойкой ремиссии. Прежде всего, необходимо санировать очаги хронической инфекции, откорректировать соматическую патологию, нормализовать работу нервной, эндокринной и пищеварительной систем.
Для снятия стресса используют седативные средства (лучше – на основе природных компонентов), применяют транквилизаторы, антидепрессанты, нейролептики, фиточаи и травяные настои. Десенсибилизацию организма проводят путем внутривенных вливаний солей натрия и кальция. Назначают десенсибилизирующие препараты. В осложнённых случаях показаны топические стероиды (по индивидуальным схемам короткими курсами), антибактериальные препараты, дезинтоксикационные и плазмозамещающие средства. Для предупреждения обострения назначают курс гистаглобулина. Дополнительно возможно использование витаминотерапии, препаратов очищенной серы и ферментов, улучшающих работу пищеварительного тракта. Для профилактики дисбактериоза показаны бифидосодержащие и лактосодержащие средства.
Тактика наружного лечения зависит от степени тяжести процесса. При выраженном мокнутии хороший результат дают гормональные аэрозоли, влажно высыхающие повязки, противовоспалительные примочки, антибактериальные и вяжущие препараты на основе цинка. При стихании процесса применяют мази с топическими стероидами, антибактериальными и антисептическими средствами. Топические стероиды эффективны и при зуде. Пиодермические наслоения лечат антибактериальной терапией внутрь и наружно в зависимости от распространённости поражения кожного покрова. Хороший эффект даёт УФО, ПУВА-терапия, фотофорез, ультрафонофорез, УВЧ-терапия, магнито-, озоно-, оксигенотерапия, иглорефлексотерапия, лечебные грязи, аппликации парафина. В тяжёлых случаях подключают гемосорбцию и плазмаферез.
Профилактика заключается в соблюдении режима питания с исключением потенциальных аллергенов. Следует ограничить контакты с косметическими средствами и бытовой химией, носить бельё из натуральных тканей, регулярно наблюдаться у дерматолога. Прогноз зависит от тяжести патологии и в целом рассматривается как относительно благоприятный с учётом нарушения качества жизни.
Фирсакова
Светлана Сергеевна
Врач-дерматовенеролог,
клиника Melanoma Unit Moscow
Монетовидная экзема (ее также называют нуммулярной) – разновидность экземы, проявляющаяся крупными, резко ограниченными высыпаниями.
Чаще всего эта форма экземы диагностируется у мужчин старше 50 лет, у женщин – немного реже. Дети с подобной проблемой сталкиваются крайне редко.
Мнение эксперта
— Профилактика экземы заключается в правильном уходе за кожей, сведению к минимуму причин, вызывающих обострение заболевания. Такие больные находятся на диспансерном учете у дерматолога.
Фирсакова Светлана Сергеевна, врач-дерматовенеролог,
клиника Melanoma Unit Moscow
Монетовидная экзема на фото
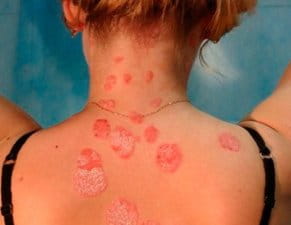
Монетовидная экзема на спине
Монетовидная экзема на спине
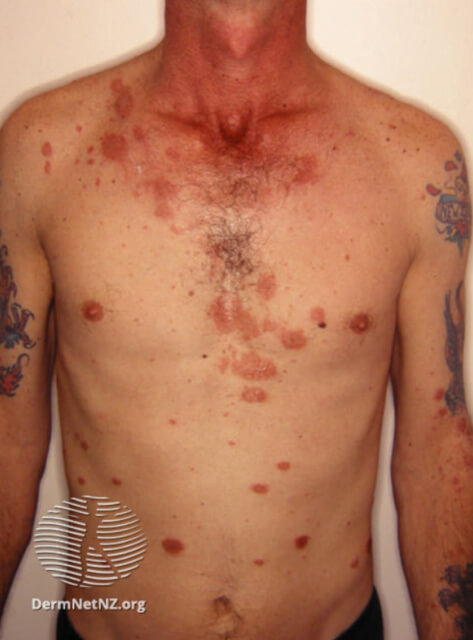
Монетовидная экзема на груди
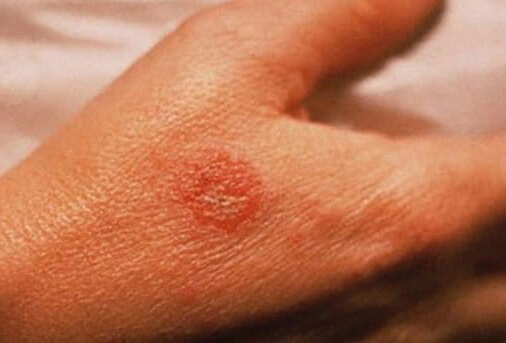
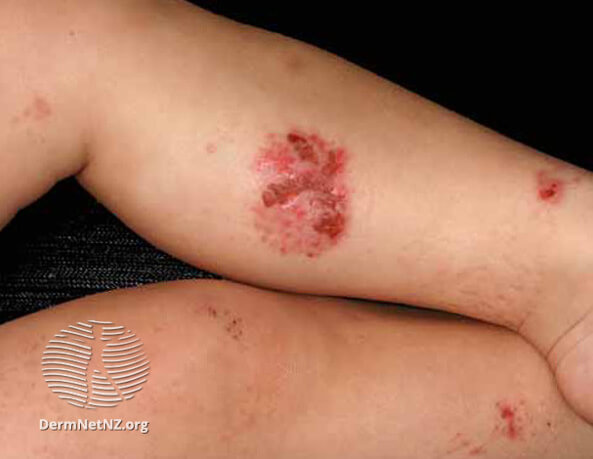
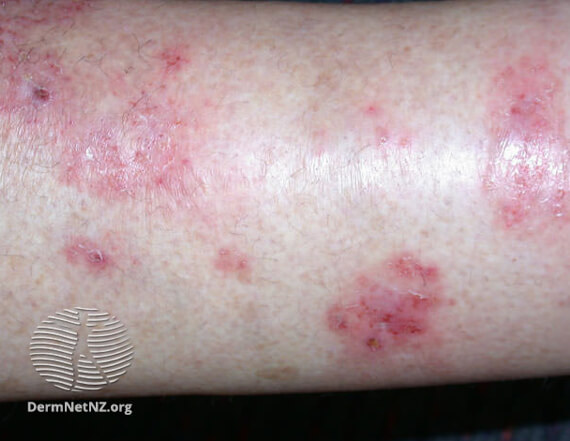
Монетовидная экзема на руках
Причины монетовидной экземы
Одной из причин монетовидной экземы считается наличие в организме очага хронической инфекции (отит, ринит, тонзиллит и др), к которому происходит избыточная сенсибилизация. При повторной встрече с антигеном развиваются воспалительные процессы и появляется сыпь.
Увеличивают риск возникновения нуммулярной экземы:
Повышают чувствительность кожи хронические болезни ЛОР-органов и инфекционные поражения ротовой полости.
Симптомы монетовидной экземы
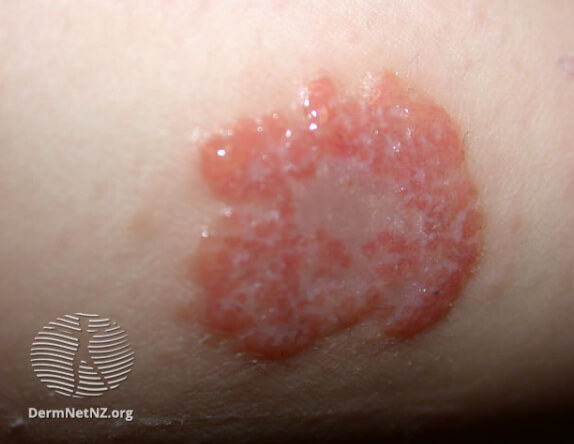
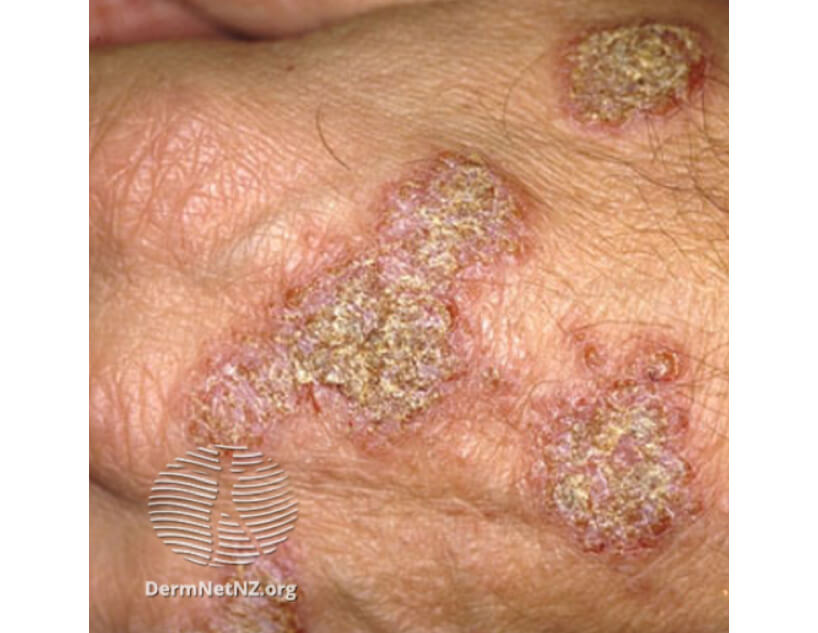
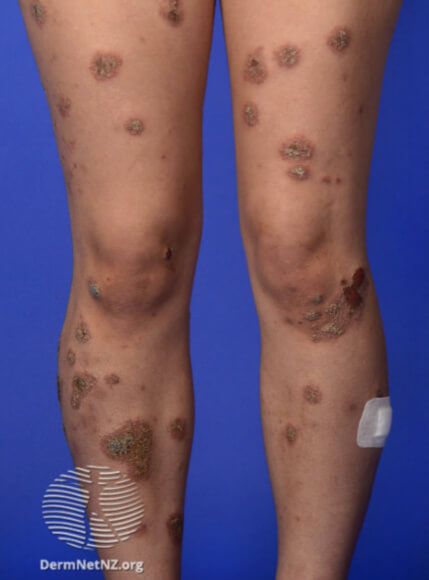
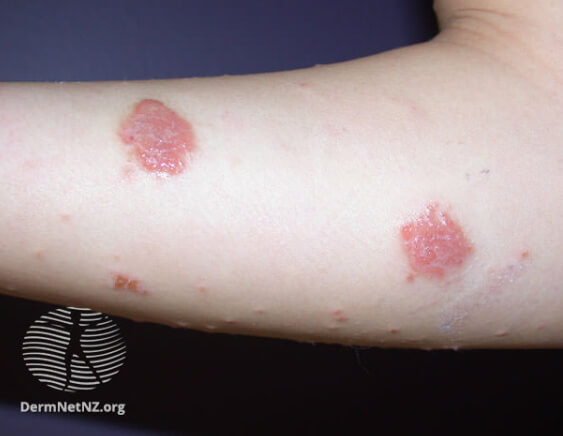
На фото монетовидной экземы видно характерный признак – резко очерченные округлые красные очаги, возвышающиеся над поверхностью кожи и похожие на разбросанные по телу монетки, что и дало название болезни. Средние размеры очагов – 1,5-3 сантиметра в диаметре. Окрашены они в сине-красный цвет и покрыты мелкими пузырьками (везикулами), заполненными желтоватой жидкостью. Папулы нередко сливаются, образуя бляшки. Через некоторое время пузырьки лопаются, оставляя после себя мокнущие эрозии, а позже – чешуйки и корочки.
В большинстве случаев высыпания появляются на руках и ногах (на тыльных сторонах ладоней, локтей и колен), но при обширных поражениях могут распространяться на плечи, верхнюю часть спины и ягодицы. Слизистые оболочки экзема не поражает. Во время рецидивов воспалительные очаги всегда обнаруживаются на одних и тех же участках.
Появление высыпаний сопровождается сильным зудом и жжением, из-за чего больной может страдать бессонницей и нервозностью.
Не стоит заниматься самолечением, что способно вместо ожидаемого выздоровления только усугубить состояние. При частых обострениях монетовидная экзема может трансформироваться в истинную.
Чтобы установить точный диагноз и дифференцировать монетовидную экзему от других дерматологических заболеваний, врач изучает анамнез и внимательно рассматривает сыпь при помощи увеличительного прибора. Если диагностика вызывает затруднения, то проводят дополнительное обследование, которое включает гистологическое исследование, оценку иммунной системы, бактериологические исследование. Обследование позволяет определить тип болезни и ее причину, что необходимо для выбора правильной терапии.
Лечение монетовидной экземы
При необходимости дерматолог направляет пациента на консультацию к другим специалистам: гастроэнтерологу, эндокринологу, аллергологу, неврологу.
Чтобы лечение монетовидной экземы было успешным, необходимо ликвидировать провоцирующие факторы, восстановить деятельность нервной и пищеварительной системы, нормализовать гормональный уровень и обмен веществ.
Поэтому подбор препаратов врач производит с учетом причины болезни.
Дополнительно к медикаментозной терапии, назначаемой смежными специалистами, проводят физиотерапию:
Кроме системной терапии, всегда рекомендуется использовать местные препараты: кремы, мази, примочки, компрессы. Они ускорят выздоровление, предотвратят присоединение вторичной инфекции, помогут продлить ремиссию.
Наиболее эффективное и быстрое действие окажут гормональные мази. Они могут вызвать привыкание при длительном использовании и другие нежелательные эффекты, в том числе истончение кожи. Обычно их используют не более 2-3 недель.
В остальных ситуациях дерматологи отдают предпочтение негормональным препаратам. В число лучших комплексных препаратов от экземы входят средства линии Лостерин (крем и цинко-нафталановая паста). Они не содержат гормонов и могут применяться для ежедневного ухода за кожей.
Крем и паста Лостерин снимают воспаление и зуд, устраняют шелушение, оказывают увлажняющее (крем)/подсушивающее (паста), антисептическое и обеззараживающее действие, ускоряют восстановление кожного покрова.
Обязательной составляющей лечения монетовидной экземы является соблюдение диеты. Необходимо исключить острые, копченые и жареные блюда, соленья, маринады и пряности, цитрусовые плоды и красные фрукты, рыбу и морепродукты, яйца, орехи, мед, шоколад, кофе, сладкие газированные напитки и алкоголь. Основу рациона должны составлять молочнокислые продукты, блюда из круп, овощи, фрукты и зелень.
Профилактика монетовидной экземы
Профилактические мероприятия включают:
Важное значение следует уделить подбору средств гигиены. Они не должны содержать щелочей, отдушек и красителей, способных спровоцировать рецидив. В число подобных средств входят крем-мыло, гель для душа и шампунь серии Лостерин.
Список литературы
Читайте также
Мокнущая (дисгидротическая) экзема – разновидность хронического кожного заболевания, основным проявлением которого являются плотные пузырьки, заполненные прозрачной жидкостью.
Экзема – это достаточно тяжелое заболевание с частыми рецидивами, однако соблюдая правила профилактики, обострения можно избежать.
Экзема – это острое или хроническое рецидивирующее заболевание кожи, характеризующееся воспалением и появлением многочисленных папул, напоминающих пузырьки кипящей воды. Папулы сливаются друг с другом и лопаются, оставляя после себя глубокие мокнущие раны. Экзема – достаточно распространенное заболевание, по статистике, в мире им страдает до 10 % населения, в основном пациенты – женщины 25-45 лет.
Нуммулярная экзема, особый вариант дерматита, причины которого только изучаются, отличается кожными элементами, напоминающими монеты, что можно видеть на фото. Она поражает как детей, так и взрослых. Это хроническое состояние, которое без лечения может длиться неделями и месяцами, персистировать и усугубляться с течением времени. Характерно и то, что даже после очищения тела от сыпи, болезнь может вернуться, случаются новые обострения. Поговорим о патологии подробнее.
Нуммулярная экзема на фото
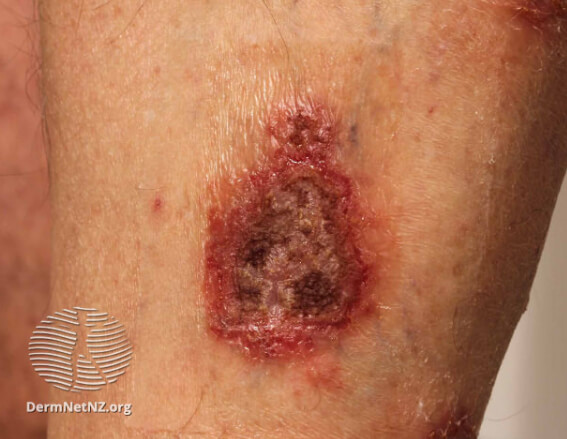
Нуммулярная экзема инфицированная
Нуммулярная экзема элемент сыпи
Нуммулярная экзема на кисти
Нуммулярная экзема на ноге
Нуммулярная экзема на ноге
Нуммулярная экзема на ногах
Нуммулярная экзема на теле
Нуммулярная экзема на предплечье
Причины нуммулярной экземы
Замечено, что с этой болезнью связана чрезвычайная сухость кожных покровов, и это может быть одной из причин. Сухой, обезвоженный эпителий не может обеспечить эффективный барьер от субстанций, с которыми он приходит в соприкосновение. Из-за этого даже безопасные в обычной жизни химические соединения выступают в роли ирритантов и вызывают раздражение. По сути дела, любой компонент средств косметики или ежедневного ухода может оказаться триггером.
Такой тип дерматита, как контактный, является фоновым заболеванием, и может играть роль в развитии нуммулярного.
Также сопутствовать этой патологии может атопическое воспаление кожи, которое обусловлено генетически и часто сочетается с бронхиальной астмой и сезонной аллергией на пыльцу растений. Однако, сам по себе дискоидный дерматит не передается по наследству.
Возможные провоцирующие факторы:
Обострение может быть вызвано минимальным повреждением кожного покрова, например:
● импетиго (гнойничковое заболевание)
Варикозное расширение вен с отеками и трофическими язвами тоже может благоприятствовать этой патологии.
Предрасполагающим условием является хронический алкоголизм, особенно у мужчин старше пятидесяти лет. Он в разы повышает риски.
Также прием некоторых лекарств ассоциирован с этим типом дерматологического заболевания. Дискоидные пятна появляются при приеме следующих медикаментов:
Значительно усиливаются признаки в сухом и холодном климате. Особенно это выражено зимой. Морозный воздух на улице содержит очень мало воды, а в помещениях он пересушен отопительными приборами. Часто недуг обостряется в зимнее время.
В теплой и влажной атмосфере, напротив, состояние улучшается, кожа очищается.
Симптомы нуммулярной экземы
Первый признак дискоидной, или нуммулярной экземы – это группа округлых плоских пятен или бугорков на той или иной части тела, внешне напоминающих монеты. Они быстро увеличивается в количество и размерах и объединяются, формируя более крупные пятна, размер которых варьирует от нескольких миллиметров до сантиметров. На светлой, бледной коже эти пятна будут иметь светло-розовый или красный цвет. На более смуглой поверхности они могут быть тёмно-коричневыми, или принимать более бледный оттенок, чем окружающие ткани.
Изначально, эти пятна бывают отечными, они покрыты мелкими пузырьками с прозрачной жидкостью, характерно истечение отделяемого и мокнутие. Также, имеется тенденция к интенсивному зуду, который становится ещё более выраженным в ночные часы.
Постепенно пораженные участки становятся сухими, они покрываются засохшими корками, шелушатся, на них образуются микроповреждения. Центральные области пятен могут очищаться, оставляя светлую, здоровую кожу, с зоной поражения вокруг, в виде кольца. Это напоминает грибковую инфекцию эпителия.
Иногда пятно дискоидной экземы бывает только одно, но у большинства людей элементов сыпи несколько, а поверхность между ними сухая и шелушится.
Болезнью может быть затронута практически любая область на теле человека:
Лицо и кожа головы не затрагиваются этой формой экземы.
Иногда при нуммулярном дерматите через трещины и нарушения целостности покрова попадает инфекция, и развиваются бактериальные осложнения. Вот некоторые признаки инфицирования, которые должны насторожить и являются поводом для визита к врачу.
● Из пятен выделяется большое количество жидкости,
● Отделяемое становится мутным, желтоватым или зеленоватым,
● Высыпания покрываются желтыми корками,
● Область вокруг пятен становится горячей, появляется отек, боль и чувствительность к прикосновениям,
● Поднимается температура, знобит.
Нуммулярная экзема на ногах
Недостаточность венозных клапанов, застой крови в ногах, варикоз часто сопровождаются появлением нуммулярных высыпаний на ногах. Связано это с замедлением кровотока в конечностях. Плохая работа вен ведет к тому, что венозная кровь не оттекает от ног, а под действием силы тяжести накапливается, давит изнутри на венозную стенку и просачивается в ткани. Развивается отек, который, в свою очередь, сдавливает капилляры и не дает кислороду поступать к клетками, что ведет к гипоксии и замедлению обмена веществ. Плохо начинают выполнять свою функцию клетки иммунитета, затруднена работа сальных и потовых желез, наступает истончение, атрофия дермы. Появляются язвы, механические повреждения эпителия. Создаются благоприятные условия для дискоидного дерматита.
Элементы сыпи, которыми проявляется нуммулярная экзема, очень похожи на таковые при грибковом процессе на ногах. Они округлые, розоватые, с яркими краями и бледным шелушащимся центром. Отличие заключается в том, что для микоза характерен рост пятен, а также это инфекционное заболевание, которое передается от человека к человеку через контакт или при пользовании общей одеждой и предметами быта. Грибок любит влажные условия, поражает спортсменов, особенно если они не принимают душ, не меняют одежду после тренировки, не просушивают стопы, посетителей бассейнов, людей с повышенной потливостью. Дискоидная патология, наоборот, как уже обсуждалось выше, имеет тенденцию к пораженной сухостью коже.
Для уточнения диагноза и подбора правильного лечения необходимо обратиться к врачу, чтобы он провел осмотр, выполнил анализы и принял решение о происхождении высыпаний. Он осматривает повреждения под лампой Вуда, в свете которой грибок издает специфическое зеленоватое свечение. Также в неясных случаях берут соскоб ткани, окрашивают, рассматривают под микроскопом, высевают на питательную среду.
Лечение нуммулярной экземы
После установки точного диагноза, врач назначает необходимые лекарства, чтобы снять обострение, облегчить состояние и избавиться от высыпаний. Кроме медикаментов, если диагностирован нуммулярный дерматит, или дискоидная экзема, важны и правила ухода за кожей, и немедикаментозное лечение.
● Антибиотики призваны бороться с бактериальной инфекцией, если она осложняет течение дерматита.
● Вспомогательные комбинированные средства с увлажняющими, смягчающими, противовоспалительными и регенерирующими ингредиентами способствуют скорейшему улучшению состояния.
Профилактика нуммулярной экземы
Поддержание чистоты и нужного уровня увлажнение кожи с одной стороны, помогает облегчить симптомы текущего состояния, с другой стороны – предотвратить новые обострения. Это лучшие меры профилактики.
● Использование мягких моющих средства вместо мыла, которые меньше высушивают эпителий.
● Водные процедуры должны быть кратковременные, принимайте душ не дольше 10-15 минут, в слегка тёплой воде, чтобы не смыть защитную стальную смазку и не вызывать сухость.
● Нанесение увлажняющих продуктов, которые не содержат отдушек. Это помогает защитить кожу от повреждений. Помогают такие компоненты, как увлажняющие масла для тела и вазелиновое масло.
● Поддержание правильного микроклимата в комнате, где проводится большее часть суток. Среда должно быть прохладной и влажной. При необходимости нужно использовать увлажнитель воздуха. Необходимо помнить, что кондиционированный воздух всегда сухой, кондиционер и система климат контроля вытягивают влагу из атмосферы.
● Ношение одежды из мягких, натуральных тканей, таких, как хлопок, уменьшает раздражение кожи. Шерсть, а также синтетика могут негативно влиять на состояние эпителия при склонности к дискоидной экземе.
● Поверхность тела нужно защищать от малейших повреждений, потому что этот вид дерматита часто начинается от микротравм. Носите защитные перчатки, используйте удобную, не натирающую обувь, а от укусов насекомых защитит подходящая одежда и репелленты.
● Ни в коем случае нельзя расчесывать кожу при склонности к этой болезни. При любом зуде есть вероятность повреждения эпителия и провоцирования обострения. Особенно опасно чесать уже имеющиеся пятна экземы. Стригите ногти коротко, носите перчатки, просите окружающих, близких людей, чтобы они напоминали вам, что чесаться запрещено.
● При проблемах с венами, варикозном расширении, проблемах с микроциркуляции в нижних конечностей, нужно вовремя лечить эти состояния.
Читайте также
Главное в лечении экземы – это комплексный подход. Только при совместном применении гормональных и негормональных препаратов, антигистаминных препаратов, соблюдения диеты, физической нагрузки, физиотерапии и прочих мер можно говорить о выздоровлении и о долгой ремиссии. Ведущую роль в терапии играют негормональные препараты для наружного применения.
Микробная экзема – это вторичное воспалительное заболевание, развивающееся на месте бактериального или грибкового заражения кожи. Высыпание формируется вокруг инфицированных ранок, трещин, язв. Возбудителем воспаления чаще всего является стафилококк или стрептококк. Яркий признак микробной экземы – пиодермия, гнойничковые поражения, располагающиеся вокруг воспаленной кожи.
Зуд, пожалуй, самый неприятный симптом экземы. Он ведет к расчесыванию воспаленной области. Иными словами, зуд продлевает острый период экземы, делает ее течение более тяжелым и отдаляет излечение. Поэтому это неприятное явление лучше предотвратить или купировать в самом начале обострения.
Понимание о том, что экзема, это в первую очередь заболевание кожного покрова ошибочно. Экзема является внешним признаком того, что внутри организма присутствуют какие-то проблемы. Именно поэтому так важно обнаружить эти внутренние проблемы и провести их коррекцию.