Что такое менингококковый менингит
Заболеваемость
Менингококковая инфекция распространена повсеместно.
Несмотря на то, что заболеваемость менингококковой инфекцией в Российской Федерации имеет многолетнюю тенденцию к снижению, за последние два года наблюдается ее рост.
В 73.9% случаев развивается генерализованная инфекция.
Возбудитель
Возбудитель менингококковой инфекции — менингококк Neisseria meningitidis из семейства Neisseriaceae рода Neisseria.
В окружающей среде неустойчив.
В Российской Федерации генерализованную форму менингококковой инфекции чаще всего вызывают серогруппы А,В,С, а также W и Y.
Источник инфекции
Это может быть как заболевший генерализованной формой менингококковой инфекции, так и больной острым менингококковым назофарингитом и бактерионоситель менингококка.
Бактерионосители (без клинических проявлений) выявляются только при бактериологическом обследовании. Носителей менингококка в популяции 4-10%.
Пути передачи
воздушно-капельный. Кроме того, заражение возможно через предметы обихода (посуда).
Группы риска
— направляющиеся в эндемичные по менингококковой инфекции районы (паломники, военнослужащие, туристы, спортсмены, геологи, биологи);
— медицинские работники, работающие с инфекционными больными;
— медицинские работники и сотрудники лабораторий, работающие с живой культурой менингококка;
— воспитанники и персонал детских домов, домов ребенка, интернатов;
— проживающие в общежитиях;
— лица, принимающие участие в массовых международных спортивных и культурных мероприятиях;
— дети до 5 лет включительно;
— лица старше 60 лет;
— лица с первичными и вторичными иммунодефицитными состояниями, в том числе ВИЧ-инфицированные;
— лица, перенесшие кохлеарную имплантацию;
Дети заболевают чаще, чем взрослые.
За последние годы количество летальных исходов от менингококковой инфекции увеличилось.
Инкубационный период
Период заразности
Больной генерализованной формой менингококковой инфекции наиболее заразен в продромальном периоде (4-6 дней).
Заболевший менингококковым назофарингитом заразен около 2 недель. Носители менингококка опасны в течение 2—3 недель (у 2—3 % лиц носительство продолжается 6 и более недель ).
Клиника
У большинства инфицированных, при попадании в организм менингококка, заболевание не проявляется и выявляется только при бактериологическом обследовании.
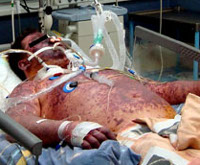
У одного из тысячи заболевших детей развивается менингококковый сепсис (тяжелейшая интоксикация, геморрагическая звездчатая сыпь, появляющаяся сначала на стопах, голенях, коже ягодиц, далее на всех конечностях и туловище).
Чем опасно заболевание
Летальность достигает 50%.
У перенесших тяжёлые формы менингококковой инфекции часто диагностируют потерю слуха, органическое поражение нервной системы.
Менингококковый сепсис осложняется полиартритами, перикардитом, эндокардитом, миокардитом, воспалительным поражением глаз, поражением почек, печени, надпочечников.
Диагностика
Диагноз менингококкового менингита устанавливается на основании симптомов, данных эпидемиологического анамнеза, осмотра, а также лабораторных данных.
Лечение
Заболевший любой формой менингококковой инфекции подлежит госпитализации.
Лицам, общавшимися с больным генерализованной формой инфекции, не имеющим признаков воспаления в носоглотке, проводится экстренная химиопрофилактика.
Профилактика
При угрозе эпидемического подъёма, а также при росте заболеваемости менингококковой инфекцией проводится плановая вакцинация.
Вакцинация против менингококковой инфекции входит в календарь профилактических прививок по эпидемическим показаниям и проводится детям и взрослым в очагах менингококковой инфекции, вызванной менингококками серогрупп A или C.
Вакцинация проводится в эндемичных регионах, а также в случае эпидемии, вызванной менингококками серогрупп A или C.
Лица, подлежащие призыву на военную службу, также проходят вакцинопрофилактику менингококковой инфекции.
Схема вакцинации
Вакцинация против менингококковой инфекции проводится однократно.
Разрешено проводить вакцинацию одновременно с вакцинацией против других инфекций, кроме вакцинации против желтой лихорадки и туберкулеза.
Детям от 1 года до 8 лет включительно, а также студентам первых курсов средних и высших учебных заведений проводят вакцинацию полисахаридной вакциной.
Поствакцинальный иммунитет сохраняется до 10 лет.
Противопоказания к вакцинации
Острые, обострение хронических заболеваний, а также аллергические реакции на предыдущее введение вакцины против менингококковой инфекции являются противопоказаниями к проведению вакцинации против этой инфекции.
Реакция на введение вакцины
Обычно вакцинация против менингококковой инфекции не вызывает никаких реакций. В редких случаях отмечается болезненность в месте введения вакцины, а также кратковременное повышение температуры.
Неспецифическая профилактика
Неспецифическая профилактика менингококковой инфекции заключается в недопущении контактов с заболевшими и в наблюдении за контактными в течение 10 дней.
Что такое менингит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 13 лет.
Определение болезни. Причины заболевания
Инфекционный менингит (Viral meningitis) — сборная группа острых, подострых и хронических инфекционных заболеваний, вызываемых различными видами патогенных микроорганизмов (вирусами, бактериями, грибками, простейшими), которые в условиях специфической резистентности организма вызывают поражение оболочек головного и спинного мозга, проявляющееся в выраженном синдроме раздражения мозговых оболочек, тяжёлым интоксикационным синдромом и всегда протекающее с потенциальной угрозой жизни больного.
Причины возникновения
Инфекционный менингит может представлять собой как первичную патологию (развивающуюся как самостоятельная нозологическая форма), так и вторичную (развивающуюся как осложнение другого заболевания). Причина инфекционного менингита — патогенные микроорганизмы, которые в условиях специфической резистентности организма вызывают поражение оболочек головного и спинного мозга.
Неинфекционные причины менингита:
Пути заражения
Хочется ответить на популярный вопрос читателей и пользователей сети: каков риск заражения от больного, и можно ли находиться рядом с больным без особого риска развития менингита? Ответ достаточно прост: в виду того, что менингит — это сборная группа заболеваний, вызываемая различными инфекционными агентами, то и риск заражения будет зависеть от этиологии менингита, а вот вероятность развития именно менингита — от способностей иммунной системы человека. Другими словами, чтобы знать, есть ли риск, нужно знать, какой именно микроорганизм вызвал менингит у больного и каковы защитные иммунные способности окружающих.
Факторы риска
К группам риска относятся:
Симптомы менингита
Клиническая картина менингита
Достаточно характерными при менингите (и в частности при менингококковом процессе) являются признаки вовлечения в патологический процесс мозговых оболочек (менингеальные синдромы).
Все признаки менингита можно разделить на группы:
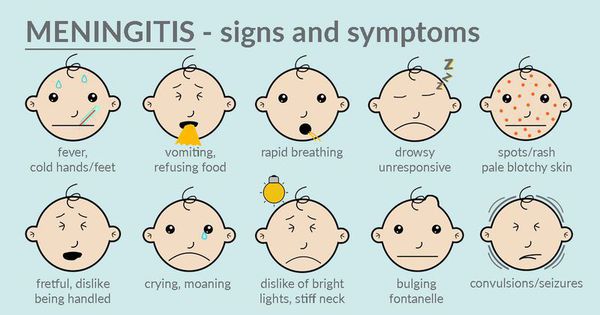
Симптомы менингита у детей
Менингит у детей развивается чаще и протекает тяжелее, чем у взрослых. Иногда при болезни дети в бессознательном состоянии обхватывают голову и кричат. Такой крик называется гидроцефалическим, он вызван резким повышением внутричерепного давления.
Патогенез менингита
Многообразие возбудителей и индивидуальные особенности индивидуумов в человеческой популяции определяют и достаточно выраженную изменчивость форм и проявлений менингитов, риск заражения для других людей, поэтому в данной статье мы остановимся на наиболее значимых формах заболеваний и их возбудителей в социальном плане.
Менингококковый менингит — всегда острое (острейшее) заболевание. Вызывается менингококком Вексельбаума (грамотрицательная бактерия, неустойчивая в окружающей среде, при температуре 50 градусов Цельсия погибает по истечении 5 минут, УФО и 70% спирт убивают практически мгновенно). Источником распространения инфекции оказывается больной человек (в т.ч. менингококковым назофарингитом) и бактерионоситель, передача происходит воздушно-капельным путём.
Местом внедрения (воротами) является слизистая оболочка носоглотки. В подавляющем числе случаев инфекционный процесс не развивается или развиваются местные формы заболевания. При преодолении менингококком локальных противоинфекционных барьеров происходит гематогенное распространение инфекции и возникает генерализованная менингококковая инфекция, включающая в себя развитие менингококкового менингита, при отсутствии адекватного лечения заканчивающегося в более 50% случаев летальным исходом. В патогенезе заболевания играют роль токсины, освобождающиеся после гибели бактерии в кровяном русле, повреждение стенок сосудов, что ведёт к нарушению гемодинамики, кровоизлияниям в органах и глубоким метаболическим нарушениям. Происходит гиперраздражение оболочек мозга, развитие гнойного воспаления ткани и быстрый рост внутричерепного давления. Зачастую вследствие отека и набухания ткани головного мозга происходит вклинение мозга в большое затылочное отверстие и гибель больного от паралича дыхания.
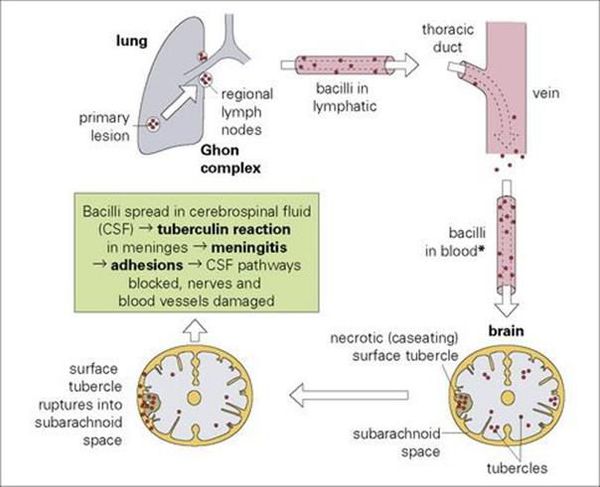
Туберкулезный менингит — медленно развивающаяся патология. В основном является вторичным, развиваясь при уже имеющемся туберкулезном процессе других органов. Имеет несколько периодов развития, последовательно развивающихся в течении длительного времени:
1. продромальный (до 10 дней, характеризуется неярко-выраженными симптомами общего недомогания)
2. сенсомоторного раздражения (с 8 по 15 день, появление начальных общемозговых и слабых менингеальных проявлений)
3. парезов и параличей (обращает на себя внимание с 3 недели от дебюта инфекционного процесса в виде изменения и потери сознания, расстройства глотания, речи).
Вначале появляется умеренное поднятие температуры тела без выраженных скачков и подъёмов, вполне терпимые головные боли низкой интенсивности, хорошо купирующиеся приёмом анальгетиков. В дальнейшем головные боли усиливаются, подключаются тошнота и рвота. Неизменный признак туберкулезного менингита — поднятие температуры, лихорадка, причем цифры и продолжительность могут варьировать от субфебрильных до гектических значений. Постепенно с конца второй недели появляются и медленно нарастают симптомы дезориентации, оглушенности, заканчивающиеся глубокой «загруженностью» больного, сопором и комой. Развиваются нарушения функции тазовых органов, боли в животе. Так же постепенно развиваются менингеальные симптомы, причём истинно классическая симптоматика (поза «легавой собаки») развиваются лишь в запущенных случаях.
Взаимосвязь с гайморитом. Если не лечить гайморит, то он может вызвать расплавление костей пазух носа. Через них гной попадает в мозговые оболочки, и развивается менингит.
Классификация и стадии развития менингита
Выделяют следующие виды инфекционного менингита:
1. По этиологическому фактору (непосредственный возбудитель)
2. По преимущественному течению воспалительного процесса:
3. Варианты течения менингита:
4. По локализации, степени тяжести, клиническим формам и др. [4]
Осложнения менингита
Чем опасен менингит
Осложнения, наблюдаемые при менингите менингококковой природы (реже при других формах менингитов), бывают ранние и поздние, связанные как с катастрофой нервной системы, так и других отделов организма.
Основные последствия менингита:
Устранение осложнений менингита
Диагностика менингита
Когда следует обратиться к врачу
Подготовка к посещению врача
Чтобы посетить инфекциониста, специальная подготовка не требуется. Наоборот, если есть подозрения на менингит, не стоит затягивать с посещением доктора, в такой ситуации необходимо действовать быстро.
Первичный диагностический поиск включает в себя опрос и осмотр врачом-инфекционистом и неврологом.
Опрос
На приёме врач может задать вопросы:
Спинномозговаяпункция
При подозрении на возможный менингит проводится ведущее диагностическое исследование — люмбальная пункция. Она подразумевает введение полой иглы в субарахноидальное пространство спинного мозга на уровне поясничного отдела позвоночника. Цель указанного исследования — уточнить вид, свойства и характер изменения спинномозговой жидкости, определение возможных возбудителей и путей лечения данного вида менингита.
В зависимости от этиологического агента, вызывающего менингит, различаются свойства ликвора, приведем их основные виды и характеристики:
1. Бактериальные менингиты (в т.ч. менингококковый менингит):
2. Серозные менингиты (в т.ч. вирусные):
3. Туберкулёзный менингит:
Лабораторные анализы
Помимо определения физико-химических свойств ликвора, сегодня широко используются методы, позволяющие выделить и установить возбудителя заболевания, что может играть решающую роль в терапии и прогнозе. Наиболее значимыми являются культивирование нативного ликвора на питательные среды (поиск бактериальных, грибковых возбудителей), проведение ПЦР ликвора (полимеразно-цепной реакции) с целью выявления нуклеиновых кислот возбудителя, проведение ИФА (иммуноферментного анализа) ликвора, крови, мочи и т. п. с целью определения антигенов и антител возможных возбудителей менингита, микроскопия ликвора и носоглоточной слизи, клинический и биохимические анализы крови.
Магнитно-резонансная томография (МРТ) и компьютерная томография (КТ)
КТ для диагностики менингита в большинстве случаев не применяется.
Неврологическое обследование
При менингите обязательно потребуется неврологическое обследование. Оно поможет выявить характерные признаки, например:
Лечение менингита
Основным и главным условием эффективной помощи больным менингитом является ранняя госпитализация в стационар и начало специфической этиотропной и патогенетической терапии! Поэтому при малейшем подозрении врача или фельдшера на менингит должны быть предприняты все возможные шаги для скорейшей доставки подозрительного больного в стационар инфекционного профиля и начала лечения, сомнения медицинских специалистов или самого больного в плане диагноза и госпитализации должны расцениваться как необоснованные (опасные) и незамедлительно пресекаться.
Устранение причины менингита
Этиотропная терапия (направленная на избавление от возбудителя) зависит от конкретной ситуации (проведенных исследований, опыта врача, алгоритмов) и может включать в себя назначения антибактериальных препаратов, в т. ч. противотуберкулезных (при менингитах бактериальной, туберкулезной природы, неясности ситуации), противовирусных средств (при герпетическом менингите, других вирусных возбудителях), противогрибковых средств (при грибковых поражениях). Преимущество отдаётся внутривенному введению лекарственных препаратов под контролем состояния больного и периодическим контролем ликвора (контрольная люмбальная пункция). [9]
Симптоматическое лечение
Патогенетическая и симптоматическая терапия направлена на прерывание звеньев патогенеза, улучшение действия этиотропных средств и улучшение общего состояния больного. Она может включать в себя применение гормонов, диуретиков, антиоксидантов, сосудистых средств, глюкозы и т. п. [8]
Противосудорожная терапия
При развитии судорожного синдрома применяется противосудорожная терапия. Её проводят в отделении реанимации и интенсивной терапии (ОРИТ).
Химиопрофилактика
Домашнее лечение: что можно и что нельзя делать
Самолечение при менингите недопустимо. При появлении симптомов заболевания нужно немедленно обратиться за медицинской помощью.
Мифы и опасные заблуждения в лечении менингита
Прогноз. Профилактика
Предсказать развитие тех или иных нарушений невозможно, возможно лишь минимизировать их появление своевременным обращением к врачу и началом лечения. При вирусных менингитах прогнозы более благоприятны, в целом летальность составляет не более 1% от всех случаев заболевания.
Профилактика. Вакцинация
Профилактика менингитов включает в себя специфические и неспецифические мероприятия.
Неспецифическая профилактика менингитов: здоровый образ жизни, укрепление иммунитета, соблюдение правил гигиены, использование репеллентов и др.
Диспансерное наблюдение
Сроки диспансерного наблюдения после перенесённого менингита зависят от его вида и тяжести, в среднем они составляют 2–3 года.
Эпидемиологический надзор
Эпидемиологический надзор очень важен для борьбы против менингококкового менингита. Он позволяет:
В России его проводят Роспотребнадзор, центры гигиенического и санитарно-эпидемиологического надзора (ЦГСЭН) и Федеральное медико-биологическое агентство (ФМБА).
Система определения инвалидности
Получение инвалидности возможно при тяжёлом течении менингита, стойкой утрате психических и физических функций и неблагоприятном клиническом и трудовом прогнозе. Инвалидность устанавливает бюро медико-социальной экспертизы после обследования пациента.
Менингококковый менингит
Менингококковый менингит – это форма менингококковой инфекции, которая характеризуется гнойным воспалением мягкой и арахноидальной оболочек головного мозга. Заболевание сопровождается типичной триадой клинических признаков (головной болью, лихорадкой и рвотой), менингеальными знаками, общемозговыми и общетоксическими симптомами. Менингит может сочетаться с менингококцемией, осложняться инфекционно-токсическим шоком, недостаточностью надпочечников, энцефалитом. Решающее значение в диагностике играют методы лабораторной идентификации возбудителя. Основу лечения составляет антибактериальная и патогенетическая терапия.
МКБ-10
Общие сведения
Менингококковую природу имеют 80% первичных бактериальных менингитов. В виде спорадических случаев или небольших вспышек патология регистрируется повсеместно. Наибольшая распространенность отмечается в странах Африки и Азии – только в «менингитном поясе» (от Сенегала до Эфиопии) ежегодно выявляют около 30 000 заболевших. В западных странах жители страдают с частотой 0,9-1,5 случаев на 100 тыс. населения, общемировая статистика свидетельствует о 0,5 млн. пораженных. Пик заболеваемости обычно приходится на зимне-весенний период. Менингит может развиваться в любом возрасте, но большинство случаев диагностируются у детей и подростков (80%), молодых людей – без существенных гендерных отличий.
Причины
Этиологическим фактором менингококкового менингита является менингококк – Neisseria meningitidis. Это парно расположенная шаровидная грамотрицательная бактерия (диплококк), окруженная капсулой с ресничками. Возбудитель обладает низкой устойчивостью к факторам внешней среды, быстро погибает под действием ультрафиолетовых лучей, высоких и низких температур. Менингококки относятся к аэробам, чувствительны к показателям pH, дезинфицирующим агентам.
Микроб имеет сложную антигенную структуру. Различают 13 серогрупп N. meningitidis, отличающихся составом специфического капсульного полисахарида. Наиболее распространены штаммы групп A, B, C, в последнее время регистрируют рост частоты выявления бактерий с антигенами Y и W-135. Возбудителю присуща высокая изменчивость: он подвергается L-трансформации с потерей капсулы, показывает гетероморфный рост, приобретает резистентность к химиопрепаратам.
Главным фактором патогенности менингококка считается эндотоксин – липоолигосахаридный комплекс, выделяющийся при разрушении микробной клетки. Возбудитель способен вырабатывать и ряд других повреждающих веществ (гемолизин, протеазы, гиалуронидазу), проникать сквозь гематоэнцефалический барьер. Фиксация к назофарингеальному эпителию происходит благодаря ресничкам, а капсула защищает бактерию от механизмов фагоцитоза.
Предрасположенность к развитию менингококкового менингита формируется в условиях снижения местной и общей резистентности организма. Факторами риска признаются врожденный дефицит комплемента, ВИЧ-инфекция, анатомическая или функциональная аспления. Слизистая оболочка носоглотки повреждается при курении и ОРВИ, что повышает риск бактериальной инвазии. Распространению инфекции способствует большая скученность населения.
Патогенез
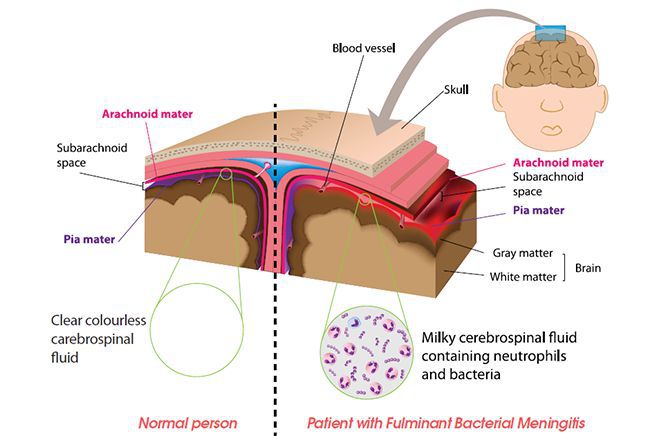
Передача возбудителя происходит воздушно-капельным путем от больных менингококковой инфекцией или бессимптомных носителей. Входными воротами становится слизистая носоглотки, где развивается первичный воспалительный процесс. В 10-20% случаев микробы, преодолев защитные механизмы, проникают в кровоток, где размножаются, инициируя кратковременную бактериемическую фазу. В субарахноидальные пространства головного мозга нейссерии заносятся гематогенным путем, реже – лимфогенно, периваскулярно и периневрально через пластинку решетчатой кости.
При размножении менингококка развивается вначале серозно-гнойное, затем гнойное воспаление мягкой и паутинной оболочек. Чаще всего поражаются конвекситальные поверхности и основание головного мозга, иногда процесс распространяется в спинальном направлении. Макроскопически мягкая оболочка выглядит отечной, гиперемированной, мутной, поверхность мозга будто покрыта шапочкой из гноя. Микроскопическая картина представлена выраженной инфильтрацией полиморфноядерными мононуклеарными клетками. Спаечный процесс может вызвать закупорку путей ликворооттока.
Классификация
Согласно клинической классификации менингококковой инфекции, менингит относится к ее генерализованным формам. С учетом выраженности патологического процесса инфекция может протекать в легкой, среднетяжелой, тяжелой или крайне тяжелой формах. Менингит, вызванный N. meningitidis, является гнойным. Клинически он представлен следующими вариантами:
По длительности патологический процесс бывает острым (до 3 месяцев), затяжным (до полугода), хроническим (свыше 6 месяцев). В зависимости от локализации пораженных церебральных структур менингит подразделяется на конвекситальный (большие полушария), базальный (нижняя поверхность) и спинальный. Дополнительно выделяют ограниченную и тотальную формы.
Симптомы менингококкового менингита
Началу болезни обычно предшествует назофарингит, но симптомы могут возникнуть внезапно, на фоне полного благополучия. С большим постоянством в клинической картине обнаруживают так называемую менингеальную триаду – головные боли, лихорадку, рвоту. Температура резко поднимается до 40-42° C, сопровождается сильным ознобом. Мучительные головные боли носят диффузный давяще-распирающий или пульсирующий характер, локализуются преимущественно в лобно-теменной области, усиливаются в ночное время, при перемене положения головы, действии внешних раздражителей.
Рвота при менингококковом менингите возникает без предшествующей тошноты, «фонтаном», не приносит облегчения. Клиническая картина дополняется кожной гиперестезией, повышением чувствительности к звуковым, световым и болевым стимулам, запахам. Иногда уже в первые часы болезни возникают тонико-клонические судороги. Важное место в структуре общемозговых симптомов занимает психомоторное возбуждение и нарастающие расстройства сознания – от оглушения до комы.
Среди объективных симптомов на первое место выходят менингеальные знаки, которые появляются в самом начале заболевания и быстро прогрессируют. Наиболее постоянными являются ригидность затылочных мышц, симптомы Кернига и Брудзинского (верхний, средний, нижний). У детей отмечают признак Лесажа, выбухание и пульсацию родничка. Пациент принимает вынужденную позу – лежа на боку с запрокинутой назад головой и подтянутыми к животу коленями. Выраженность менингеального синдрома может не соответствовать тяжести патологии.
При неврологическом осмотре часто выявляют асимметрию сухожильных и кожных рефлексов, ослабляющихся по мере нарастания интоксикации, патологические стопные знаки. Базальные менингиты сопровождаются поражением черепных нервов, особенно III, IV, VII, VIII пар. Наличие стойкого красного дермографизма говорит о сопутствующих вегетативных расстройствах. Признаками интоксикации являются вначале тахикардия, а затем относительная брадикардия, гипотония, приглушенность сердечных тонов. У пациентов учащается дыхание, язык обложен грязно-коричневым налетом, сухой.
Осложнения
Крайне неблагоприятным вариантом является молниеносное течение болезни с отеком-набуханием головного мозга. Ситуация угрожает вклинением стволовых структур в большое затылочное отверстие черепа, что ведет к нарушению витальных функций. Медленное разрешение гнойного воспаления опасно развитием гидроцефалии, у детей младшего возраста могут возникать церебральная гипотония, субдуральный выпот.
Результатом тяжелых или сочетанных форм менингококкового менингита становятся инфекционно-токсический шок, острая надпочечниковая недостаточность. При запоздалом или неадекватном лечении гнойный процесс переходит на эпендиму желудочков и мозговое вещество, осложняясь вентрикулитом (эпендиматитом), энцефалитом. В поздние сроки отмечается риск глухоты, эпилепсии, задержки психомоторного развития у детей.
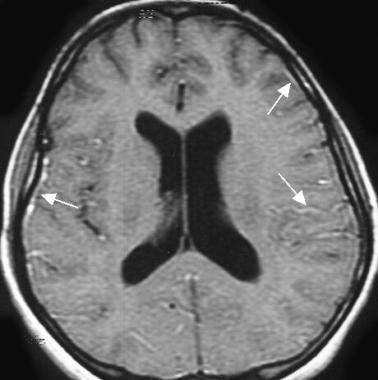
Диагностика
Установить происхождение менингококкового менингита на основании клинических данных удается при его сочетании с бактериемией. На вероятную этиологию изолированных форм болезни косвенно указывает эпидемиологическая и анамнестическая информация (наличие назофарингита, контакт с больным). Точную верификацию патологии обеспечивают лабораторно-инструментальные методы:
В качестве дополнительного исследования при судорогах для регистрации биоэлектрической активности мозга назначают ЭЭГ. Помощь в диагностическом поиске оказывают офтальмолог (осмотр глазного дна), инфекционист. Заболевание необходимо дифференцировать с менингитами иной этиологии, эпидуральным абсцессом, субдуральной эмпиемой. Следует исключать энцефалиты, острый рассеянный энцефаломиелит, субарахноидальную гематому.
Лечение менингококкового менингита
Любые формы генерализованной инфекции сопряжены с высокой опасностью летального исхода и тяжелых осложнений. Поэтому менингококковый менингит должен рассматриваться как неотложное состояние, требующее срочной госпитализации в профильный стационар. Обычно пациенты сразу попадают в палату интенсивной терапии под круглосуточное наблюдение специалистов. Им показан строгий постельный режим. Основой лечения является фармакотерапия:
Выписка из стационара осуществляется при полном клиническом выздоровлении. Все пациенты, перенесшие менингококковый менингит, должны находиться под диспансерным наблюдением невролога с прохождением регулярного обследования. Последствия и остаточные явления устраняются комплексной реабилитацией, которая включает физиотерапию, лечебную гимнастику, когнитивную коррекцию.
Прогноз и профилактика
При своевременной специфической терапии менингококкового менингита прогноз относительно благоприятный, сочетанные и осложненные формы существенно ухудшают исход. Генерализованная инфекция всегда сопряжена с риском жизнеугрожающих состояний – даже на фоне лечения уровень летальности составляет 10-15%. Плохими прогностическими факторами считают очаговую неврологическую симптоматику, нарушение сознания, лабораторные сдвиги (анемию, тромбоцитопению, лейкопению).
Профилактика подразумевает воздействие на все звенья эпидемического процесса. В отношении источника инфекции проводят раннее выявление, изоляцию и лечение больных, санацию носителей. Разорвать механизмы передачи помогают санитарно-гигиенические мероприятия, дезинфекция в очаге. Для создания специфического иммунитета у восприимчивых лиц рекомендуют вакцинацию против менингококковой инфекции. Повышению неспецифической резистентности способствует закаливание, своевременная терапия респираторных заболеваний.