Гемигипестезия (слева, справа) после инсульта. Причины, восстановление
Гемигипестезия- что это такое?
Гемигипестезия– это снижение какого-либо вида чувствительности, вплоть до частичной или полной ее потери (анестезии) с одной стороны тела (гемианастезия), как правило, противоположной стороне головного мозга (ГМ).
В случае инсульта проявляется в виде остро возникшего нарушения кровоснабжения участка ГМ, отвечающего за чувствительность или проводящие нервные пути
Гемигипестезия, как синдром, в медицине и неврологии, в частности, имеет и другие синонимы. Её ещё называют снижением чувствительности по гемитипу (слева или справа).
Левосторонняя и правосторонняя гемигипестезия
В зависимости от стороны, на которой возникла гемигипестезия, выделяют левостороннюю и правостороннюю, что характеризует локализацию патологического очага в головном мозге.
Возникает снижение чувствительности в конечностях, которое противоположно находящемуся патологическому очагу в головном мозге и преобладает расстройство поверхностной чувствительности (ЧТ)
При поражении чувствительных путей задней ножки внутренней капсулы наблюдается выпадение всех видов ЧТ с противоположной стороны тела. Также, нередко сочетание поражения и других проводящих путей.
Причины
Что делать при снижении мышечной силы в половине тела- гемипарезе, читайте здесь
Виды снижения чувствительности по гемитипу
Характерно снижение чувствительности в конечностях половины тела, противоположных очагу поражения в ГМ с преобладанием снижения именно глубоких ее видов (пространственное чувство положения тела и конечностей – мышечно-суставная; двухмерно-пространственная – определение давления и собственной массы тела; вибрационная – способность к восприятию действия колебаний; и кожно-кинестетическая – определение направления сдвигания собственной кожной складки).
При этом такие нарушения возникают, как правило, на фоне гиперпатии (искажении порога восприятия, в том числе и боли: пациент не может отличить холодный предмет от горячего или слабый болевой импульс вызывает сильнейшие болевые ощущения).
Боли таламического характера являются жгучими, периодически усиливаются и в целом плохо поддаются терапии
В случае поражения чувствительных путей задней ножки ВК, происходит контрлатеральная ГГЗ или ГАЗ.
В случае поражения коры полушарий ГМ возникают парестезии – чувства покалывания, ползания мурашек и онемения на одной стороне верхней губы, языка, лица, руки или ноги, причем они могут протекать в виде фокальных чувствительных пароксизмов.
Восстановление чувствительности после инсульта
Для успешного восстановления сенсорной функции необходимо предотвратить прогрессирование патологического процесса и по возможности его устранить. Поэтому терапия инсультов начинает проводиться максимально рано, в «терапевтическом окне» (первые 2-5 часов от начала заболевания), в условиях неврологического стационара.
При геморрагических инсультах (внутримозговых кровоизлияниях), в особенности, если имеется гематома белого вещества больших полушарий кнаружи от ВК, проводится хирургическое лечение (краниотомия в лобно-височной области через сильвиеву борозду), позволяющее удалить гематому и, тем самым, добиться регресса неврологической симптоматики и избежать опасных осложнений (отека ГМ со сдавлением).
При ишемических инсультах, если при проведении компьютерной томографии выявлен участок инфаркта вещества мозга проводится тромболитическая терапия (рассасывание тромба или эмбола при помощи внутривенного введения тканевого активатора плазминогена – актилизе) с дальнейшей профилактической антикоагулянтной терапией.
При отсутствии противопоказаний: (нарушения сознания до оглушения или коматозного; отсутствие кровоизлияний и кровотечений, в том числе в последние три недели; легкая степень неврологических нарушений)
При закупорке ВСА применяется механическое удаление эмбола (эмболэктомия) либо самой жировой бляшки (выполнение каротидной эндартерэктомии). Обязательно назначаются препараты, улучшающие реологические свойства крови.
Особая роль в восстановлении принадлежит реабилитационным мероприятиям, которые должны проводиться уже с первых дней болезни
Необходимо совершать активные и пассивные движения, заниматься лечебной гимнастикой со специальным инструктором, применять физиотерапевтические процедуры (электростимуляцию, методы биологической обратной связи), массаж, иглорефлексотерапию. В целом, чем более выражено наличие неврологического дефицита в конце первого месяца болезни, тем маловероятно полное восстановление.
Наилучшим прогностическим видом ОНМК является лакунарный, при котором возможно восстановить чувствительность полностью, причем в ближайшие недели- месяцы.
Острые нарушения мозгового кровообращения с грубой неврологической симптоматикой и глубокими ее нарушениями нуждаются в более длительном восстановлении. Расстройства чувствительности по гемитипу, в данном случае, могу сохраняться в течение нескольких месяцев, а иногда, и лет.
Иногда полностью её вернуть не удается и нарушения чувствительной сферы могут остаться, но сильно не ограничивая жизнедеятельность человека.
Ниже смотрите ролик о восстановлении чувствительности
Важно знать
Нужно быть осторожными с горячими предметами. При нарушении температурной поверхностной чувствительности есть риск ожогов в пораженной половине тела.
Если не различать разницу между холодным и горячим можно легко получить ожоги, вплоть до глубоких.
У пожилых людей со сниженными когнитивными функциями это может приобретать довольно серьезную угрозу для здоровья. Иногда, у них снижена критика к своему состоянию и они не могут вовремя пожаловаться или обратиться за медицинской помощью.
Поэтому, для близких и ухаживающих людей важно периодически осматривать кожные покровы таких пациентов для выявления и своевременного лечения таких ожогов.
Если считаете статью полезной, можете нас отблагодарить, поделившись ссылкой. Просто нажмите кнопку ниже. Будем вам признательны.
Авторы статьи: врач- субординатор Белявская Алина Александровна, врач-невролог Постников Александр Юрьевич
«После инсульта»- приложение для Android, в помощь ухаживающим за больным в домашних условиях.
Воспаление тройничного (лицевого) нерва
Воспаление лицевого нерва – неприятный недуг, который не проходит безболезненно. Главные жалобы пациентов – резкие приступы боли в области лица, в верхних и нижних челюстях.
Такое воспаление считается одним из самых распространенных среди лицевых болей. Чаще всего недуг протекает бесследно, но при пренебрежении лечением может появиться паралич.
Заболевание чаще возникает у женщин старше 50 лет, мужчины обращаются с таким недугом гораздо реже. В группу риска также входят люди с генетической предрасположенностью, например, с узким костным каналом. Из-за такой анатомической особенности повышен риск защемления при нарушении кровоснабжения и различных воспалениях.
Что такое лицевой нерв?
Тройничный нерв, он же лицевой, является самым крупным среди двенадцати черепных нервов. Он берет свое начало в ухе, после чего разветвляется, первый путь доходит до лобной части, второй располагается у челюсти. Нерв огибает почти всю поверхность человеческого лица, он буквально управляет им.
У каждого человека два лицевых нерва – по одному на каждую из сторон головы. Он соприкасается с другими черепными нервами и имеет сверхчувствительные волокна.
Врачи разделяют заболевание на два вида – первичное и вторичное. Первичное проявляется как осложнение от перенесенной простуды, в этом случае нарушается нормальное питание нерва. Вторичное возникает при сильной интоксикации на фоне воспалительных или инфекционных заболеваний, а также опухолевых процессов.
Причины воспаления тройничного нерва на лице
Обычно провоцируют заболевание инфекции или бактерии. Список причин, по которым может возникнуть воспаление лицевого нерва:
Причины варьируются от незначительных до заболеваний, угрожающим жизни. Каждая из причин определяет дальнейшее лечение пациента. В некоторых случаях проводят специальные тесты для диагностики – слуховой, слезный, инфекционный, на слюноотделение или вкусовой. Таким образом проверяется работа рецепторов и органов чувств.
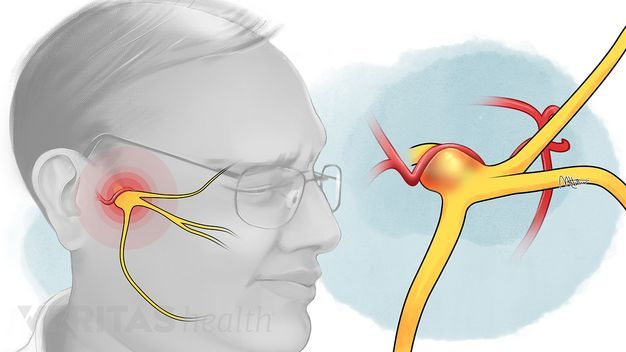
Симптомы воспаления тройничного нерва
Также пациенты сообщают о следующих симптомах:
Из-за дискомфорта и болей у пациента начинает развиваться фобия и повышенная тревожность. Он пытается избегать поз и движений, которые провоцируют неприятные ощущения.
Диагностика воспаления тройничного нерва
В зависимости от зоны поражения и набора симптомов определяется стратегия диагностики заболевания. Чтобы определить место поражения нерва, степень тяжести и динамику восстановления, врачи назначают метод аппаратной диагностики, например, электромиографию. Для определения наличия опухолей в головном мозге используются МРТ и КТ.
Также пациента могут направить на общий или биохимический анализ крови, рентген легких, УЗИ мягких тканей или офтальмоскопию.
Вы можете быть уверены в качестве проводимых в клинике процедур и высокой точности результатов МРТ, КТ и других способов диагностики различных заболеваний. В «Медюнион» проводятся магнитно-резонансные томографии всех видов: головы, позвоночника, брюшной полости и суставов на современном оборудовании.
Лечение при воспалении лицевого нерва
Медикаментозное лечение
Лечение неврита тройничного нерва носит комплексный характер. Заболевание сначала лечат медикаментозно – пациенту прописывают препараты, которые облегчат ситуацию. К ним относятся обезболивающие, противоотечные, сосудорасширяющие препараты и витамины группы «В». Чаще всего рекомендованные медикаменты – это таблетки, но можно ускорить процесс восстановления за счет применения мазей и гелей. Иногда врачи прописывают назначение на внутримышечные инъекции.
В особых случаях процесс восстановления лицевого нерва может быть замедлен. Тогда пациенту назначают глюкокортикостероиды, которые улучшают обменные процессы нервной ткани. Также скорейшему выздоровлению способствуют различные биостимуляторы и гиалуронидаз.
Нельзя назначать себе препараты самостоятельно. Обязательно при первых симптомах стоит показаться неврологу или невропатологу для определения диагноза и стратегии лечения. Препараты для восстановления рекомендуются пациентам в каждом конкретном случае, обращая внимание на наличие хронических заболеваний, особенности симптомов и так далее.
Хирургическое лечение
Еще один способ лечения лицевого нерва – хирургическое вмешательство. Однако к этому варианту врачи обращаются довольно редко – только при разрыве тройничного нерва. Также операция требуется в случае отсутствия эффекта от консервативного метода спустя полгода-год. Хирургическое вмешательство актуально только в течение первого года наличия заболевания, позднее мышцы на лице необратимо атрофируются.
Процесс операции – специалисты сшивают поврежденный участок лицевого нерва для восстановления его двигательной функции.

Массаж
Следующий метод лечения – массаж при лечении лицевого нерва. Цель такого способа – убрать отек, улучшить кровообращение, восстановить чувствительность и проведение нервных импульсов. Массаж противопоказан при туберкулезе, онкологии, атеросклерозе и повышенной температуре.
Изначально массажист работает только со здоровой стороной лица, воротниковой зоной, шеей и областью над плечами. В основном мастер использует растирание, поглаживание, разминание и вибрацию.
Для заметных желаемых изменений необходимо провести десять-двадцать сеансов массажа от пяти до пятнадцати минут. Длительность определяется исходя из степени воспаления тройничного нерва, задач терапии и динамики восстановления.
Физиотерапия
Следующий метод лечения – это физиотерапия. Она облегчает тяжесть симптомов, помогает активизировать обменные процессы в тканях и восстановить функции лицевого нерва.
Врачи назначают такой курс лечения с первых дней появления неврита. В список физиопроцедур входят:
Такой комплекс показан на первую неделю лечения. Врачи назначают его совместно с медикаментозным. Такой тандем помогает ускорить процесс восстановления лицевого нерва. А самые главные его преимущества – отсутствие побочных эффектов и безболезненность.
Альтернативные методы
Существуют и альтернативные методы лечения. Это процедуры, нацеленные на восстановление мимических мышц и устранение симптомов неврита лицевого нерва. К таким процедурам относят:
Гимнастика для лица
Также в совокупности с комплексным лечением можно делать гимнастику для лица. Перед этим необходимо проконсультироваться со специалистом, врач составит индивидуальный список упражнений, исходя из остроты процесса, места поражения и симптомов. Обычно такая гимнастика занимает около десяти минут в день.
Стандартный комплекс упражнений включает в себя расслабление и напряжение отдельных мышц лица. Например, для восстановления артикуляции рекомендовано произносить звуки «у», «о», «и». После необходимо подвести нижнюю губу под верхние зубы и воспроизводить звуки «в» и «а».
Гимнастика при воспалении тройничного нерва:
Профилактика заболевания
Врачи рекомендуют исключить воздействия на организм, которые вызывают воспаление тройничного нерва. Вот несколько рекомендаций, которые помогут избежать недуг:
Записаться на индивидуальную консультацию, сдать анализы или пройти лечение можно в частной клинике «Медюнион». К нам можно легко записаться по телефону 202-95-54 или онлайн, прямо на сайте, нажав на кнопку «Запись онлайн».
Мы работаем в Красноярске с 2006 года и оказываем качественные медицинские услуги населению. В штате работают высококлассные врачи широкой и узкой специализации.
ГБОУ «НИКИО им. Л.И. Свержевского» Департамента здравоохранения города Москвы
ГБУЗ НИКИО им. Л.И. Свержевского ДЗМ
Парезы и параличи гортани
Парез гортани (временное, до 12 месяцев, нарушение подвижности одной или обеих половин гортани) — расстройство двигательной функции в виде полного отсутствия произвольных движений вследствие нарушения иннервации соответствующих мышц. При длительности заболевания свыше 12 месяцев говорят о параличе гортани.
Парез (паралич) гортани — полиэтиологичное заболевание. Оно может быть обусловлено сдавленном иннервирующих её структур или вовлечением нервов в патологический процесс, развивающийся в этих органах, их травматическим повреждением, в том числе при хирургических вмешательствах на шее, грудной клетке или черепе.
Основные причины периферического паралича гортани:
Самая частая причина паралича — патология щитовидной железы и медицинская травма при операциях на ней. Также, паралич может возникать при выполнении операций на сонной артерии, сосудисто-нервном пучке шеи, грудной клетке.
Паралич гортани характеризуется неподвижностью одной или обеих половин гортани. Нарушение иннервации влечёт за собой серьёзные функциональные изменения — страдают дыхательная, защитная и голосообразовательная функции гортани.
Для параличей центрального генеза характерны нарушения подвижности языка и мягкого нёба, изменения артикуляции.
Основные жалобы при одностороннем параличе гортани: придыхательная охриплость различной степени тяжести, одышка, усиливающаяся при голосовой нагрузке, попёрхивание, боль и ощущение инородного тела на поражённой стороне.
При двустороннем параличе гортани на первый план выходит клиническая симптоматика её стеноза – развитие дыхательной недостаточности.
Выраженность клинической симптоматики зависит и от давности заболевания. Отмечается нарушение разделительной функции гортани, одышка, значительная охриплость, ощущение инородного тела в горле, иногда кашель.
При двустороннем параличе гортани нарушение дыхательной функции вплоть до стеноза гортани третьей степени, требующей немедленного хирургического лечения. Следует помнить, что при двустороннем поражении дыхательная функция тем хуже, чем лучше голос пациента.
Цель лечения при параличе гортани — восстановление подвижности элементов гортани или компенсация утраченных функций (дыхания, глотания и голоса). Проводят этиопатогенетическую и симптоматическую терапию.
Помимо медикаментозного, физиотерапевтического лечения пациентам проводятся занятия с фонопедом, цель которых — формирование правильного фонационного дыхания и голосоведения, коррекция нарушения разделительной функции гортани.
Гемигипестезия — что провоцирует одностороннюю потерю чувствительности. Правосторонняя и левосторонняя гемигипестезия: что это такое? Причины и лечение
При каких заболеваниях возникает гемигипестезия, как может проявляться? Способы лечения, в зависимости от причины, принципы диагностики.
Гемигипестезия- что это такое?

Гемигипестезия– это снижение какого-либо вида чувствительности, вплоть до частичной или полной ее потери (анестезии) с одной стороны тела (гемианастезия), как правило, противоположной стороне головного мозга (ГМ).
В случае инсульта проявляется в виде остро возникшего нарушения кровоснабжения участка ГМ, отвечающего за чувствительность или проводящие нервные пути
Гемигипестезия, как синдром, в медицине и неврологии, в частности, имеет и другие синонимы. Её ещё называют снижением чувствительности по гемитипу (слева или справа).
Кратко поговорим об этиологии заболевания
В последнее время случаи тяжелых ишемических инсультов у молодых женщин, принимающих оральные контрацептивы, участились, что связано с широкой распространенностью данного метода контрацепции.
Общие сведения
Медицинский термин «баллизм» происходит от греческого «баллизмос» – бросание, обозначает резкие непроизвольные бросковые двигательные акты. Наиболее часто баллистический гиперкинез наблюдается в верхней и нижней конечности одной половины тела. Такой односторонний вариант баллизма получил название гемибаллизм. Вовлечение в гиперкинез всех конечностей обозначается термином «парабаллизм», одной руки или ноги — термином «монобаллизм», однако эти состояния диагностируются гораздо реже. Согласно статистике, гемибаллизм составляет 1,7% всех двигательных расстройств, распространён повсеместно, не имеет гендерных предпочтений.
Клиническая картина ишемического инсульта
Симптомы ишемического инсульта зависят от локализации очага поражения. Есть и общие симптомы, которые появляются при любой локализации ишемического инсульта. К ним относятся головная боль, нарушение сознания вплоть до комы, может быть головокружение, нарушение функций тазовых органов.
При очаге, расположенном в правом полушарии наблюдаются следующие симптомы:
Первые признаки инсульта.
Нажмите для увеличения картинки
При очаге, расположенном в мозжечке и стволе:
Разновидности чувствительных расстройств
Существует несколько разновидностей расстройств чувствительности:
Диагностика заболевания
Основные методы диагностики:
Последствия ишемического инсульта
Такое тяжелое заболевание не может пройти для человека бесследно. Если ему удалось выжить, то не обойдется без последствий. После ишемического инсульта пациент может остаться инвалидом на всю жизнь, а может иметь небольшие проблемы, с которыми быстро научится жить или вовсе избавится в результате восстановительного лечения.
Следует помнить, что повлиять на последствия ишемического инсульта головного мозга можно лишь в первый год после развития заболевания. После того, как пройдет год от развития заболевания, восстановительное лечение станет бессмысленным и неэффективным.
Вероятные последствия ишемического инсульта:
Характерная симптоматика
Утрата способности воспринимать ощущения на одной половине тела может проявляться по-разному. Это зависит от того, на каком уровне развилось поражение. Могут наблюдаться следующие симптомы:
Пациентов также могут беспокоить симптомы интоксикации при воспалительных и инфекционных заболеваниях, двигательные расстройства, изменение речи, косоглазие, искажение черт лица и т. д.
Диагностика и методы лечения
Диагноз выставляется при проведении неврологического осмотра. Данный синдром не считается самостоятельной патологии, а возникает на фоне какого-то заболевания. К методам лечения относятся:
Чтобы данный синдром не развился, необходимо избегать травмирующих факторов, своевременно обращаться к врачу при заболеваниях костно-суставной системы.
При повышенном риске ОНМК (острое нарушение мозгового кровообращения) важно осуществлять мониторинг АД, принимать антиагрегантные препараты, нормализовать массу тела и отказаться от вредных привычек.
Что такое левосторонняя гемигипалгезия
Долгое время не было четкой позиции в отношении структур, вовлеченных в механизм ЦПБ. С появлением методов нейровизуализации достоверно было установлено, что ЦПБ развивается при поражении как таламуса, так и внеталамических структур [12]. Болевой феномен при ЦПБ имеет клинические особенности в зависимости от локализации патологического очага, а также ЦПБ может рассматриваться как генетически детерминированная идиосинкразия, возникающая при повреждении сенсорных структур и связанная с дефицитом тормозных процессов в ЦНС [10].
Следует признать, что механизмы формирования ЦПБ остаются до конца не ясными. Тем не менее большинство исследователей придерживаются мнения, что в основе ЦПБ лежат два основных механизма: 1) повышенная возбудимость нейронов в поврежденных структурах латеральной части ноцицептивной системы; 2) неадекватное функционирование ингибирующих антиноцицептивных сенсорных путей.
В клинической картине у таких больных доминируют такие жалобы, как постоянные приступообразно усиливающиеся жгучие боли в конечностях на противоположной стороне с элементами гиперпатии, которая усиливается при раздражении кожных покровов, эмоциональном напряжении. Данные жалобы сочетаются преимущественно со снижением поверхностной и глубокой чувствительности, преходящим гемипарезом, сенситивной гемиатаксией, гемианопсией [1, 2]. В ряде случаев возможны гиперкинезы по типу хореоатетоза с характерным феноменом «таламическая рука». Отмечаются изменение речи в виде нарушения внятности, монотонности, угасание звучности.
Диагноз ЦПБ основывается на данных анамнеза болезни и результатах клинико-неврологического обследования [5]. Практическим путем было установлено, что в лечении ЦПБ наиболее эффективны трициклические антидепрессанты в сочетании с антиконвульсантами [3, 8, 11]. Все вышеизложенное указывает на актуальность и сложность изучаемой проблемы.
Рекомендации при выписке. Цераксон по 2 мл 3 раза в день 1-1,5 месяца, нейромидин 20 мг 3 раза в день 1-1,5 месяца, кардиомагнил 150 мг вечером после ужина длительно, эластическая компрессия нижних конечностей, наблюдение невролога по месту жительства. На повторной консультации, проведенной спустя месяц после выписки, больная сообщает, что у нее появилось «жжение» в правой нижней конечности, что было связано с приемом нейромидина. Больная самостоятельно отменила препарат, после чего у пациентки появились нестерпимые, жгучие боли в правой половине лица, не купирующиеся приемом анальгетиков. Боль усиливалась к вечеру и провоцировалась эмоциональными переживаниями. Со слов пациентки, «боль была настолько жгучей, волнообразной, словно ее обдали кипятком». Пациентка также отметила снижение памяти и снижение концентрации внимания. В неврологическом статусе наблюдалась общая положительная неврологическая динамика в виде уменьшения правосторонней гемиатаксии, диплопии. Шкала Рэнкина 2 балла, Шкала Ривермид 12 баллов. Были даны рекомендации: мексидол 125 мг 3 раза в день 1 месяц, кардиомагнил 150 мг вечером после ужина длительно. Наряду с этим были назначены финлепсин 200 мг 1 раз в день 3 дня, с 4-го дня 400 мг в день в два приема и амитриптилин 25 мг на ночь.
Спустя месяц больная отмечала уменьшение болевых ощущений в правой половине лица. Боль носила волнообразный характер, продолжая беспокоить пациентку, усиливаясь в течение дня или при эмоциональных нагрузках.
Заключение. Особенность описанного случая заключается в том, что данное состояние развилось на фоне полного здоровья у молодой трудоспособной девушки с последующим присоединением ЦПБ. Данный случай указывает, что для развития ЦПБ необязательно облигатное вовлечение в патологический процесс таламических структур.
Так как болевые проявления являются во всех случаях субъективным ощущением, каждый человек воспринимает интенсивность боли по-разному. В этом случае необходимо учитывать эмоциональный фон пациента, что диктует в последующем обязательную консультацию психолога.
При лечении ЦПБ показана высокая эффективность амитриптилина, которая была значительно выше при его назначении сразу же после появления боли. В свою очередь отмечена малая эффективность использования селективных ингибиторов обратного захвата серотонина. Попытки лечения ЦПБ с помощью нестероидных противовоспалительных препаратов оказались несостоятельными. В лечении ЦПБ наиболее эффективной оказалась комбинация антиконвульсантов с антидепрессантами, что подтверждалось в данном клиническом случае и в ряде других наблюдений [8, 11].
Таким образом, ЦПБ является серьезной проблемой в неврологической практике и на современном этапе. Устранение данного осложнения у больных в постинсультном периоде является крайне важной задачей для невролога, что в дальнейшем определяет исход реабилитационных мероприятий постинсультного состояния больного и качество его жизни.
Рецензенты:
Байда А.П., д.м.н., доцент, зав. кафедрой общей врачебной практики, Ставропольский государственный медицинский университет, г. Ставрополь;
Долгова И.Н., д.м.н., доцент кафедры неврологии, нейрохирургии и медицинской генетики, Ставропольский государственный медицинский университет, г. Ставрополь.







