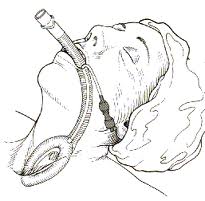
Техника установки классической ларингеальной маски
Анализ изложенных выше данных показывает, что использование ларингеальной маски, как средства обеспечения проходимости дыхательных путей по времени исполнения манипуляции и успешности первой попытки превышает средние показатели, типичные для оротрахеальной интубации, особенно в затрудненных условиях.
При этом ларингеальная маска не является абсолютной защитой от аспирации рвотных масс в дыхательные пути, подобно эндотрахеальной трубке, но позволяет осуществить впоследствии полноценную эндотрахеальную интубацию через установленную ларингеальную маску.
Ларингеальная маска позволяет осуществить восстановление проходимости дыхательных путей и последующую полноценную вентиляцию даже в тех случаях, когда проведение эндотрахеальной интубации невозможно по какой-либо причине.
Заключение:
На основании вышеуказанного, представляется целесообразным включить в комплектацию наряду с Combitube® и наборами для эндотрахеальной интубации и крикоконикотомии для линейных бригад минимум две ларингеальные маски (например, размеров 2 и 4 – для взрослых и детей), в комплектацию педиатрических бригад – с 1 по 3 номера, а в комплектацию специализированных бригад интенсивной терапии и реанимационных – все пять типоразмеров.
Наличие такого арсенала средств экстренного обеспечения проходимости дыхательных путей позволит максимально полно и качественно обеспечивать скорую и неотложную медицинскую помощь пациентам в критических состояниях в соответствии с самыми современными требованиями общемировой практики экстренной медицины.
Ларингеальная маска
Ларингеальная маска – решение проблемы обеспечения проходимости дыхательных путей в практике СМП

В структуре классической «азбуки Сафара», являющейся общепринятым алгоритмом оказания реанимационной помощи мероприятиям по обеспечению адекватной проходимости дыхательных путей отводится первое место [1].
Однако, если часть мероприятий (запрокидывание головы, «тройной прием Сафара», очистка полости рта, введение воздуховода) реализуема работником СМП любой квалификации и опыта, то интубация трахеи, являющаяся, несомненно, наиболее надежным методом обеспечения проходимости дыхательных путей и защиты от аспирации рвотными массами, требует специальных навыков, подкрепленных практическим опытом, которым обладают не все сотрудники СМП.
Также нерешенной в свете оказания помощи на догоспитальном этапе является проблема «трудной интубации». Материалы конфиденциального опроса анестезиологов в Великобритании выявили, что примерно треть анестезиологической летальности была обусловлена именно неудачными попытками интубации трахеи. Этот опросник в основном был посвящен общехирургическим случаям и при этом встречаемость трудной интубации была определена как 1:2303. В акушерстве частота гораздо выше и расценивается как 1:300. Подобный конфиденциальный опросник, посвященный материнской летальности в Великобритании за период с 1973 по 1984 годы выявил, что до 41% материнских смертей, связанных с анестезией, могут быть прямо связаны с трудностями интубации трахеи [2, 3]. И такие данные были получены среди профессиональных анестезиологов – т.е. среди людей, рутинно выполняющих несколько эндотрахеальных интубаций в день! Естественно, что среди обладающих несравненно меньшей практикой врачей и фельдшеров СМП проблем с проведением эндотрахеальной интубации можно ожидать в существенно большем проценте случаев. Кроме того, даже высокая степень профессиональной подготовки не позволяет осуществить эндотрахеальную интубацию в случае анатомических проблем в строении лицевого черепа и орофарингеальных структур.
Американской ассоциацией анестезиологов (ASA) разработаны специальные протоколы, алгоритмизирующие действие персонала в случае трудной интубации [4,5]. Данные рекомендации не адаптированы для ограниченных условий догоспитального этапа, соответственно, большинство пунктов являются заведомо нереализуемыми (вызов другого анестезиолога, использование фибробронхоскопа, применение светящегося проводника и т.д.). Практически, в настоящий момент у врача СМП есть только одна альтернатива в случае неудачной интубации – крикотирео- или трахеостомия.
Из современных альтернативных (нехирургических) средств обеспечения проходимости дыхательных путей для нужд и возможностей догоспитальной помощи в условиях СМП наиболее пригодны комбинированный пищеводотрахеальный воздуховод (Combitube® фирмы Kendall и аналогичные изделия) и ларингеальная маска.
Использованию пищеводотрахеального воздуховода в практике СМП в свое время было уделено внимание [6], а вот ларингеальная маска в отечественных публикациях не рассматривалась, несмотря на то, что, в европейской практике [10] ларингеальная маска внедрена в оснащение медицинских и парамедицинских бригад как альтернатива лицевой маске и оральным и назальным воздуховодам.
Преимущества ларингеальной маски:
Анализ изложенных выше данных показывает, что использование ларингеальной маски, как средства обеспечения проходимости дыхательных путей по времени исполнения манипуляции и успешности первой попытки превышает средние показатели, типичные для оротрахеальной интубации, особенно в затрудненных условиях.
При этом ларингеальная маска не является абсолютной защитой от аспирации рвотных масс в дыхательные пути, подобно эндотрахеальной трубке, но позволяет осуществить впоследствии полноценную эндотрахеальную интубацию через установленную ларингеальную маску.
Ларингеальная маска позволяет осуществить восстановление проходимости дыхательных путей и последующую полноценную вентиляцию даже в тех случаях, когда проведение эндотрахеальной интубации невозможно по какой-либо причине.
Заключение:
На основании вышеуказанного, представляется целесообразным включить в комплектацию наряду с Combitube® и наборами для эндотрахеальной интубации и крикоконикотомии для линейных бригад минимум две ларингеальные маски (например, размеров 2 и 4 – для взрослых и детей), в комплектацию педиатрических бригад – с 1 по 3 номера, а в комплектацию специализированных бригад интенсивной терапии и реанимационных – все пять типоразмеров.
Наличие такого арсенала средств экстренного обеспечения проходимости дыхательных путей позволит максимально полно и качественно обеспечивать скорую и неотложную медицинскую помощь пациентам в критических состояниях в соответствии с самыми современными требованиями общемировой практики экстренной медицины.
Ларингиальная маска – кому и когда
Ларингиальная маска (ЛМ) – была разработана в 1981 г доктором А. Брейном (Лондон) как альтернатива лицевой маски; представляет собой гибкую трубку, прикрепленной к раздуваемой манжетке, которая проводится в гортаноглотку и поверх гортани. При раздувании манжеты вокруг трахеи создается герметизм, что предотвращает аспирацию.
В ряде случаев при интубации трахеи возникают технические трудности, которые могут быть связаны, как с анатомическим особенностями, так с особенностями оперативного вмешательства.
В ряде случаев ЛМ используется как дополнение в ситуации «не могу интубировать, могу вентилировать», к примеру, в случае проведения крикотиреоидотомии. В данной ситуации ларингеальная маска может позволить выиграть время за счет проведения вспомогательной вентиляции кислородом.
Интубирующая ларингеальная маска достаточно проста в использовании и облегчает интубацию, которую можно выполнить менее чем за минуту.
При тяжелых травмах (повреждение шейного отдела позвоночника), когда имели место определенные трудности с проходимостью дыхательных путей применение ЛМ врачами неотложной помощи было высокоэффективным.
Таким образом, установка ЛМ является технически достаточно простым и эффективным вмешательством в случая «трудной интубации».
К сожалению и у данной методики существуют свои ограничения и осложнения. В частности длительность стояния ЛМ не должна превышать 4-х часов. Надо отметить, что установка ЛМ не означает окончательного контроля над дыхательными путями, кроме этого использование ларингеальной маски никогда не должно приводить к отсрочке крикотиреоидотомии, если она нужна и имеются достаточные технические навыки ее выполнения.
В неотложных условиях ларингеальная маска противопоказана у пациентов, которые не находятся в глубокой седации. Раздражение дыхательных путей, вызываемое введением ларингеальной маски, находящемуся в полубессознательном состоянии пациенту, может усугубить повреждение шейного отдела позвоночника и внутричерепную гипертензию.
Требуется соблюдение осторожности в условиях тяжелой травмы лицевого скелета или глотки, чтобы не ухудшить повреждение. У пациентов с постоянным снижением податливости легких вследствие травмы груди может произойти просачивание вокруг манжетки.
Ларингиальная маска (ЛМ) – была разработана в 1981 г доктором А. Брейном (Лондон) как альтернатива лицевой маски; представляет собой гибкую трубку, прикрепленной к раздуваемой манжетке, которая проводится в гортаноглотку и поверх гортани. При раздувании манжеты вокруг трахеи создается герметизм, что предотвращает аспирацию.
В ряде случаев при интубации трахеи возникают технические трудности, которые могут быть связаны, как с анатомическим особенностями, так с особенностями оперативного вмешательства.
В ряде случаев ЛМ используется как дополнение в ситуации «не могу интубировать, могу вентилировать», к примеру, в случае проведения крикотиреоидотомии. В данной ситуации ларингеальная маска может позволить выиграть время за счет проведения вспомогательной вентиляции кислородом.
Интубирующая ларингеальная маска достаточно проста в использовании и облегчает интубацию, которую можно выполнить менее чем за минуту.
При тяжелых травмах (повреждение шейного отдела позвоночника), когда имели место определенные трудности с проходимостью дыхательных путей применение ЛМ врачами неотложной помощи было высокоэффективным.
Таким образом, установка ЛМ является технически достаточно простым и эффективным вмешательством в случая «трудной интубации».
К сожалению и у данной методики существуют свои ограничения и осложнения. В частности длительность стояния ЛМ не должна превышать 4-х часов. Надо отметить, что установка ЛМ не означает окончательного контроля над дыхательными путями, кроме этого использование ларингеальной маски никогда не должно приводить к отсрочке крикотиреоидотомии, если она нужна и имеются достаточные технические навыки ее выполнения.
В неотложных условиях ларингеальная маска противопоказана у пациентов, которые не находятся в глубокой седации. Раздражение дыхательных путей, вызываемое введением ларингеальной маски, находящемуся в полубессознательном состоянии пациенту, может усугубить повреждение шейного отдела позвоночника и внутричерепную гипертензию.
Требуется соблюдение осторожности в условиях тяжелой травмы лицевого скелета или глотки, чтобы не ухудшить повреждение. У пациентов с постоянным снижением податливости легких вследствие травмы груди может произойти просачивание вокруг манжетки.
Постановка ларингеальной маски
Ларингеальная маска (рис. 24.19-4) состоит из эластичной масочки с уплотняющей манжеткой (которая после надлежащего введения прикрывает вход в гортань), соединенной с трубкой большого диаметра, заканчивающейся переходником стандартного диаметра (можно его непосредственно подключить к вентиляционному мешку).
Введение ларингеальной маски является альтернативой процедурой к интубации трахеи (показания →разд. 24.19.1) для лиц, не имеющих опыта в выполнении интубации или в случае, если нет возможности выполнить интубацию трахеи в связи с так называемыми трудными дыхательными путями.
1. Безусловные: невозможно открыть рот пациента, полная непроходимость дыхательных путей.
2. Условные: повышенный риск аспирации, подозрение анатомической патологии или обнаруженная патология в области надгортанника, необходимость проведения вентиляции с высокими значениями давления в дыхательных путях (только маска типа ProSeal обеспечивает эффективную вентиляцию при давлении >20 см H 2 O).
Гипоксия пациента (возникающая в связи с удлинением времени операции), аспирации желудочного содержимого (ларингеальная маска не полностью защищает от аспирации, но риск аспирации гораздо меньше, чем при использовании трубок ротовых и назальных воздуховодов), раздражение окружающих тканей, тошнота и рвота (после удаления ларингеальной маски), травма и паралич нервов в результате компрессии тканей манжетой маски.
1. Ларингеальная маска необходимого размера (подбирают в зависимости от рассчитанной массы тела пациента; в случае пациентов с пограничной массой тела выберите маску большего размера).
1) проверьте герметичность манжеты ларингеальной маски;
2) расположите ларингеальную маску на плоской поверхности или в специальной форме, прижмите пальцами манжету и полностью удалите из нее воздух шприцом через порт;
3) нанесите анестезирующий гель на ларингеальную маску исключительно на «тыльной» стороне — контактирующей с задней стенкой глотки.
2. Шприц 50 мл для наполнения манжеты маски.
3. Анестезирующий гель
4. Механический аспиратор и катетеры для аспирации выделений.
7. Если это возможно, «под рукой» должен быть доступным набор для интубации трахеи и коникотомии.
1. Получите информированное добровольное согласие у пациента (если это возможно).
2. Положение больного на спине, голова строго в продольной оси тела, слегка поднимите заднюю часть головы и уложите её на свернутую подкладку (≈3–5 см), разогните голову немного назад (нижнюю челюсть вверх).
3. Удалите зубные протезы, при необходимости отсосите выделения (содержимое) из полости рта и горла.
4. При необходимости, используйте аналгоседацию (как при интубации трахеи) — операцию не следует выполнять у пациента с сохранёнными рефлексами задней части глотки.
5. Оксигенация: перед началом процедуры следует дать пациенту 100 % кислород для дыхания, после обеспечения аналгоседации дополняйте дыхание с помощью мешка Амбу с маской, вентиляцию выполнять 100 % кислородом.
1. Откройте рот пациента пальцами одной руки по «методу ножниц»: скрещёнными большим и указательным пальцам опереться в зубы (у беззубых пациентов — в десны) нижней и верхней челюсти, а затем раскройте рот пациента.
2. Ларингеальную маску удерживайте в другой руке, как авторучку, в месте соединения маски с трубкой (рис. 24.19-5).
3. Введите маску в рот пациента и, прижимая её к твёрдому нёбу продвигайте вниз к глотке, проталкивая указательным пальцем. Продвижение маски по твердому нёбу препятствует завороту её кончика и, в некоторой степени также, зацеплению за язык. Продвигайте маску вглубь глотки, пока не почувствуете сопротивление. Правильно введенная маска должна полностью находится за языком. Примечание: в случае ларингеальной маски жесткой конструкции, как правило, не нужно вводить пальцы в рот пациента. Маску продвигаем вниз, удерживая ее за конец.
4. Заполните манжету маски соответствующим количеством воздуха (эта информация обычно напечатана на ларингеальной маске).
5. Подтвердите правильное положение ларингеальной маски, аускультируя грудную клетку пациента. Кроме того, показана качественная или количественная оценка содержания СО 2 в выдыхаемом через трубку воздухе. Убедитесь, что трубка находится по серединной линии тела пациента.
6. Убедитесь, что высокие показатели давления в дыхательных путях не приводят к утечке дыхательной смеси вокруг маски. Если да, то дополнительное введение нескольких миллилитров воздуха в манжету маски может устранить утечку. Если утечка не устранена, удалите маску, и после оксигенации пациента введите маску на один размер больше.