Сухой кератоконъюнктивит: причины, диагностикаи лечение патологии
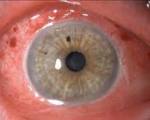
Ксерофтальмия, сухой кератоконъюнктивит или синдром «сухого глаза» (ССГ) – названия патологического состояния, которое встречается у 15-17% взрослого населения планеты.
Ксерофтальмия, сухой кератоконъюнктивит или синдром «сухого глаза» (ССГ) – названия патологического состояния, которое встречается у 15-17% взрослого населения планеты. Оно имеет многофакторную этиологию и в последнее время с каждым годом все чаще встречается у пациентов разного возраста, у женщин процент заболеваемости выше, чем у мужчин.
Сухой кератоконъюнктивит: причины развития патологии
Синдром «сухого глаза» возникает из-за недостаточного увлажнения роговицы и конъюнктивы вследствие нарушения продукции слезной жидкости, изменения ее состава или увеличения скорости испарения. Развитию патологического состояния нередко сопутствуют:
Сухой кератоконъюнктивит в офтальмологии нередко диагностируют параллельно с заболеваниями соединительной ткани, болезнью Паркинсона, нарушением функций эндокринной системы. Нередко развитию ССГ способствуют патологии почек, травмы органа зрения, аутоиммунные заболевания.
У некоторых пациентов патологическое состояние возникает на фоне офтальмологических заболеваний. Например, в 60-75% случаев такие болезни, как блефароконъюнктивит и сухой кератоконъюнктивит ассоциированы друг с другом.
В основе механизма развития ССГ лежит воспалительный процесс, затрагивающий железистый аппарат глаза, веки и конъюнктиву. В результате воспаления меняется состав слезной пленки, нарушается продукция слезы, что приводит к недостаточному увлажнению конъюнктивы и роговицы, появлению дискомфорта.
Сухой кератоконъюнктивит: симптомы заболевания
В классической клинической картине пациентов с ССГ присутствует несколько характерных симптомов:
Дискомфортные ощущения обычно усиливаются после длительного зрительного напряжения. Повышение концентрации внимания зачастую приводит к сокращению частоты моргания. Как следствие, роговица и конъюнктива пересыхает, а симптоматика ССГ усиливается.
Могут ли контактные линзы стать причиной развития ксерофтальмии?
Многие носители контактной оптики сталкиваются с таким явлением, как сухость глаз. Вы можете поддерживать стерильность контейнеров, снимать линзы на ночь, промывать их в специальном растворе, но от сухости и дискомфорта это не спасет.
Сухость в глазах при ношении контактной оптики возникает из-за вынужденного изменения режима работы слезного аппарата. Дело в том, что на обтекание контура линзы и смачивание ее поверхности расходуется больше слез, чем обычно. Поэтому если слезные железы не могут вырабатывать больше жидкости, появляются типичные признаки сухого кератоконъюнктивита – сухость, ощущение жжения, зуд, пр. Появлению неприятных ощущений при ношении контактной оптики также способствует:
При появлении любых симптомов патологического состояния, нужно сразу обратиться к специалисту. Он проведет необходимую диагностику, определит причины развития ССГ и назначит адекватное лечение.
Какие методы диагностики помогают обнаружить ксерофтальмию?
Основная симптоматика патологического состояния напоминает клиническую картину множества офтальмологических заболеваний. Но, чем лечить болезнь, может определить только специалист после постановки точного диагноза. Есть два основных метода, которые используют специалисты, чтобы обнаружить синдром «сухого глаза»:
При помощи обследования глаза в поляризационном свете специалист также может определить качество и прочность слезной пленки, толщину липидного слоя.
Почему сухой кератоконъюнктивит нужно лечить?
Игнорирование проблемы, домашнее лечение, несогласованное со специалистом, могут привести к серьезным последствиям. Во-первых, это повышение чувствительности глаза к инфекциям. При отсутствии лечения значительно увеличивается риск развития конъюнктивита, блефарита, кератита.
Во-вторых, отсутствие индивидуального подхода к лечению патологии может привести к усилению симптоматики. Постепенно болезнь переходит в более тяжелую форму, которая намного сложнее лечится. Невылеченный сухой кератоконъюнктивит, независимо от этиологии, ССГ часто приводит к язвенным и эрозийным поражениям роговицы, падению остроты зрения.
Сухой кератоконъюнктивит: лечение патологии
Одним из основных методов терапии является использование офтальмологических растворов, состав которых похож на естественную слезную жидкость. Они способствуют увлажнению роговицы и конъюнктивы, но полностью вылечить сухой кератоконъюнктивит капли не способны. Из-за недостаточной густоты и вязкости, они быстро стекают в носовую полость. Поэтому дают только временное облегчение симптоматики.
Глазные капли замещают только водный слой слезной пленки. Они не могут выполнять физиологические функции слез. Они только компенсируют дефицит влаги, но при этом разбавляют естественные слезы. Поэтому слезная пленка еще быстрее испаряется, что приводит к усилению симптоматики ССГ.
Капли с консервантами и вовсе могут привести к прогрессированию болезни, вызвать воспаление. Дело в том, что агрессивные компоненты, которые продлевают срок действия препаратов, способствуют разрушению бокаловидных клеток, продуцирующих муцин. Из-за этого снова меняется состав слез, прогрессирует сухой кератоконъюнктивит. Но есть ли альтернатива слезозаменителям?
Относительно недавно на российском рынке появилось более эффективное средство для борьбы с синдромом «сухого глаза». Это капсулы Дельфанто®, созданные на основе стандартизированного экстракта MaquiBright®. В нем содержится рекордное количество антиоксидантов (не менее 35%), которые помогают устранить последствия оксидативного стресса (одна из причин развития ССГ).
Средство Дельфанто® успешно применяется в зарубежной офтальмологической практике, но в Европе он известен под другим названием. Всего 1-2 капсулы в день помогут:
Средство Дельфанто® прошло клинические тестирования в российских офтальмологических клиниках на эффективность и безопасность. Его можно использовать при ношении контактных линз. Прием капсул особенно рекомендован людям, чья работа связана с повышенными зрительными нагрузками.
Кератоконъюнктивит
Кератоконъюнктивит — это сочетанное воспаление роговицы и конъюнктивы глаза. Заболевание возникает под действием инфекционных, аллергических, травматических или экзогенных физических факторов. Основные симптомы патологии включают покраснение глаза, светобоязнь, слезотечение, болезненность и ощущение инородного тела. Диагностика предусматривает проведения биомикроскопии, пахиметрии, лабораторных методов (бактериологическое, вирусологическое, аллергологическое исследование). Лечение заболевания основано на применении местных средств (капли, мази, инстилляции), системных препаратов (антигистаминных, противовоспалительных, противомикробных).
МКБ-10
Общие сведения
Кератоконъюнктивит — распространенная глазная патология, которая составляет около 5% от всех офтальмологических заболеваний. Наибольшая частота выявления проблемы наблюдается у больных среднего и пожилого, что обусловлено повышенными зрительными нагрузками, действием профессиональных вредностей, использованием контактных линз. Болезнь имеет большую значимость в практической офтальмологии, поскольку отличается разнообразной этиологией, требует проведения всестороннего обследования и назначения дифференцированной терапии.
Причины кератоконъюнктивита
В развитии болезни играют роль многие этиологические факторы: инфекционные возбудители, аллергены, негативные физические воздействия. Заболевание может начинаться как изолированный кератит или конъюнктивит с последующим распространением воспалительного процесса. К основным причинам патологии относятся следующие:
Факторы риска
К факторам риска появления кератоконъюнктивита относят работу, требующую постоянного напряжения зрения, особенно за компьютером, когда конъюнктива пересыхает из-за редкого моргания. Более высокая частота заболеваемости наблюдается среди людей, которые живут в ветреной местности, постоянно пребывают в помещениях с сухим воздухом. Риск инфекционного поражения органа зрения увеличивается у пациентов, которые пользуются линзами для коррекции зрения. У женщин есть риск развития патологии при использовании некачественной или просроченной косметики.
Патогенез
В механизме развития аллергических форм болезни основную роль играет гиперчувствительность первого типа. Иммунное воспаление глазных оболочек провоцируется пептидами эотаксином 1 и 2, сопровождается повышением уровня интерлейкина-4. При патогенном влиянии инфекционных агентов возникает острая воспалительная реакция в виде отека, дилатации конъюнктивальных сосудов, лейкоцитарного или лимфоцитарного воспалительного каскада.
Патоморфологически при кератоконъюнктивите происходит отечность ткани конъюнктивы, шероховатость ее поверхности вследствие сосочковой гиперплазии, типично появление лимфоидных фолликулов — мелких серовато-желтых узелков. На наличие кератита указывает инфильтрация ткани лейкоцитами, плазматическими клетками, гистиоцитами. На этапе выздоровления происходит неоваскуляризация — прорастание новых сосудов из конъюнктивы, краевой петлистой сети.
Симптомы кератоконъюнктивита
Кератоконъюнктивит начинается внезапно, поражает оба глаза, причем зачастую процесс развивается поочередно. Особенно это характерно для бактериальных или вирусных форм болезни, при которых инфекция заносится из больного глаза к здоровому при случайных прикосновениях. Заболевание, возникающее при хроническом блефарите или синдроме сухого глаза, может иметь постепенное начало.
Пациенты жалуются на рези и боли в глазу, ощущение чужеродного тела, светобоязнь. Характерно обильное слезотечение, быстрая утомляемость зрительного аппарата, ухудшение остроты зрения и туман в глазах. При аллергическом варианте патологии нередко беспокоит сильный зуд. С учетом причины заболевания возможно повышение температуры тела, сильный отек век, головные боли, увеличение лимфатических узлов на стороне поражения.
Соответственно этиологии болезни встречаются патогномоничные симптомы. Для аденовирусной инфекции типичны мелкие кровоизлияния в конъюнктиву и поверхностные фолликулы. Бактериальное поражение проявляется желтовато-белым инфильтратом на глазной поверхности. Для весеннего кератоконъюнктивита характерно формирование сосочков по типу «булыжной мостовой».
При осмотре определяется покраснение и отечность конъюнктивы, мелкие сосуды становятся хорошо видны по всех поверхности глазного яблока и внутренней части век. Если в конъюнктивальной полости скапливается слизистое или гнойное отделяемое, это указывает на микробный характер болезни. У страдающих аллергическим кератоконъюнктивитом видны тонкие полосы слизи. На поверхности роговицы образуются пленки, помутнения.
Осложнения
Заболевание отличается тяжелым течением, в неблагоприятных случаях необратимо снижается острота зрения. При отсутствии лечения воспаление переходит в язвенную форму: сначала на роговице возникает небольшое поверхностное помутнение, которое со временем нагнаивается, трансформируется в «подрытую» язву. Такое состояние чревато скоплением гнойного содержимого в передней камере глаза (гипопион), неоваскуляризацией роговицы.
Воспаление наружных оболочек нередко распространяется на более глубокие ткани с развитием склерита, увеита, хориоретинита. В тяжелых случаях возможно гнойное расплавление глазного яблока — панофтальмит, который требует энуклеации органа. При кератоконъюнктивитах существует риск появления вторичной катаракты, вторичной глаукомы, перфорации роговицы.
При первичных инфекционных кератоконъюнктивитах или вторично возникшей инфекции есть вероятность септических осложнений. Бактериальный процесс распространяется контактным путем, вызывая флегмону глазницы, может проникать в сосудистое русло и приводить к тромбозу пещеристого синуса, менингоэнцефалиту, абсцессу мозжечка или полушарий головного мозга.
Любой цитопатогенетический агент, который провоцирует воспаление наружной глазной поверхности, может вызвать синдром «сухого глаза». Как следствие нарушается стабильность слезной пленки вследствие поражения бокаловидных клеток, повышения скорости испарения влаги, снижения продукции слезной жидкости, муцинов и липидов. Осложнение встречается в среднем у 2/3 больных после перенесенной патологии.
Диагностика
Обследование проводится врачом-офтальмологом. При первичной диагностике специалисту необходимо собрать жалобы больного, детально выяснить анамнез, в том числе эпидемиологические контакты пациента. Затем выполняется наружный осмотр глазного яблока для выявления типичной симптоматики. Чтобы поставить диагноз, необходимы следующие методы исследования:
Лечение кератоконъюнктивита
Консервативная терапия
При кератоконъюнктивитах назначается дифференцированное лечение с учетом причин заболевания и тяжести симптоматики. Лечение в основном проводится амбулаторно. Терапевтическая схема представлена местными средствами (мазями, примочками, каплями) в сочетании с системными препаратами для перорального применения. Основные группы медикаментов, которыми проводится лечение:
Для удаления патологического экссудата и очищения конъюнктивальной полости назначается лечение с помощью промывания растворами с антисептиками. Больным разъясняют правила личной гигиены для предупреждения распространения инфекции: использование одноразовых салфеток для вытирания лица, закапывание каждого глаза отдельной пипеткой, регулярное мытье рук, избегание прикосновений к лицу.
Медикаментозное лечение дополняется физиотерапевтическими методиками. Высокую эффективность демонстрирует магнитотерапия, ультрафонофорез с дефиброзирующими ферментами, электрофорез противомикробных препаратов. В периоде восстановления целесообразно применять низкоинтенсивную СВЧ-терапию, дарсонвализацию.
Хирургическое лечение
Если консервативное лечение не дает ожидаемого эффекта, а у пациента прогрессирующе ухудшается зрительная функция, требуется помощь офтальмохирургов. Для восстановления формы и светопроводящей способности роговицы используются различные методики кератопластики (передняя, задняя, сквозная). В современной офтальмологии широко применяются микрохирургические методы лечения: микродиатермокоагуляция, эксимерлазерная процедура.
Прогноз и профилактика
Вероятность полного выздоровления напрямую зависит от своевременного обращения к врачу, который должен назначить комплексное местное и системное лечение. При соблюдении рекомендаций специалиста удается купировать воспаление в течение 1-3 недель, при этом запустив регенераторные реакции. Неблагоприятный исход наблюдается при распространении процесса на остальные ткани глазного яблока с риском потери зрения.
Профилактика кератоконъюнктивита включает соблюдение правил личной гигиены, тщательный подбор декоративных и уходовых косметических средств, выполнение советов по ношению контактных линз. Чтобы избежать инфекционных поражений, необходимо использовать индивидуальные полотенца для лица (лучше одноразовые бумажные), избавиться от привычки тереть глаза. В летний период необходимо носить качественные солнцезащитные очки.
Кератоконъюнктивит
Что такое кератоконъюнктивит?
Патологический процесс воспалительного характера, сопровождающийся поражением роговицы и конъюнктивы глаза, обладающий высокой реактивностью, называется кератоконъюнктивитом. Кератоконъюнктивит может протекать как в острой, так и в хронической форме. Причинами развития патологического процесса могут стать патогенная деятельность микроорганизмов (бактерии, вирусы, инфекции), аллергические реакции организма, нарушение обменных процессов в организме человека, побочные действия ряда фармакологических препаратов, попадание в орган зрения чужеродного тела.
Помимо вышеуказанных причин развития патологии, развитие кератоконъюнктивита могут спровоцировать такие заболевания как грипп, краснуха, красная волчанка, ревматоидный артрит. В зависимости от причин и характера развития патологию разделяют на следующие типы: герпетический, сероводородный, туберкулёзно-аллергический, эпидемический, аденовирусный, сухой, атопический, весенний, хламидийный, кератоконъюнктивит Тайджесона. Воспалительный процесс начинает своё развитие в одном органе зрения, а затем распространяется на второй глаз. Каждый тип патологического процесса сопровождается как проявлениями присущими всем типам кератоконъюнктивита, так и рядом специфических симптомов.
Симптомы кератоконъюнктивита
В качестве симптоматики общего характера необходимо выделить жжение, зуд, повышенное слезотечение, повышенная светочувствительность, выраженные признаки воспалительного процесса слизистой оболочки глаза (конъюнктивы). В качестве специфических проявлений необходимо отметить помутнение роговицы при эпидемическом кератоконъюнктивите, формирование субэпителиальных инфильтратов при хламидийной форме патологии, появление специфических бляшек вдоль лимба при аллергическом типе заболевания.
Начало патологического процесса отмечается воспалением слизистой оболочки глаза, а поражение роговицы органа зрения присоединяется спустя одну или две недели.
Диагностика кератоконъюнктивита
Диагностика и лечение кератоконъюнктивита находятся в области практики врача-офтальмолога. При появлении симптомов заболевания необходимо в срочном порядке обратиться за квалифицированной помощью в медучреждение. Диагностика заболевания начинается с предварительного осмотра, оценки жалоб пациента и внешней симптоматики. В качестве дополнительных исследовательских процедур проводят визометрию, периметрию, биомикроскопию. В некоторых случаях могут назначить проведение рентгенологического исследования грудной клетки. В качестве лабораторных исследований проводят общие клинические анализы крови и мочи, биохимический анализ крови. В процессе лечения могут принимать участие эндокринолог или терапевт.
Лечение кератоконъюнктивита в Химках
Лечение патологии напрямую зависит от причин, вызвавших её развитие. Терапия кератоконъюнктивита направлена на подавление воспалительного процесса, устранение причин, спровоцировавших заболевание, укрепление иммунитета, восстановление здоровой микрофлоры конъюнктивы. В отдельных случаях медикаментозная терапия не приносит необходимого эффекта, тогда врачам приходится применять методы хирургического лечения. Хочется ещё раз напомнить, что только своевременно начатое лечение может гарантировано привести к полному избавлению от недуга.
Что такое сухой кератоконъюнктивит: причины, симптомы, лечение
Сухим кератоконъюнктивитом называется заболевание, основной причиной которого является сухость глаз. Встречается оно довольно часто, тяжелых последствий обычно не вызывает, но из-за полного отсутствия лечения может привести к ослаблению зрения или даже его потере. Рассмотрим особенности этой болезни.
В этой статье
Сухой кератоконъюнктивит, который также называют синдромом «сухого глаза» и сухим кератитом, широко распространен во всем мире. Это одна из самых актуальных глазных болезней, от которой страдают 5-6% населения земли и 12% россиян в возрасте до 40 лет. Более того, ее выявляют у 34% пожилых людей и почти у 10% женщин в период менопаузы. По данным российских ученых, сегодня синдром диагностируют в 4,5 раза чаще, чем 30 лет назад.
Что такое сухой кератоконъюнктивит?
Сухой кератит связан с сухостью глаз. Она может быть вызвана как недостаточной выработкой слезной жидкости, так и слишком быстрым ее испарением. Плохая увлажненность роговицы становится причиной ее раздражения. На ней могут быть микротрещины, которые являются хорошей средой для микробов.
Нельзя сказать, что сухой кератоконъюнктивит — очень опасная патология, но она способна сильно снизить качество жизни человека, вызвать другие глазные заболевания, а при полном отсутствии терапии — частичную или полную потерю зрения. Происходит это редко, поэтому многие считают эту болезнь неопасной и не обращают на нее внимания. Это и становится причиной осложнений.
Особенности и функции слезной пленки
Слезная пленка состоит из трех слоев: муцинового, водянистого и липидного. Первый закрывает роговичный и конъюнктивальный эпителий, а также отвечает за производство бокаловидных клеток слизистой оболочки. Муциновый слой очень тонкий — всего 0,5% от общей толщины пленки. Но он выполняет важную функцию — повышает гидрофильные свойства эпителиальной поверхности роговицы.
Водянистый слой, толщина которого составляет 7 мкм, то есть 98% объема данной структуры, способствует удалению шлаков и отмирающих клеток. Кроме того, он содержит органические компоненты и электролиты, которые доставляют кислород к роговой и соединительной оболочкам. Липидный (жировой) слой формируется за счет работы мейбомиевых желез, которые находятся по краям век. Основная его задача — препятствовать испарению слезной жидкости с глаза.
Пленка постоянно обновляется. Всего за 1 минуту она успевает смениться примерно на 15%. Еще 8% за это же время испаряются, в результате чего в ней появляются разрывы. Это вынуждает нас моргать. Веки разглаживают обновленную слезную пленку, удаляя с глазного яблока отмершие клетки. За счет этого он постоянно защищен от факторов внешней среды. Такой естественный процесс защиты может быть нарушен. Если пленка не успевает обновляться, возникает сухость и развивается сухой кератоконъюнктивит.
Причины
Итак, две основные причины возникновения сухого кератоконъюнктивита — пониженная секреция слезы или повышенная ее испаряемость. Спровоцировать это могут различные факторы:
Под физиологическими факторами понимаются причины, которые не связаны с патологическими процессами. К нарушению целостности слезной пленки могут привести тяжелые физические нагрузки, постоянный кашель, прием противозачаточных препаратов, использование некачественной косметики, беременность и пожилой возраст.
К факторам среды стоит отнести плохую экологию, табакокурение, работу в неблагоприятных для глаз условиях, то есть на ветру, на солнце, в помещениях с кондиционированным воздухом и пр. Также в эту группу входит одна из самых частых на сегодняшний день причин сухого кератита — длительная работа за компьютером. Когда человек подолгу смотрит в монитор, он меньше моргает, в результате чего слезная пленка не обновляется, а конъюнктива и роговица высыхают.
Подобный эффект могут спровоцировать контактные линзы при неправильной эксплуатации. Современные модели изготавливают из мягких материалов с гидрофильными свойствами. Их носят даже при синдроме «сухого глаза». Если средства контактной коррекции зрения подобраны некорректно или используются по 14-16 часов в день без применения увлажняющих капель, может развиться сухой кератоконъюнктивит.
У некоторых людей он возникает после лазерной операции по исправлению дефектов рефракции. В ходе процедуры врач лазером испаряет ткани глазного яблока пациента, что может стать причиной возникновения сухого кератита. Такой исход обычно прогнозируется.
Спровоцировать сухой кератит могут глазные болезни инфекционного характера:
Кроме того, сухой кератит может стать следствием офтальмопатологий асептического характера. В их числе — кератоконус, кератопатия, синдром «вялого века», язва роговицы, глаукома, трихиаз и пр. При наличии этих заболеваний лечение сухого кератоконъюнктивита может осложниться, так как сначала придется избавиться от первичной патологии.
Четвертая группа факторов — неофтальмологические болезни. Стать причиной синдрома «сухого глаза» могут системные заболевания:
Кроме того, к сухому кератиту приводят аутоиммунные заболевания и изменения гормонального фона.
Симптомы
Основные симптомы сухого кератоконъюнктивита — покраснение и раздражение. При этом он может прогрессировать. Медики выделяют три стадии заболевания. На первой, поверхностной, гиперемия наблюдается на периферии конъюнктивального мешка. Дальнейшее развитие болезни приводит ко второй стадии, цилиарной, при которой вокруг места соединения роговицы со склерой образуется яркая красная граница. Она свидетельствует о том, что внутри глаза начинается воспаление. Смешанная, третья, стадия сопровождается еще большим покраснением и поражением внутренних оболочек глазного яблока.
Это лишь часть симптомов. Обычно пациенты жалуются на зудящие, жалящие, царапающие ощущения. Им кажется, что на конъюнктиве присутствует инородное тело, возникает чувство «песка». У некоторых больных глаза болят и быстро устают, особенно при работе за компьютером.
Может быть и такой, казалось бы, необычный для сухого кератита симптом, как повышенное слезоотделение. Оно является следствием защитной реакции организма, который вырабатывает больше слезной жидкости, чтобы смочить поверхность глазного яблока. Но она очень водянистая, а потому не смазывает конъюнктиву и не облегчает состояния, а, напротив, доставляет еще больший дискомфорт. Более того, человек начинает тереть глаза и заносит в них микробы, в результате чего возрастает риск инфицирования век или тканей глаз.
Симптомы сухого кератоконъюнктивита нарастают при зрительном напряжении, поэтому лучше не читать, не сидеть за компьютером, не пользоваться телефоном. Также симптоматика усиливается, когда человек находится на ветру, в сухом помещении, использует фен и пр.
Если два и более из перечисленных симптомов не проходят в течение нескольких дней, следует обязательно посетить окулиста.
Диагностика
Чтобы выявить сухой кератоконъюнктивит у человека, врачу достаточно внешнего осмотра или пробы Ширмера. Она проводится следующим образом: офтальмолог кладет тонкую полоску фильтровальной бумаги на край века обследуемого. По тому, как она намокла, специалист может определить, сколько слез вырабатывается железами и какой у них состав.
Далее нужно определить этиологию и стадию заболевания. Это делают с помощью офтальмоскопии или биомикроскопии с щелевой лампой. Обязательно проверяют внутриглазное давление, остроту зрения и глазодвигательную активность. При подозрении на наличие инфекции проводят бактериологический анализ. В редких случаях требуется назначение гониоскопии, УЗИ и МРТ. Если сухой кератоконъюнктивит развивается на фоне системной патологии, пациента отправляют на консультацию к соответствующему специалисту. После сбора всей информации назначают лечение.
Сухой кератоконъюнктивит: лечение
Сухой кератоконъюнктивит можно лечить с помощью лекарственных средств, физиотерапевтических процедур и хирургических операций. Метод выбирает врач, исходя из симптомов и наличия сопутствующих патологий. Выбор лекарств определяется этиологией. При аллергии назначают антигистаминные препараты, при бактериальной инфекции — антибактериальные капли или антибиотики, в случае сильного воспаления — нестероидные или стероидные лекарственные средства.
Независимо от первопричины сухого кератита, для его лечения всегда используют увлажняющие растворы. Они помогают быстро снять его признаки: покраснение, раздражение, слезотечение и пр. В качестве увлажнителей применяют такие капли, как «Искусственная слеза», «Систейн», «Систейн Ультра» или «Оксиал». Эти препараты не содержат консервантов. Они основаны на компонентах, имитирующих природную слезу человека, поэтому не вызывают аллергии и других побочных эффектов. Закапывать капли можно по несколько раз в день. Некоторые люди пытаются купировать симптомы сухости народными средствами. Об их эффективности расскажем позже.
Обычно при сухом кератите приходится отказываться от средств контактной коррекции. Но врач может назначить лечебные мягкие линзы, если консервативная терапия не приносит результата и нужно защитить роговицу от эрозии и язв. Также могут быть применены физиопроцедуры.
Физиотерапевтическое лечение кератоконъюнктивита заключается в проведении лазеростимуляции слезы и облучении конъюнктивальных сводов гелий-неоновым лазером. После курса в 5-7 процедур наблюдается стабилизации слезной пленки. Параллельно больному продолжают давать капли и другие средства лечения.
В редких случаях лечить кератоконъюнктивит приходится оперативно. Используются следующие виды операций:
Это основные способы борьбы с синдромом «сухого глаза». Хирургические методы назначают очень редко, только при полном отсутствии эффекта от терапии и риске развития осложнений. Узнаем, лечат ли сухой кератоконъюнктивит народными средствами.
Лечение кератоконъюнктивита народными средствами
Народные средства врачи рекомендуют не использовать без обследования. Тем более, что они не должны стать альтернативой медикаментозному лечению. Лучше совсем не прибегать к их помощи. Обычно сторонники народной медицины делают примочки для глаз из чайной заварки, алоэ, ромашки и пр. В лучшем случае они не принесут никакой пользы, в худшем — приведут к ухудшению состояния.
Дело в том, что к сухому кератиту может присоединиться бактериальная или грибковая инфекция. Вылечить их компрессами невозможно. Более того, теплые примочки из различных отваров и настоев способствуют размножению бактерий. При необходимости врач назначит народные средства лечения в качестве дополнения к лекарственному.
Прогноз
Лечится кератоконъюнктивит довольно быстро, если сразу обратиться к офтальмологу. Уже через несколько дней симптомы пропадут и состояние заметно улучшится. Но болезнь будет рецидивировать, если не заниматься ее профилактикой. Нужно тщательно следить за гигиеной, делать гимнастику для глаз, работать за компьютером с перерывами каждые 40-50 минут, использовать увлажняющие капли, меньше смотреть телевизор и играть в компьютерные игры и пр.
Осложнения сухой кератит вызывает редко. Зачастую это происходит из-за отсутствия терапии, использования только народных средств или слабости иммунитета. Гипотетически синдром «сухого глаза» может стать причиной ослабления зрения или даже слепоты, если возникнет такое осложнение, как, например, панофтальмит, но это почти не встречается на практике.