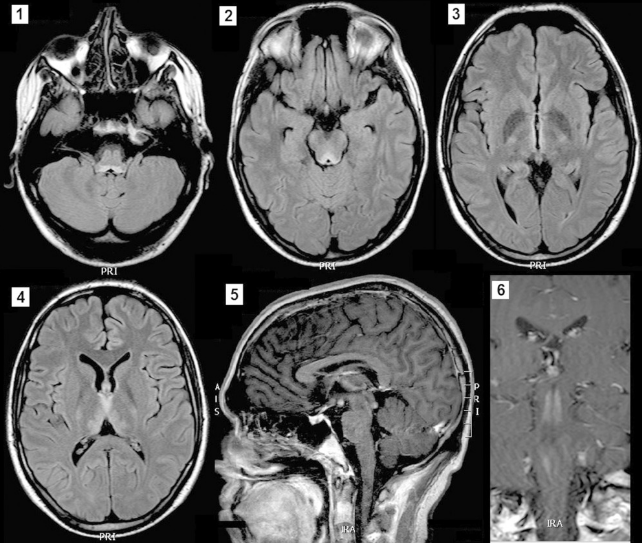
Синдром Гайе-Вернике (энцефалопатия Вернике)
Терминология
Международные классификационные синонимы – острая энцефалопатия Вернике, болезнь Вернике, верхний острый геморрагический полиоэнцефалит. Интересно отметить, что в западной литературе это состояние зачастую называют синдромом Корсакова-Вернике, поскольку алкогольный корсаковский амнестический синдром зачастую сочетается или, вернее, является исходом энцефалопатии того же генеза. В отечественной же медицине данные понятия принято различать.
Вообще, алкоголизм в этиопатогенетических описаниях синдрома Гайе-Вернике упоминается постоянно, хотя это далеко не единственная и не фундаментальная причина (см.ниже), – скорее, ведущий фактор риска. Согласно публикуемым оценкам, каждый четвертый из госпитализированных (а этот синдром требует неотложной госпитализации) нуждается в длительном стационарном лечении. Летальность достигает 20%, тяжелое резидуальное поражение центральной нервной системы наблюдается примерно у 75% пациентов. При этом лишь в каждом пятом случае правильный диагноз удается установить прижизненно.
Причины
Клиническая картина острой энцефалопатии Вернике определяется поражением среднего мозга и гипоталамуса: в массовом порядке отмирают нейроны, разрушаются миелиновые оболочки, прогрессирует тканевая дегенерация (глиоз в данном случае), результатом чего на определенном этапе становится резкое утяжеление состояния, – в силу расстройства (или выпадения) тех многочисленных функций, которые регулируются указанными церебральными структурами.
Прямой причиной во всех случаях является дефицит тиамина, известного как витамин В1. Будучи водорастворимой группой, витамины В быстро метаболизируются и выводятся; процессы их накопления в тканях недостаточны для создания надежного депо, которого хватило бы надолго и которое можно было бы постепенно расходовать при нехватке провитаминов В в потребляемой пище. К гиповитаминозам В приводят недоедание или однообразный рацион; способствуют физические и психоэмоциональные перегрузки, табакокурение и употребление алкоголя. В отношении последнего давно известно, что на фоне постоянной этаноловой интоксикации клиника гипо- и авитаминозов развивается значительно быстрее и протекает тяжелее, поскольку спирт препятствует кишечному всасыванию тиамина и его депонированию в печени, – особенно если имеет место еще и цирротическая дегенерация.
Помимо хронического алкоголизма (как правило, второй-третьей стадии) и алиментарных гиповитаминозов, причиной развития синдрома Гайе-Вернике могут выступать:
Симптоматика
Классическая клиника энцефалопатии Вернике включает паралич глазодвигательных и аккомодационных мышц, обусловленный поражением иннервирующих их структур; рассогласованность общей моторики (атаксия); спутанность сознания. Все элементы данной триады одновременно встречаются, однако, менее чем в половине случаев. Возможные нарушения со стороны органов зрения очень разнообразны (нистагм, вертикальный парез взора, содружественное или расходящееся косоглазие, и мн.др.). Атаксия также может быть выражена в различной степени – вплоть до полной невозможности ходить (абазия), стоять (астазия) и совершать целенаправленные действия (апраксия). Нарушения психики включают апатию, пассивность и другие признаки угнетения ЦНС; у алкоголиков нередко встречаются делириозные симптомокомплексы (отрывочные бредовые идеи на фоне помраченного сознания и расстройств восприятия, иногда с психомоторным возбуждением), в подавляющем большинстве случаев наблюдаются признаки полинейропатии.
Симптоматика может развиваться сравнительно медленно, на фоне клинической картины основного заболевания или с постепенным нарастанием симптомов, общих для всех гиповитаминозов В; в других случаях манифестирует остро (например, при синдроме отмены алкоголя или в случае тяжелой инфекции).
В отсутствие медицинской помощи закономерным исходом является кома и смерть. Но даже при более благоприятном исходе почти всегда остаются, как указано выше, те или иные резидуальные симптомокомплексы, обычно весьма тяжелые: психоорганический синдром с когнитивным снижением в степени деменции (слабоумия), расстройство фиксационной памяти по корсаковскому типу; нарушения координации; горизонтальный нистагм и пр.
Диагностика
Наибольшее диагностическое значение имеют анамнез, результаты осмотра и рефлексологического исследования, объективные клинические данные (характерное сочетание грубых нарушений в функционировании различных систем организма), данные лабораторного исследования крови и спинномозговой жидкости, ЭЭГ, КТ или МРТ.
Лечение
Развернутый синдром Гайе-Вернике относится к числу неотложных состояний. Этиопатогенетической терапией служит введение тиамина в сочетании с другими витаминами группы В (при этом следует учитывать риск анафилактического шока) и витамином С. По мере необходимости назначают нейролептики, в дальнейшем ноотропы, нейропротекторы, кардиологические и другие препараты по показаниям.
Энцефалопатия Вернике
Что провоцирует / Причины Энцефалопатии Вернике:
Энцефалопатия Вернике и корсаковский синдром обусловлены авитаминозом В1.
Патогенез (что происходит?) во время Энцефалопатии Вернике:
Витамин В1 служит кофактором нескольких ферментов, в том числе транскетолазы, пируватдегидрогеназы и альфа-кетоглутаратдегидрогеназы. При авитаминозе В1 снижается утилизация глюкозы нейронами и повреждаются митохондрии. Накопление глутамата в результате снижения активности альфа-кетоглутаратдегидрогеназы на фоне дефицита энергии оказывает нейротоксическое действие. У крыс с авитаминозом В1 при электронной микроскопии можно видеть морфологические признаки нейротоксического действия возбуждающих медиаторов: разрушение митохондрий, агрегацию хроматина и набухание нейронов с признаками дегенерации в ядрах промежуточного мозга. Дегенерацию нейронов можно приостановить введением антагонистов глутаматных NMDA-рецепторов.
Симптомы Энцефалопатии Вернике:
При своевременном назначении тиамина в/в или в/м глазодвигательные расстройства быстро исчезают, стойким бывает лишь нистагм.
Течение болезни. Около 15-20% госпитализированных больных погибают, и обычно это обусловлено интеркуррентными инфекциями (чаще всего пневмонией, легочным туберкулезом и септицемией) или печеночной недостаточностью.
Диагностика Энцефалопатии Вернике:
При исследовании реакции на стандартную калорическую пробу в острых стадиях болезни Вернике всегда обнаруживаются двусторонние, более или менее симметричные вестибулярные нарушения. СМЖ нормальная либо содержание белка в ней несколько повышено; если уровень белка превышает 1000 мг/л или имеется плеоцитоз, следует подозревать наличие осложнений. У нелеченых больных содержание пирувата в крови повышено, а активность транскетолазы крови (тиаминзависимого фермента гексозомонофосфатного шунта) значительно снижена. Примерно к 50% пациентов на ЭЭГ отмечают диффузное замедление волн легкой или умеренной степени. С другой стороны, общий мозговой кровоток и потребление мозгом кислорода и глюкозы могут быть резко сниженными на острых стадиях заболевания и оставаться таковыми на протяжении нескольких недель после начала лечения.
Лечение Энцефалопатии Вернике:
Необходимо постоянно следить за функциями сердечно-сосудистой системы.
К каким докторам следует обращаться если у Вас Энцефалопатия Вернике:
Энцефалопатия Вернике
Что провоцирует / Причины Энцефалопатии Вернике:
Энцефалопатия Вернике и корсаковский синдром обусловлены авитаминозом В1.
Патогенез (что происходит?) во время Энцефалопатии Вернике:
Витамин В1 служит кофактором нескольких ферментов, в том числе транскетолазы, пируватдегидрогеназы и альфа-кетоглутаратдегидрогеназы. При авитаминозе В1 снижается утилизация глюкозы нейронами и повреждаются митохондрии. Накопление глутамата в результате снижения активности альфа-кетоглутаратдегидрогеназы на фоне дефицита энергии оказывает нейротоксическое действие. У крыс с авитаминозом В1 при электронной микроскопии можно видеть морфологические признаки нейротоксического действия возбуждающих медиаторов: разрушение митохондрий, агрегацию хроматина и набухание нейронов с признаками дегенерации в ядрах промежуточного мозга. Дегенерацию нейронов можно приостановить введением антагонистов глутаматных NMDA-рецепторов.
Симптомы Энцефалопатии Вернике:
При своевременном назначении тиамина в/в или в/м глазодвигательные расстройства быстро исчезают, стойким бывает лишь нистагм.
Течение болезни. Около 15-20% госпитализированных больных погибают, и обычно это обусловлено интеркуррентными инфекциями (чаще всего пневмонией, легочным туберкулезом и септицемией) или печеночной недостаточностью.
Диагностика Энцефалопатии Вернике:
При исследовании реакции на стандартную калорическую пробу в острых стадиях болезни Вернике всегда обнаруживаются двусторонние, более или менее симметричные вестибулярные нарушения. СМЖ нормальная либо содержание белка в ней несколько повышено; если уровень белка превышает 1000 мг/л или имеется плеоцитоз, следует подозревать наличие осложнений. У нелеченых больных содержание пирувата в крови повышено, а активность транскетолазы крови (тиаминзависимого фермента гексозомонофосфатного шунта) значительно снижена. Примерно к 50% пациентов на ЭЭГ отмечают диффузное замедление волн легкой или умеренной степени. С другой стороны, общий мозговой кровоток и потребление мозгом кислорода и глюкозы могут быть резко сниженными на острых стадиях заболевания и оставаться таковыми на протяжении нескольких недель после начала лечения.
Лечение Энцефалопатии Вернике:
Необходимо постоянно следить за функциями сердечно-сосудистой системы.
К каким докторам следует обращаться если у Вас Энцефалопатия Вернике:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Энцефалопатии Вернике, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Euro lab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Euro lab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Euro lab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Синдром Вернике-Корсакова
Синдром Вернике-Корсакова (СВК) — это заболевание, включающее в себя острую и хроническую стадии нейродегенеративного процесса, которое возникает в результате дефицита тиамина и развивается, как правило, у лиц с тяжелыми формами алкоголизма. «Как правило», потому что крайне редко это состояние развивается вне связи с употреблением алкоголя. Острую стадию процесса называют энцефалопатией Гайе-Вернике, хроническую, резидуальную — корсаковским психозом, или синдромом Корсакова [2].
Классическим проявлением острой энцефалопатии Вернике является тетрада симптомов: офтальмоплегия, атаксия, нистагм, помрачение сознания [2]. Следует отметить, что полная тетрада обнаруживается лишь 20 % случаев, с этими связаны сложности при диагностике этого состояния. При неполном выздоровлении острая стадия энцефалопатии сменяется хронической, при этом наблюдаются необратимые изменения структур головного мозга, отвечающих за процесс консолидации памяти [1, 2]. Таким образом, больной с трудом запоминает только что поступившую в мозг информацию (фиксационная амнезия), при этом наблюдается относительная сохранность иных психических функций [1, 2].
Разбирая данный синдром, стоит в отдельности рассмотреть энцефалопатию Вернике и корсаковский психоз.
Энцефалопатия Вернике (ЭВ) — это острое мозговое расстройство, которое проявляется тяжелыми неврологическими и психическими нарушениями, в половине случаев заканчивающееся летально. Впервые данная патология была описана Карлом Вернике в 1881 году, как «острый верхний геморрагический полиоэнцефалит» («polyoencephalitis haemorrhagica superior acuta») [2,3].
Энцефалопатии Вернике присуща следующая тетрада: офтальмоплегия, нистагм, атаксия, помрачение сознания. Хотя иногда констатируются и отек дисков зрительных нервов и кровоизлияния в сетчатку. При ЭВ снижается температура тела, возникает тахикардия, нарастает слабость. Одним из показателей состояния пациента является степень нарушения сознания. В ряде случаев ЭВ следует за непродолжительным периодом тяжелого алкогольного делирия, в этом случае наблюдается постепенное снижение интенсивности психомоторного возбуждения и нарастание отрешенности, переход делирия в мусситирующую (бормочущую) форму или же аментивноподобное возбуждение, ограниченное пределами постели. По мере дальнейшего ухудшения состояния начинает снижаться уровень сознания с формированием сопора и комы. Пациенты, как правило, имеют сниженную массу тела, иногда страдают от обезвоживания [4, 5].
.
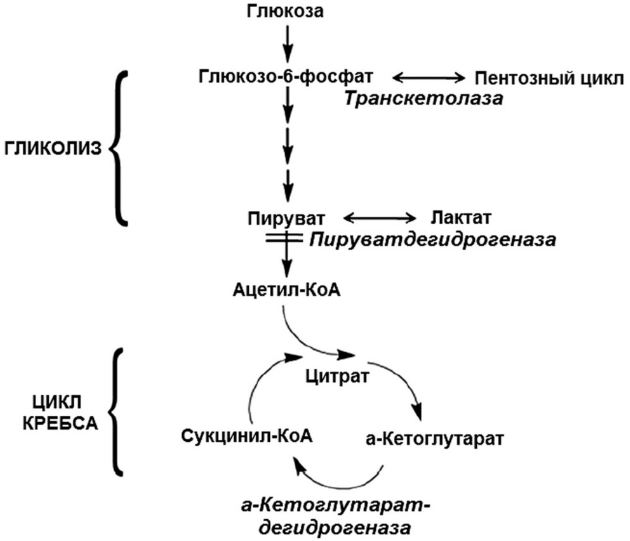
Рисунок 1 | Роль тиамина в метаболизме глюкозы
Различие в патогенезе между корсаковским психозом и энцефалопатией Вернике заключается в степени обратимости изменений. Так, в первом случае изменения необратимы, в то время как во втором случае изменения характеризуются биохимическими сдвигами, что теоретически подразумевает под собой возможность корректировки при своевременном лечении ударными дозами тиамина. При синдроме Корсакова происходит нарушение проводимости мамиллярно-таламических путей, в результате чего нарушается консолидация памяти. Повреждаются мамиллярные тела и ядра зрительного бугра [2].
Ведущим симптомом является амнезия, в первую очередь — фиксационная, определяющая особый тип дезориентировки таких пациентов. Лишенный возможности фиксировать новую информацию, пациент с корсаковским психозом неспособен запомнить текущую дату, место, в котором находится, и расположение палат, имя соседа по палате или лечащего врача, однако при этом часто может по косвенным признакам опознать, что находится в больнице, а за окном — весна. Фиксационной амнезии также сопутствует и (антеро)ретроградная, которая, однако, не определяет тяжесть состояния пациента. Изредка амнезия сопровождается конфабуляциями — ложными воспоминаниями, которыми пациент заполняет пробелы в своей памяти. Также нельзя не отметить, что у больных развивается нижний вялый парапарез и параплегии в результате полиневропатии.
Важным является упомянуть описание корсаковского психоза, составленного самим С. С. Корсаковым: «От одного больного приходилось слышать почти постоянно следующее: “я залежался сегодня, сейчас встану — только вот сию минуту ноги как-то свело — как только они разойдутся, я и встану”. У него была длительная контрактура в коленях, но он, не помня о ее существовании, считал, что это только дело данной минуты. Этот же больной категорически утверждал, что у него никаких болей в ногах нет, а между тем у него были очень сильные стреляющие боли: когда стрельнет, он закричит, а потом сейчас же на вопрос ответит, что у него решительно никаких болей нет. … Этот же больной, читая газету, мог десять раз подряд прочесть одну и ту же строчку как нечто совершенно новое; бывало так, что случайно глаза его остановятся на чем-нибудь интересном, и он прочтет эту строчку вслух своей матери и рассмеется; но в это время он, конечно, на несколько секунд оторвет глаза от того места, которое читал, а потом, когда его глаза опять нападут на это место, хотя бы сейчас же, он снова с теми же словами: “послушай, мама” — читает это место, и таким образом может повторяться много раз…» [2].
Диагностика заболевания происходит на основании результатов МРТ, клинической картины, анамнеза и данных лабораторной диагностики.
.
Так, при МРТ головного мозга может выявляться поражение определенных участков серого вещества, в данном случае поражено серое вещество покрышки среднего мозга. Почти всегда при синдроме Вернике-Корсакова выявляется поражение мамиллярных тел, данный снимок не является исключением. На изображении также видно поражение гиппокампа и гипоталамуса с незначительным накоплением контраста в этих областях, также характерное для СВК.
Лечение острой энцефалопатии Вернике заключается в неотложном — в течение 48–72 часов с момента появления неврологической симптоматики, — введении больших доз тиамина (витамина B1) [1,2].
Рекомендуется внутривенное введение тиамина, так как прием таблетированных форм не позволяет создать высокую концентрацию действующего вещества в крови в короткое время, обеспечить проникновение через гематоэнцефалический барьер и поступление в мозг в достаточном количестве [3,2].
Схема лечения включает в себя внутривенное введение тиамина от 200 до 500 мг 3 раза в сутки в течении 7 дней. С 8 дня внутривенное введение тиамина заменяется на пероральное с уменьшением дозы до 200 мг в сутки в течении 2 недель, затем 100 мг в сутки в течении еще 2 недель [2].
Рекомендуемая продолжительность введения тиамина при энцефалопатии Вернике составляет 2–3 мес, а при корсаковском психозе она достигает 2 лет [2].
Часто данное заболевание сопровождается полиневропатией. Лечение включает в себя альфа-липоевую кислоту (АЛК; син. тиоктовая кислота). АЛК по биохимической активности близко к витамину группы В. Одним из биологических эффектов является взаимодействие с ТПФ-зависимыми ферментами, в том числе пируватдегидрогеназой, которая катализирует биохимические реакции в центральных и периферических нервных образованиях. АЛК также оказывает антиоксидантное действие, подавляя окислительные реакции в митохондриях, тем самым предупреждая их повреждение и, как следствие, угнетение энергетических процессов. Стоит упомянуть, что вещество взаимодействует с витаминами группы С и Е, тем самым стимулируя их способность к обезвреживанию свободных радикалов (СР) [3,2].
При лечении пациентов с энцефалопатией Вернике необходимо избегать обезвоживания и дефицита электролитов, в частности калия и магния. Коррекция водно-электролитного баланса осуществляется с помощью инфузии плазмозамещающих растворов. Также во время лечения СВК необходимо избегать введения больших доз глюкозы пациентам с хроническим алкоголизмом и с алкогольным делирием, так как это усиливает дефицит витамина В1, как следствие увеличивая риск развития энцефалопатии либо утяжеление ее течения [2].
Источники:
Болезнь вернике что это
Энцефалопатия Вернике (ЭВ) – неврологическое расстройство, характеризующееся поражением головного мозга в результате дефицита тиамина (витамина В1), возникающее обычно у лиц с хроническим алкоголизмом, как острая стадия синдрома Вернике-Корсакова. Однако описаны многочисленные случаи энцефалопатии Вернике, обусловленные снижением поступления или нарушением всасывания тиамина в организме при неукротимой рвоте и диарее (в т.ч. при токсикозе беременных), несбалансированном парентеральном питании, оперативных вмешательствах на желудочно-кишечном тракте (в т.ч. бариатрические операции), системных заболеваниях, гипертиреозе, полиорганной недостаточности и др. [1; 2].
Тиамин – эндогенно не синтезируемый водорастворимый витамин. Суточная потребность составляет 0,4 мг на каждые 1000 ккал потребляемой энергии в день и увеличивается во время беременности и кормления грудью, у детей и в критических состояниях может достигать 1,5 мг / день [3; 4]. Здоровая диета обеспечивает нормальные запасы тиамина на несколько недель. В организме запасы водорастворимого витамина В1 составляют от 25 до 30 мг. Дефицит тиамина может возникать через 2 недели после прекращения его поступления. В условиях нехватки его содержание быстро истощается во всех тканях и далее в головном мозге, где происходят наиболее выраженные изменения, так как серое вещество отличается высоким уровнем окислительного метаболизма [3; 4]. При критическом истощении запасов тиамина развитие ЭВ ускоряется при употреблении богатой углеводами пищи или парентеральном введении глюкозы, поскольку нагрузка углеводами при нарушении нормальных путей их утилизации ускоряет развитие патологических изменений в головном мозге [3; 5; 6].
По литературным данным, энцефалопатия Вернике проявляется триадой следующих симптомов: глазодвигательные расстройства, атаксия и нарушения психического статуса [1; 3; 5]. Однако классическая триада симптомов при энцефалопатии Вернике отмечается лишь в трети случаев [2; 4; 7]. Серьезную проблему представляет преобладание стертых форм энцефалопатии Вернике, затрудняющее ее своевременное распознавание и назначение лечения. В отсутствие терапии энцефалопатия Вернике характеризуется высоким риском летального исхода и перехода острых обратимых расстройств в хроническую стадию с необратимыми структурными изменениями мозговых структур, связанных с возникновением и консолидацией памяти.
Все симптомы поражения нервной системы могут развиваться одномоментно, но чаще всего глазодвигательные расстройства предшествуют нарушению сознания.
Глазодвигательные расстройства включают горизонтальный нистагм при взгляде в стороны, паралич наружной прямой мышцы глаза (обычно двусторонний), расстройство содружественных движений глаз, изредка птоз. Зрачки, как правило, не изменены, но на поздних стадиях болезни могут быть суженными. Атаксия и абазия обусловлены мозжечковой и вестибулярной недостаточностью, преимущественно наблюдаются при стоянии и ходьбе, варьируя по выраженности. Нарушения психического статуса могут проявляться в виде апатии, дезориентации либо спутанности сознания с психомоторным возбуждением и галлюцинациями [1; 5].
Энцефалопатия Вернике является по существу клиническим диагнозом, а данные лабораторных и других методов исследования не являются специфичными. Наиболее информативным методом диагностики является магнитно-резонансная томография (МРТ) [1; 5; 6].
При несвоевременной диагностике и отсутствии лечения свыше 80% случаев ЭВ завершаются развитием корсаковского психоза, а примерно 15-20% случаев приводят к коме и летальному исходу [2; 3].
Цель исследования: выявление факторов риска и анализ особенностей течения неалкогольной энцефалопатии Вернике.
Материал и методы исследования. Представлены 2 клинических случая энцефалопатии Вернике у пациентов, находившихся на стационарном лечении в гастроэнтерологическом отделении Якутской республиканской клинической больницы. Проведен тщательный анализ жалоб, анамнестических данных, клинической картины и результатов клинико-лабораторных и инструментальных методов исследований.
Объективно: «Общее состояние средней степени тяжести. Повышенного питания. Индекс массы тела 41 кг/м². Артериальное давление (АД) 130/80 мм рт. ст. Частота сердечных сокращений (ЧСС) 72 уд/мин. Живот увеличен за счет избыточно развитой подкожно-жировой клетчатки, при пальпации умеренно болезненный в правом подреберье. Печень выступает из-под края реберной дуги на 1,5–2 см, мягкой консистенции, с ровной поверхностью».
Лабораторные данные: общий анализ крови без особенностей, уровень амилазы мочи в пределах нормы, в биохимическом анализе крови выявлены умеренное повышение трансаминаз (2 нормы), антитела к тиреоидной пероксидазе и повышение уровня Т3, Т4.
Консультирована эндокринологом, поставлен диагноз: «Аутоиммунный тиреоидит в стадии гипертиреоза». Назначен тирозол 30 мг в сутки.
На основании жалоб, анамнеза и обобщения результатов клинико-лабораторных и инструментальных методов исследований поставлен клинический диагноз: «Хронический бескаменный холецистит, обострение. Неалкогольная жировая болезнь печени – Стеатогепатит с умеренным цитолизом. Ожирение 3 ст. Аутоиммунный тиреоидит в стадии гипертиреоза. Состояние после 4 курсов комбинированной химиолучевой терапии по поводу рака шейки матки (2017 г.)».
На 3-й день госпитализации резко ухудшается состояние больной, нарастает частота рвоты до 20 раз в сутки, ухудшается зрение. При осмотре неврологом выявлены дезориентация больной во времени и пространстве, сонливость, быстрая истощаемость, утомляемость, двусторонний полуптоз, горизонтальный среднеразмашистый нистагм в крайних отведениях, вертикальный нистагм больше при взгляде вверх, неустойчивость в позе Ромберга. В связи с появлением глазодвигательных нарушений и неврологической симптоматики пациентке проводится компьютерная томография головного мозга без контрастирования, где выявляется перивентрикулярный лейкоареоз, также расширение желудочковой системы.
Назначается витамин В1 200 мг 3 раза в сутки, парентерально. На второй – третий день лечения тиамином отмечается улучшения состояния пациентки: прекращается рвота, улучшается зрение.
Клиническое наблюдение 2. У больной Ч., 22 года, прерывание 1-й беременности по поводу тяжелого токсикоза на сроке 14-15 недель в декабре 2016 г., 2-й беременности при сроке 12 недель методом вакуумной аспирации в июне 2017 г.
Установлено, что во время первой беременности пациентка отмечала многократную рвоту, слабость в конечностях и ухудшение зрения. На проведенной компьютерной томографии головного мозга патологии не выявлено. При осмотре окулистом выявлены «Выраженный перикапиллярный отек сетчатки, перикапиллярно и по ходу сосудов геморрагии в виде «штрихов». Вены расширены, полнокровны. Артерии сужены, извиты. Macula lutea – отек, геморрагии в центральной зоне» и поставлен диагноз: «Нейроангиоретинопатия». Консультация невролога: «Токсическая энцефалопатия. Цереброастения». На фоне инфузионно-дезинтоксикационной терапии, назначения противорвотных препаратов, антиоксидантов и витаминов группы В состояние улучшилось, зрение восстановилось, пациентка выписалась с улучшением.
Через полгода у пациентки вновь прерывание беременности на фоне тяжелого токсикоза беременной. После прерывания 2-й беременности спустя месяц с жалобами на светобоязнь, значительное ухудшение зрения, неуверенность при ходьбе госпитализирована в офтальмологическую больницу и на 2-е сутки переведена в гастроэнтерологическое отделение с диагнозом: «Токсический гепатит. Гиповолемия. Астенический синдром».
Объективно при поступлении: «Состояние средней степени тяжести. Сознание ясное. Склеры глаз инъецированы. АД 90/60 мм рт. ст. ЧСС 103 в минуту. По внутренним органам без особенностей». Неврологический статус: «Походка атаксическая. Объем движений глазных яблок ограничен в крайних отведениях. Нистагм горизонтальный среднеразмашистый».
В биохимическом анализе крови: аланинаминотрансфераза – выше 7 нормы, аспартатаминотрансфераза – выше 4 нормы, амилаза панкреатическая – выше 3 нормы, гипокалиемия, умеренное повышение общего билирубина; в моче умеренное повышение амилазы.
Компьютерная томография органов брюшной полости: «Гепатомегалия, признаки диффузных изменений печени. Локальная жировая дистрофия печени». На ультразвуковом исследовании органов малого таза: «Состояние после медикаментозного прерывания беременности». Далее пациентка консультирована окулистом и неврологом.
Окулист: «Пролиферативная ангиоретинопатия». Невролог: «Данных за острое нарушение мозгового кровообращения нет. Тромбоз вен сетчатки? Рекомендуется компьютерная томография головного мозга в ангиорежиме».
На второй день ухудшается общее состояние: пациентка практически теряет зрение, сознание заторможено, рвота до 5 раз в сутки, выраженная слабость в нижних конечностях, судороги пальцев кистей и стоп. Пациентке назначается витамин В1 – 10 мл на 0,9% NaCl 100 мл в/в капельно, Берлитион, Цитофлавин, витамины В6, В12, Аминоплазмаль.
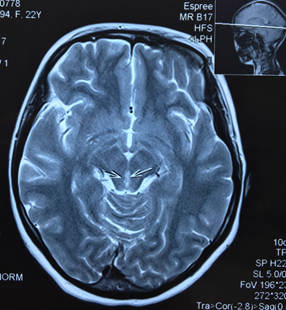
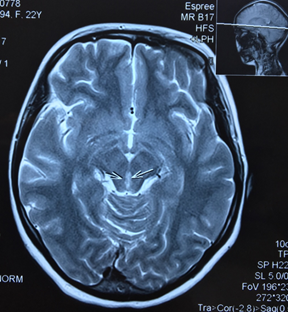
Пациентка направляется на МРТ головного мозга без контрастирования с подозрением на синдром Вернике и образование ГМ (рис.).
МРТ головного мозга без контрастирования пациентки Ч. Поражение вещества мозга по ходу паравентрикулярных отделов варолиева моста, водопровода и медиальных отделов таламуса
Результаты МРТ головного мозга пациентки: «Топография срединных структур мозга не изменена. Обращает внимание поражение вещества мозга по ходу паравентрикулярных отделов варолиева моста, водопровода и медиальных отделов таламуса. В белом веществе лобно-теменных долей с обеих сторон определяются очаги лейкопатии. Мозолистое тело, гипоталамо-гипофизарная область, продолговатый мозг и мозжечок без особенностей. Область мостомозжечковых углов без патологических изменений. Желудочковая система мозга не расширена и не деформирована. Конвекситальные субарахноидальные пространства и базальные цистерны мозга не расширены. Соотношения в краниовертебральном переходе не нарушены. На скрининговой МР-ангиографии Виллизиева круга признаков артериовенозной мальформации и аневризм сосудов головного мозга не выявлены. Заключение: МР-признаки энцефалопатии Вернике. Очаги лейкопатии в белом веществе лобно-теменных долей с обеих сторон, вероятно, как проявление резидуальной энцефалопатии».
На основании обобщения результатов клинико-инструментальных методов диагностики поставлен неврологический диагноз: «Дисметаболическая энцефалопатия, псевдомиопатический синдром (вариант Гайе-Вернике)». На фоне парентерального введения тиамина меньше чем за сутки у пациентки начинает восстанавливаться зрение, улучшается общее состояние. Через несколько дней зрение полностью восстановилось, неврологический статус без патологических изменений.
Заключение. В представленных клинических ситуациях диагноз поставлен на основании клинической картины, характерных глазодвигательных нарушений и неврологической симптоматики, а также результатов компьютерной томографии и магнитно-резонансной томографии головного мозга. Подтверждением диагноза стало быстрое улучшение состояния после назначения тиамина парентерально.
Факторами риска развития энцефалопатии Вернике у первой пациентки являются: периодически возникающие гастроэнтерологические расстройства, многократная рвота и диарея, способствующие недостаточному поступлению тиамина, а также наличие злокачественного образования, раковая интоксикация и длительная астенизация, обусловленная комбинированной химиолучевой терапией. В данном клиническом наблюдении энцефалопатия Вернике проявилась классической триадой: глазодвигательными расстройствами (двусторонний полуптоз, горизонтальный среднеразмашистый нистагм в крайних отведениях, вертикальный нистагм больше при взгляде вверх), атаксией (неустойчивость в позе Ромберга) и психическими нарушениями (дезориентирована во времени и пространстве, сонливость, быстрая истощаемость, утомляемость).
У второй пациентки энцефалопатия Вернике развилась на фоне токсикоза беременных тяжелой степени. Ведущей причиной неалкогольной энцефалопатии Вернике в данном случае является неукротимая рвота, приводящая к недостаточному поступлению тиамина и истощению его запасов в организме. У пациентки в первый день госпитализации наблюдались глазодвигательные нарушения (нистагм, офтальмоплегия) и атаксия. Психические нарушения у пациентки проявились на второй день на фоне прогрессирования глазодвигательных расстройств.
В заключение следует отметить, что врачи любой специальности должны знать о предрасполагающих факторах и симптомах энцефалопатии Вернике.
Тиамин следует назначать беременным с тяжелым токсикозом, пациентам с заболеваниями, проявляющимися неукротимой многократной рвотой, перенесшим тяжелые хирургические вмешательства для профилактики и лечения этого потенциально разрушительного заболевания.
По рекомендациям Европейской федерации неврологических обществ от 2010 г. первым этапом диагностики является выявление факторов риска. Особое внимание следует уделять пациентам, находящимся на парентеральном питании и пациентам, перенесшим бариатрические операции. Вторым этапом является выявление неврологических нарушений. Энцефалопатия Вернике характеризуется большим разнообразием симптомов, поэтому наличие любой неврологической симптоматики, сопряженной с фактором риска развития этой болезни, является основанием для исключения энцефалопатии Вернике с помощью нейровизуализации. Целесообразно внутривенное введение тиамина в дозе 200 мг 3 раза в сутки [8].