Болезнь Стилла у взрослых: симптомы и лечение
Болезнь Стилла: симптомы
Чаще всего болезнь Стилла у взрослых людей проявляется следующими признаками и симптомами:
Тот или иной из вышеперечисленных симптомов не во всех случаях является признаком болезни Стилла. Заболевание нужно, в первую очередь, дифференцировать с мононуклеозом и лимфомой.
Высокая температура, сыпь и болевые ощущения в суставах должны быть поводом для обращения за медицинской помощью с целью определения причины этих расстройств в организме.
Болезнь Стилла: осложнения
Чаще всего осложнения болезни Стилла связаны с хроническим воспалением суставов и органов. К наиболее серьезным осложнениям относят:
Болезнь Стилла: причины возникновения
Несмотря на проведение многочисленных исследований этиология болезни Стилла на сегодняшний день остается до конца неизученной. Ввиду внезапного начала, высокой лихорадки, лимфоаденопатии и лейкоцитоза крови можно предполагать об инфекционной природе заболевания, однако единого возбудителя пока не выявлено. Болезнь Стилла может ассоциироваться с вирусом краснухи, цитомегаловирусом, вирусом Эпштейна-Барра, парагриппа, эшерихиями, микоплазмой.
В развитии болезни Стилла специалисты не исключают и наследственную предрасположенность, несмотря на отсутствие окончательных результатов, подтверждающих связь заболевания с локусами HLA.
В пользу иммунологической теории, согласно которой болезнь Стилла относят к заболеваниям аутоиммунной природы, говорят случаи обнаружения у больных циркулирующих иммунных комплексов, обуславливающих развитие аллергических васкулитов.
Болезнь Стилла: диагностика
Ввиду того, что специфические диагностические признаки заболевания отсутствуют, выявление болезни Стилла представляет достаточно непростую задачу для врача-ревматолога. Основные задачи специалиста, который проводит диагностику при подозрении на болезнь Стилла: наблюдать пациента в течение определенного периода, а также исключить другие заболевания, имеющие аналогичную клиническую картину (в первую очередь, системную красную волчанку, ревматоидный артрит, ревматическую лихорадку)
Клинический анализ крови показывает наличие выраженного лейкоцитоза и ускоренного СОЭ (чаще всего показатели СОЭ превышают показатель в 50 мм/ч).
Биохимическое исследование крови при болезни Стилла позволяет выявить повышение уровня белка, характерных для острой фазы воспаления: сывороточного амилоида А, ферритина, С-реактивного белка. При этом, несмотря на наличие типичных для болезни Стилла клинических признаков, в крови не выявляется антинуклеарный и ревматоидный фактор. Биохимическое исследование функции печени позволяет выявить увеличенную активность её ферментов.
По результатам рентгенологического исследования суставов выявляется наличие выпота в полости сустава, отечности мягких тканей, иногда – остеопороза костей, образующих сустав.
Хроническая форма болезни Стилла проявляется анкилозами в запястьевых суставах. В асептической синовиальной жидкости, полученной в результате проведения пункции суставов, обнаруживаются воспалительные изменения.
В некоторых случаях необходимо проведение биопсии лимфоузлов для исключения их злокачественного метастатического поражения.
При наличии сердечно-легочных проявлений болезни Стилла больным рекомендуется посетить пульмонолога и кардиолога, выполнить рентгенографию легких, ультразвуковое исследование плевральной полости и сердца, электрокардиограмму и другие исследования.
При постановке диагноза специалисты Юсуповской больницы дифференцируют болезнь Стилла с другими заболеваниями, имеющими схожую симптоматику (исключают ревматоидный и псориатический артрит, дерматомиозит, лимфому, туберкулез, саркоидоз, гранулематозный гепатит, инфекционный эндокардит, системные васкулиты и пр.).
Болезнь Стилла у взрослых: лечение, выздоровление
Для лечения пациентов с диагностированной болезнью Стилла врачи клиники терапии Юсуповской больницы назначают прием следующих лекарственных средств:
Пациентам с диагнозом «болезнь Стилла» с тяжелым поражением печени рекомендуется применение гепатопротекторных средств (Гептрал и пр.).
Больным с тяжелыми артритами в полость сустава вводят глюкокортикоиды (Гидрокортизон, Депо-медрол, Дипроспан и пр.) либо ингибиторы протеаз (Трасилол, Контрикал). Для наружного применения используются различные мази и гели на основе нестероидных противовоспалительных средств (Долгит, Фастум гель и пр.), а также физиотерапевтические методы лечения.
Кроме того, пациентам с болезнью Стилла может быть назначен плазмаферез.
Болезнь Стилла у взрослых: прогноз
Предугадать развитие болезни Стилла у взрослых лиц затруднительно, несмотря на проводимую терапию. Исход заболевания может быть различным. Около 30% больным удается полностью избавиться от заболевания в течении 6-9 месяцев, у остальных болезнь Стилла может периодически обостряться или перейти в хроническую форму с развитием тяжелого артрита.
Пятилетняя выживаемость пациентов взрослого возраста составляет от 90 до 95%. Летальный исход может быть связан с вторичными инфекциями, амилоидозом, печеночной недостаточностью, нарушением свертываемости крови, сердечной недостаточностью, туберкулезом легких, респираторным дистресс-синдромом.
Диагностика и лечение болезни Стилла в Москве предлагается в Юсуповской больнице, оснащенной высокотехнологичным оборудованием, благодаря которому обеспечивается максимальная точность результатов исследований. Схема лечения разрабатывается нашими высококвалифицированными специалистами индивидуально для каждого пациента с диагнозом «болезнь Стилла». Фото помещений медицинского назначения и уютных, комфортабельных палат, оборудованных для больных, можно посмотреть на сайте Юсуповской больницы.
Болезнь Стилла взрослых: особенности клинического течения и трудности диагностики
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Болезнь Стилла взрослых – это мультисистемное воспалительное заболевание неизвестной природы, ведущими симптомами которого являются поражение суставов, лихорадка, кожная сыпь и нейтрофильный лейкоцитоз при отсутствии ревматоидного фактора (РФ) и антител к циклическому цитруллинированному пептиду в сыворотке крови и синовиальной жидкости. Помимо описанных проявлений болезни могут развиваться лимфаденопатия, серозиты, поражение органов ретикулоэндотелиальной системы. Стоит отметить, что заболевание не имеет патогномоничных симптомов или специфических изменений при лабораторном и инструментальном обследовании, поэтому болезнь Стилла является диагнозом исключения [1].
Первое упоминание о симптомокомплексе, включающем лихорадку, сыпь и артралгии, появилось в журнале Lancet в 1896 г. [2]. Тогда он был расценен как проявление ревматоидного артрита у взрослого человека. В 1897 г. английский педиатр Джордж Стилл выпустил монографию под названием «Одна из форм поражения суставов у детей», где описал 12 случаев с подобной клинической картиной среди 22 детей с ювенильным ревматоидным артритом. Впоследствии этот симптомокомплекс был назван в честь него «болезнью Стилла» [3]. В дальнейшем подобные случаи, описанные у взрослых, относили к лихорадке неясного генеза. В 1966 г. Эрик Байвотерс впервые использовал термин «болезнь Стилла взрослых» в выступлении на Геберденовских чтениях, отметив, что признаки болезни Стилла у взрослых он считает самостоятельной нозологией, а в 1971 г. Э. Байвотерсом были опубликованы многочисленные наблюдения этого заболевания у взрослых [4].
Болезнь Стилла взрослых – это относительно редкое заболевание. Частота заболеваемости, по различным данным, составляет около 0,16–1,5 случаев на 100 тыс. населения. Мужчины и женщины болеют приблизительно с одинаковой частотой. Болезнь Стилла взрослых поражает лиц любого возраста, однако пик заболеваемости приходится на молодой (15–25 лет) и средний (35–46 лет) возраст [5].
В настоящее время этиология болезни Стилла неизвестна. Существует несколько теорий появления заболевания. Инфекционная теория подразумевает возникновение болезни Стилла как реактивного синдрома в ответ на инфицирование либо бактериальными микроорганизмами (Yersinia enterocolitica, Mycoplasma pneumonia), либо вирусами (вирус краснухи, вирус Эпштейна–Барр, цитомегаловирус, вирус парагриппа). Генетическая теория предполагает связь заболевания с изменениями в структуре главного комплекса гистосовместимости. К сожалению, в настоящее время не получено данных, подтверждающих какую-либо из этих версий.
В основе патогенеза болезни Стилла взрослых лежит преобладание ответа Т-хелперов 1-го типа (Th-1) над ответом Т-хелперов 2-го типа (Th-2). Тh-1 в свою очередь приводят к синтезу провоспалительных цитокинов, в частности фактора некроза опухоли-альфа (ФНО–), который стимулирует выработку интерлейкина-1 (ИЛ-1), интерлейкина-6 (ИЛ-6). ИЛ-1 действует на центры терморегуляции в гипоталамусе, приводя к перестройке терморегуляции и повышению температуры тела. Также ИЛ-1 способствует активации кроветворения, продукции белков острой фазы воспаления в печени и пролиферации эндотелия. Выработка ИЛ-6 усиливается под влиянием ИЛ-1. ИЛ-6 вызывает схожие с ИЛ–1 эффекты. Кроме того, ИЛ-6 приводит к активации остеокластов.
Основу клинической картины болезни Стилла представляет собой триада симптомов в виде ежедневной лихорадки, артралгий или артритов и характерной сыпи Стилла. Также симптомами данного заболевания могут быть боль в горле, лимфаденопатия, спленомегалия, серозиты, абдоминальная боль. Стоит отметить, что при всем многообразии клинических проявлений при болезни Стилла не существует определенной модели появления симптомов [6].
Нами представлен достаточно редкий клинический случай, ярко демонстрирующий широкий дифференциально-диагностический поиск, необходимый при постановке диагноза «болезнь Стилла взрослых».
Клинический случай
Пациентка К., 53 лет, поступила в терапевтическое отделение клиники факультетской терапии им. В.Н. Виноградова в январе 2014 г. с жалобами на ежедневное повышение температуры тела до 40°С, как правило, в вечернее время (температура снижалась после приема нестероидных противовоспалительных препаратов (НПВП), что сопровождалось обильным потоотделением); зудящие высыпания на всей поверхности туловища, рук и ног, на лице с максимумом выраженности в вечернее время на высоте лихорадки, проходящие самостоятельно в утренние часы; боль в плечевых, проксимальных межфаланговых суставах, обоих лучезапястных суставах.
Из анамнеза известно (рис. 1), что пациентка с 17 лет страдала язвенной болезнью двенадцатиперстной кишки с обострениями около 2–3 раз в год. Впервые эпизод лихорадки отмечался в феврале 2012 г., когда пациентка находилась на лечении по поводу обострения язвенной болезни двенадцатиперстной кишки. Во время пребывания в стационаре она отметила внезапное появление боли и припухания в левой половине шеи, повышение температуры тела до 39°С. Консультирована оториноларингологом: состояние было расценено как острый фарингит, шейный лимфаденит. Больной проводилась терапия цефтриаксоном 2 г/сут. На 5-й день антибактериальной терапии припухлость и боль в области шеи исчезли, однако сохранялось ежедневное повышение температуры до 39°С. Для уточнения причины лихорадки больной в амбулаторных условиях были проведены: компьютерная томография (КТ) шеи, ультразвуковое исследование (УЗИ) органов брюшной полости и магнитно-резонансная томография (МРТ) почек; патологии не выявлено. Повышенная температура держалась в течение 3 нед., после чего снизилась самостоятельно.
В феврале 2013 г. у пациентки возник эпизод острой опоясывающей боли в верхней половине живота, которая сопровождалась рвотой, диареей, повышением температуры тела, в связи с чем она была госпитализирована в ЦРБ г. Мытищи (Московская область). Состояние было расценено как обострение хронического панкреатита, проводилась терапия панкреатином, платифиллином с умеренным положительным эффектом. Повторный эпизод боли в животе случился 16 ноября 2013 г., в связи с чем пациентка вновь была госпитализирована в ЦРБ г. Мытищи. 22 ноября 2013 г. во время пребывания в стационаре больная отметила появление ежедневного повышения температуры тела до 40,5°С в вечернее время.
Консультирована оториноларингологом: при осмотре ЛОР-органов выявлен белесоватый налет в области левого грушевидного синуса. Для исключения рака грушевидного синуса проведена биопсия слизистой оболочки гортани: данных, говорящих об онкологическом заболевании, не получено. Пациентке проводилась терапия цефтриаксоном, ципрофлоксацином, амикацином в течение 10 дней без эффекта. При выписке лихорадка сохранялась, в связи с чем пациентка самостоятельно принимала клиндамицин, тилорон, кетоконазол, орнидазол, цетиризин без эффекта. При повышении температуры тела принимала НПВП (ибупрофен, нимесулид) с положительным эффектом. 5 декабря 2013 г. на фоне ежедневного повышения температуры пациентка впервые отметила появление зудящей сыпи на коже туловища, рук, лица. В дальнейшем сыпь распространилась на кожу нижних конечностей, спонтанно появлялась и исчезала бесследно. В то же время впервые отметила появление боли в мелких суставах кистей, лучезапястных суставах. Тогда при амбулаторном обследовании было выявлено повышение СОЭ до 30 мм/ч, С-реактивного белка (СРБ) – до 48 мг/л, РФ – до 16 МЕ/мл, титры антинуклеарных антител (ANA) были отрицательные, ANCA – отр. Пациентка консультирована оториноларингологом, гематологом, инфекционистом: патологии не выявлено.
14 января 2014 г. больная госпитализирована в Факультетскую терапевтическую клинику им. В.Н. Виноградова Первого МГМУ им. И.М. Сеченова.
При поступлении состояние пациентки оценивалось как относительно удовлетворительное. Температура тела 37°С. На коже туловища, верхних и нижних конечностей определялась пятнисто-папуллезная и уртикарная сыпь ярко-розового цвета, без шелушения, умеренно зудящая (рис. 2). Отеков не наблюдалось. Отмечались болезненность при пальпации в межфаланговых суставах III пальца левой кисти, ограничение активных движений в мелких суставах кисти, боль и ограничение активных движений в обоих лучезапястных суставах. Доступные пальпации лимфоузлы не были увеличены. В остальном по органам и системам – без отклонений; гемодинамические показатели оставались стабильными.
В клинике у пациентки отмечалось ежедневное вечернее повышение температуры тела до 38,5–39°С, сопровождавшееся появлением зудящих высыпаний на коже туловища, верхних и нижних конечностей (рис. 2). На фоне применения НПВП к утру температура тела снижалась до нормальных цифр, сыпь на коже бледнела, а в течение дня исчезала.
Дифференциально-диагностический поиск был основан на сочетании синдрома лихорадки неясного генеза с кожными высыпаниями, лимфаденопатией (на основании данных анамнеза), артралгиями. При этом безусловным представлялось проведение онкопоиска и исключение инфекционной природы заболевания.
Результаты рутинных лабораторных тестов не внесли ясности в диагноз. Обращали на себя внимание лишь увеличение СОЭ до 25 мм/ч, СРБ до 3,12 мг/дл (N до 0,8), некоторое повышение уровня АЛТ и АСТ до 49 и 72 ед/л соответственно. На высоте лихорадки пациентке проводился трехкратный посев крови, роста флоры не получено. Больная была консультирована инфекционистом, выполнены лабораторные исследования для исключения вирусных и паразитарных инфекций как причины лихорадки.
Пациентке было проведено развернутое инструментальное обследование: ЭхоКГ, КТ органов грудной клетки и брюшной полости, эзофагогастродуоденоскопия, колоноскопия, УЗИ органов малого таза, щитовидной железы, рентгенологическое исследование придаточных пазух носа, пациентка консультирована ЛОР-врачом – патологии не выявлено. Таким образом, данных, свидетельствующих об онкологическом заболевании или инфекционном процессе, не получено.
Поражение кожных покровов предполагало возможность наличия диффузного заболевания соединительной ткани (ДЗСТ), в частности, нельзя было исключить васкулит и системную красную волчанку. Однако лабораторные маркеры системных заболеваний у данной пациентки отсутствовали (ANA, AMA, pANCA, cANCA, Ro, La, ASMA, anti-RNP/Sm, anti-Scl-70, anti-Jo-1 – отрицательно).
Пациентка была консультирована гематологом: признаков лимфопролиферативного заболевания не обнаружено. Больная была тщательно обследована фтизиатрами, проведены диаскинтест и реакция Манту, получены отрицательные результаты.
Нельзя было не принимать во внимание жалобы пациентки на периодически возникающую боль в области шеи, увеличение шейных лимфатических узлов в анамнезе, в связи с чем были последовательно осуществлены УЗИ и МРТ мягких тканей шеи: выявлена МР-картина лимфаденопатии шейных лимфатических узлов, дополнительных образований в мягких тканях шеи и ротоглотки не выявлено.
Таким образом, у пациентки исключены очаговая и генерализованная инфекция, не подтверждены неоплазия и гемобластоз, отсутствовали характерные диагностические критерии и необходимые лабораторные маркеры ДЗСТ. Однако наличие у больной лабораторных маркеров неспецифического воспаления, лихорадки в сочетании с сыпью, артралгиями и лимфаденопатией не позволяло полностью исключить наличие ревматологической патологии, в частности болезни Стилла взрослых. В качестве дополнительного лабораторного маркера для диагностики этого заболевания нами был исследован уровень ферритина сыворотки крови. Было отмечено почти трехкратное повышение данного показателя – 334 мкг/л (N до 120 мкг/л), что могло, при исключении других причин гиперферритинемии, также явиться подтверждением диагноза «болезнь Стилла взрослых». Таким образом, у пациентки имелись 6 диагностических критериев заболевания: большие – лихорадка более 39°С, артралгии более 2 нед., сыпь Стилла; малые – лимфаденопатия, боли в горле, отрицательные РФ и ANA. Диагноз болезни Стилла взрослых является достоверным при наличии более 5 критериев, включая 2 больших (табл. 1).
Пациентка была консультирована ревматологом клиники внутренних и профессиональных заболеваний им. Е.М. Тареева к.м.н. С.В. Гуляевым. Наиболее вероятным диагнозом представлялась болезнь Стилла взрослых, подтверждением чему могло служить необходимое сочетание диагностических критериев. Было принято решение о проведении терапии глюкокортикостероидами: метилпреднизолон 4 мг – 4 таблетки утром и 3 таблетки днем. В связи с наличием у пациентки в анамнезе язвенной болезни двенадцатиперстной кишки дополнительно назначен омепразол 20 мг/сут. На фоне терапии метилпреднизолоном состояние больной значительно улучшилось: температура тела нормализовалась, сыпь исчезла, боли в суставах уменьшились. Пациентке планировалось начать терапию метотрексатом, от которой она отказалась. В течение года наблюдения удалось уменьшить дозу метилпреднизолона до 4 мг/сут, лихорадка и кожные высыпания не рецидивировали. Вместе с тем, попытка отмены метилпреднизолона привела к возобновлению болей в суставах кисти, в обоих лучезапястных суставах.
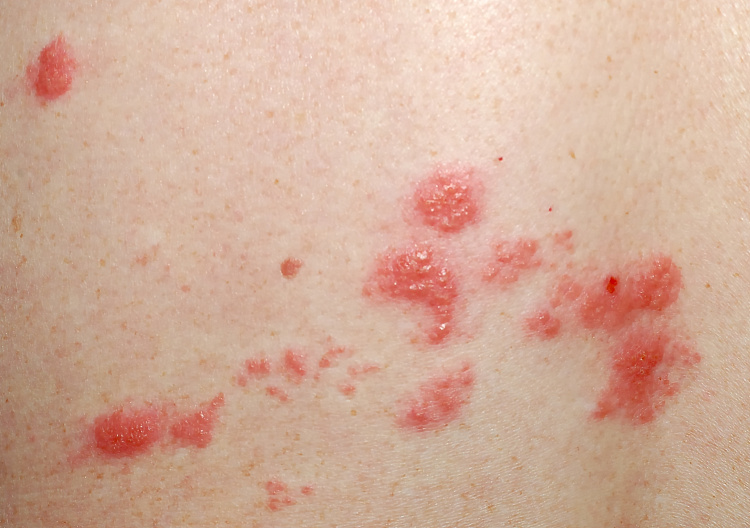
Таким образом, болезнь Стилла представляет собой редкое системное заболевание, не имеющее достаточного количества патогномоничных признаков. Однако имеющиеся клинические симптомы, встречающиеся при большом количестве заболеваний, – лихорадка, артралгии и кожные высыпания, обладают определенными особенностями, позволяющими предположить, а впоследствии и подтвердить диагноз «болезнь Стилла взрослых». Лихорадка при болезни Стилла взрослых достигает фебрильных цифр, появляется внезапно и исчезает также внезапно, иногда без приема жаропонижающих средств. Лихорадка возникает ежедневно в вечернее время, иногда наблюдаются двойные пики повышения температуры тела (днем и вечером) [7]. Зачастую повышение температуры тела, как и в приведенном клиническом случае, сопровождается появлением характерной для заболевания сыпи. Сыпь появляется и исчезает так же внезапно и самостоятельно, как и лихорадка. Сыпь, как правило, пятнисто-папуллезная, характерного «лососевого» (salmon-colored) цвета. Для сыпи Стилла характерен феномен Кебнера: сыпь быстро появляется вдоль расчесов, в местах тесного соприкосновения с одеждой. Типичная локализация сыпи – кожа конечностей, туловища, шея.
Артралгии и артриты обнаруживаются у большинства пациентов с болезнью Стилла взрослых. Чаще всего поражаются мелкие суставы кистей, лучезапястные суставы. Характерным для болезни Стилла взрослых, хотя и не вполне изученным, феноменом является развитие анкилоза лучезапястных суставов. Также у некоторых пациентов встречаются анкилозы в области стоп и шейного отдела позвоночника [8].
Общие симптомы могут в части случаев выступать на первый план и значительно беспокоить больных. Более чем у 70% пациентов процесс дебютирует с воспаления в горле, напоминающего ангину. Лимфаденопатия, гепатомегалия и спленомегалия – очень частые симптомы на ранних стадиях заболевания, отражающие инфильтрацию тканей клетками, участвующими в воспалении, а также повышение иммунной активности самой ретикулоэндотелиальной системы. Часто данные симптомы сопровождаются болями в животе, причина которых также не ясна в полной мере. Лимфаденопатия выявляется у 65% больных. Несмотря на частое присутствие, она редко доминирует в клинической картине [9].
Болезнь Стилла причины, симптомы, методы лечения и профилактики
Болезнь Стилла или ювенильный ревматоидный артрит — системное заболевание с воспалительным поражением суставов. Патологию диагностируют только у детей и подростков в возрасте до 16 лет, взрослым такой диагноз не ставят. О болезни Стилла говорят, когда у пациента дольше полутора месяцев протекают артриты и не удается выявить другие суставные патологии. Ювенильный артрит развивается по неустановленным причинам и дает о себе знать суставным синдромом на фоне лихорадки и высыпаний на коже. Чтобы подтвердить диагноз и пройти соответствующее лечение, нужно обратиться к ревматологу или ортопеду.
Симптомы болезни Стилла
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 16 Декабря 2021 года
Содержание статьи
Причины
Врачи не могут достоверно установить причины развития болезни Стилла. Из-за внезапного начала обострения с высокой температурой и лейкоцитозом возникло предположение об инфекционной природе заболевания. Подтвердить эту гипотезу не удается, так как единый возбудитель пока не установлен: у некоторых больных выявляют вирус краснухи, у других — цитомегаловирус. Реже обнаруживают других возбудителей — микоплазму, вирусы парагриппа и Эпштейна-Барра.
Некоторые врачи предполагают, что заболевание передается по наследству. Также существует теория о иммунологическом происхождении заболевания, согласно которой болезнь Стилла относится к аутоиммунным. Подтвердить предположение удается только в тех случаях, когда у пациентов выявляют ЦИК, которые провоцируют развитие аллергического васкулита.
Разновидности
В зависимости от характера течения и сопутствующих поражений внутренних органов, выделяют следующие формы болезни Стилла:
Системный ревматоидный артрит
Протекает в виде артрита и сопровождается симптомами поражения внутренних органов — высокой температурой в утреннее время, сыпью на лице, бедрах и в области суставов без зуда. При тяжёлом течении приводит к скоплению серозной жидкости в лёгких, сердце и других внутренних органах и, как следствие, развитию их недостаточности.
Олигоартрит
Разделяется на персистирующий, при котором за весь период развития патологии происходит поражение не более четырех суставов, и прогрессирующий. Поражает детей в возрасте от 1 года. Чем раньше появляются первые признаки заболевания, тем тяжёлее оказываются последствия. При раннем развитии болезнь провоцирует задержку роста, катаракту и слепоту, разную длину конечностей и инвалидность.
Полиартрит
Сопровождается поражением многочисленных крупных и мелких суставов по всему телу. Протекает в двух формах:
Методы диагностики
Из-за отсутствия специфических диагностических признаков выявить болезнь Стилла затруднительно. Врачу-ревматологу нужно длительное время наблюдать за пациентом, чтобы исключить другие заболевания со схожей симптоматикой. Основную диагностику с клиническими и биохимическими анализами крови, инструментальными обследованиями проводит ревматолог, который при необходимости привлекает кардиолога, пульмонолога, онколога и других профильных специалистов.
Чтобы подтвердить диагноз болезнь Стилла, в клинике ЦМРТ проводят комплексную диагностику со следующими обследованиями:
Болезнь стилла у взрослых что это такое
Цель исследования. Представить новые данные по этиологии синдрома Стилла у взрослых и новый взгляд на проблему данного заболевания.
Материал и методы. В течение 20 лет наблюдали 106 пациентов с синдромом Стилла у взрослых. Для диагностики синдрома использовали критерии M. Yamaguchi (1992). Среди всесторонне обследованных по единой программе 55 пациентов было 25 мужчин и 30 женщин. Средний возраст пациентов составил 32 [16; 57] года. В возрасте до 40 лет наблюдали 39 (71%) пациентов. Все пациенты прошли обследование на наличие инфекции (антитела к иерсиниям, антистрептолизин О, антитела к C. trachomatis — IgA, G, M методом иммуноферментного анализа, использовали также полимеразную цепную реакцию (ПЦР) и/или культуру клеток McCoy для диагностики вирусов герпеса, трихомонадной и хламидийной инфекций.
Результаты. Многолетний поиск этиологического фактора у пациентов с синдромом Стилла у взрослых привел к убеждению, что причиной заболевания является инфекция C. trachomatis. Методом ПЦР и/или культуры клеток McCoy C. trachomatis обнаружена у всех SS (100%) пациентов с синдромом Стилла у взрослых. У всех SS пациентов был получен клинический эффект на фоне применения адекватной антибиотикотерапии. Хламидийную инфекцию находили в уретре/цервикальном канале и/или полости рта. Ни у одного из 55 пациентов антитела к C. trachomatis в крови либо не обнаруживали вовсе, либо их титры не были диагностически значимыми, хотя у них выявлялась инфекция методом ПЦР и имелась соответствующая клиническая картина заболевания. У ряда пациентов хламидийную инфекцию обнаруживали лишь в полости рта.
Приведены 2 клинических случая успешной диагностики и лечения синдрома Стилла у взрослых, закончившихся выздоровлением.
Заключение. Этиологическим фактором синдрома Стилла у взрослых является инфекция С. trachomatis. У части пациентов наблюдалось сочетание хламидийной инфекции с герпетической и трихомонадной. Все пациенты с подозрением на синдром Стилла у взрослых должны быть обследованы на наличие хламидийной инфекции в организме. Малоинформативным методом диагностики в подобных ситуациях является метод иммуноферментного анализа с определением антител.
С учетом новых данных относительно развития заболевания принципы лечения синдрома Стилла у взрослых должны быть кардинально пересмотрены.
В свое время в одной из лекций великий российский терапевт М. Я. Мудров произнес знаменитую фразу: «Я намерен сообщить Вам новую истину, которой многие не поверят, и которую, может быть, не все из Вас постигнут… Врачевание не состоит в лечении болезни… Врачевание состоит в лечении самого больного». Не обсуждая проблему, из-за которой были сказаны эти слова, слегка перефразируя их, сегодня мы готовы сказать от себя: «В настоящей статье я намерен сообщить Вам новую истину, которой многие не поверят, но которую, убедившись, придется принять».
Более 20 лет назад мой учитель профессор Г. П. Матвейков поручил подготовить статью о синдроме Стилла у взрослых для журнала «Терапевтический архив» [1]. Статья была опубликована, однако с тех пор интерес к изучению данной патологии не угасал. Сегодня после прочитывания клинического примера из той статьи, где был показан весьма долгий и трудный путь к диагнозу, видно, как быстро и эффективно можно было бы решить ту проблему сейчас. Однако для этого потребовалось много лет клинических наблюдений.
Итак, синдром Стилла у взрослых в настоящее время рассматривается как системное воспалительное заболевание, проявляющееся высокой лихорадкой, непостоянной (транзиторной) макулопапулезной сыпью, миалгиями, полиартралгией, серонегативным артритом, увеличением печени и селезенки, лейкоцитозом и увеличением содержания ферритина в сыворотке крови [2]. Основные отличительные особенности данного заболевания связаны с высокими пиками лихорадки у всех пациентов, непостоянными макулопапулезными высыпаниями на коже, артралгиями или артритом, нейтрофильным лейкоцитозом в крови, отрицательным ревматоидным фактором, отсутствием антинуклеарных антител и гиперферментемией.
Синдром Стилла у взрослых относится к редким заболеваниям. Он встречается у молодых людей с частотой порядка 0,15 на 100 000 населения. Женщины болеют несколько чаще (60:40). Хотя синдром Стилла встречается сравнительно редко, однако каждый его случай является диагностической загадкой и терапевтической проблемой, чем и обусловлена его актуальность.
Патогенез заболевания не ясен до сегодняшнего дня. Предполагают генетический компонент в развитии болезни, а в связи с характерной клинико-лабораторной картиной постоянно ищут пусковой инфекционный механизм.
Данные по диагностике и лечению синдрома Стилла у взрослых в медицинской литературе ограничены и состоят главным образом из описаний отдельных случаев или небольших групп пациентов при проведении ретроспективных исследований. Диагноз является клиническим и требует исключения инфекционных, опухолевых и других аутоиммунных заболеваний. Лабораторные данные неспецифичны и отражают выраженную воспалительную и усиленную иммунологическую активность. Лечение заключается в применении нестероидных противовоспалительных средств, кортикостероидов, иммуносупрессивных препаратов (метотрексат, лефлуномид, азатиоприн, циклоспорин А, циклофосфамид), инфузий внутривенного иммуноглобулина. С недавних пор используются и биологические агенты (блокаторы фактора некроза опухоли, рецепторов к интерлейкину-6). Последний большой обзор литературы по синдрому Стилла был опубликован в 2006 г. [3]. В последующие годы принципиально новых подходов к диагностике и лечению этого заболевания не появилось.
Цель настоящей статьи — представить собственные данные и новый взгляд на проблему синдрома Стилла у взрослых, что может существенно изменить лечебные подходы и прогноз при данной патологии.
Материал и методы
За прошедшие 20 лет мы наблюдали 106 пациентов с синдромом Стилла у взрослых. Существует несколько диагностических критериев синдрома Стилла. Наиболее известными и часто используемыми из них являются диагностические критерии М. Yamaguchi и соавт. (табл. 1) [4].
Для диагностики синдрома Стилла мы использовали указанные критерии.
Всем пациентам проводили комплексное клинико- лабораторное обследование (общий анализ крови и мочи, биохимический и иммунологический анализ крови, обследование на возможные переносимые инфекции, инструментальное обследование, проводили консультации смежных специалистов). Постоянно пытались найти причину заболевания, хотя первые 10 лет наблюдения за пациентами все попытки были безуспешными.
Спустя 10 лет мы нашли, как нам представляется, причину возникновения синдрома Стилла у взрослых. С тех пор наблюдали 55 пациентов с этим заболеванием. Все 55 пациентов были обследованы по одинаковой схеме. В настоящей статье представлены результаты этих обследований.
Ключевые слова: диагностика, инфекция С. trachomatis, синдром Стилла у взрослых
Автор(ы): Сорока Н. Ф.
Медучреждение: Белорусский государственный медицинский университет