Болезнь рембрандта что это
Синонимы синдрома Брандта. S. Danbolt—Closs. S. Danbolt. Энтеропатический акродерматит.
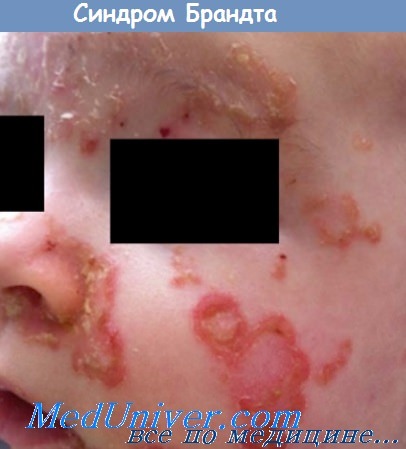
Определение синдрома Брандта. Редко наблюдаемый хронический дерматоз у маленьких детей. Своеобразная форма acrodermatitis continua Hallopeau (S. Hallopeau) с нарушением обмена веществ и пищеварительных функций.
Авторы. Brandt Thore Edvard — современный шведский дерматолог, Мальме. Danbolt Niels Christian Gauslaa — современный норвежский дерматолог, Осло. Closs Karl — современный норвежский врач. Впервые синдром описал Brandt в 1936 г. Термин энтеропатический акродерматит предположили в 1942 г. Danbolt и Closs.
Симптоматология синдрома Брандта:
1. Заболевание развивается в грудном или раннем детском возрасте, часто после прекращения грудного вскармливания (в настоящее время известно описание синдрома у 18-летнего больного).
2. Высыпания на коже локализуются в области естественных отверстий (рот, нос, глаза, уши, заднепроходное отверстие, вульва), а также в проксимальных отделах конечностей. Морфологически они характеризуются симметричными дугообразными эрозиями, покрытыми струпом или чешуйками, резко отграниченными, размером от булавочной головки до рублевой монеты, частично сливающимися друг с другом. Инволюция их происходит беа рубца, с гиперпигментацией.
3. Воспалительная инфильтрация в области век, носа, губ, заднепроходного отверстия, вульвы с развитием трещин. В тяжелых случаях высыпания имеют тенденцию к распространению (очаги на спине и конечностях).
4. Выпадение волос на волосистой коже головы, а также век и ресниц.
5. Дистрофия и отделение ногтей.
6. Рецидивирующий понос. Отсутствие стеатореи (дифференциально-диагностический признак). Причина этих проявлений — эрозивный и язвенный колит и сигмоидит, а также поражение восходящей кишки.
7. Периодические рецидивы симптомов.
8. Тяжелое физическое и психическое недоразвитие.
9. Прогноз для лечения неблагоприятный.
Этиология и патогенез синдрома Брандта. Наблюдались семейные случаи заболевания. По-видимому, кишечные расстройства (характер которых еще не известен) являются причиной кожных высыпаний. Возможно, речь идет о наследственном нарушении обмена веществ (?). Возможна также связь с синдромом буллезного эпи-дермолиза и с S. Bloch—Sulzberger (?).
Дифференциальный диагноз синдрома Брандта. S. Stevens—Johnson (см.). Герпетиформное импетиго. Пустулезный чешуйчатый лишай. S. Feer. Скрофулез. S. Heubner—Herter (см.). Многоформная экссудативная эритема. Наследственный буллезный эпидермолиз (синдром буллезного эпидермолиза). Контагиозное импетиго. Постдиспепсическая или алиментарная дистрофия. S. Andersen (см.). S. Baader (см.). S. Hallopeau (см.). Генерализованный монилиаз.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Модель Рембрандта болела раком груди? (ФОТО)
Рембрандт ван Рейн, великий фламандский художник, на своем полотне «Вирсавия», написанном в 1654 году, по мнению австралийских хирургов, невольно изобразил признаки заболевания раком груди у модели.
Австралийские хирурги решили, что голубоватая отметка на груди библейской красавицы и некоторая припухлость являются признаками онкологического заболевания. Громкая статья, которая была написана по результатам исследования, всколыхнула научный мир, и долгое время картина «Вирсавия» считалась символом рака молочной железы. Поскольку предполагаемая модель Хендрикье Стоффельс, возлюбленная художника, давно скончалась, проверить правильность предположения не представлялось возможным.
Однако сотрудникам Твентского университета из Нидерландов, кажется, удалось реабилитировать здоровье Вирсавии. Они изучают свойства человеческих тканей отражать свет, и результаты последних исследований заставили их усомниться в теории австралийских врачей. Исследователи смоделировали попадание фотонов с различной длиной волны на больную грудь, и проверили, как поглощались фотоны и что увидел в результате наблюдатель. Компьютерная модель показала, что голубой цвет на поверхности человек увидит, только если опухоль будет располагаться в 1−3 мм под кожей, а это невозможно по физиологическим причинам. Опухоль располагается гораздо глубже.
Новые исследования помогают не только диагностировать болезни древних женщин на картинах – университет разрабатывает технологию световой диагностики болезней.
Станьте членом КЛАНА и каждый вторник вы будете получать свежий номер «Аргументы Недели», со скидкой более чем 70%, вместе с эксклюзивными материалами, не вошедшими в полосы газеты. Получите премиум доступ к библиотеке интереснейших и популярных книг, а также архиву более чем 700 вышедших номеров БЕСПЛАТНО. В дополнение у вас появится возможность целый год пользоваться бесплатными юридическими консультациями наших экспертов.
Болезнь Виллебранда ( Ангиогемофилия )
Болезнь Виллебранда – врожденная патология гемостаза, проявляющаяся количественным и качественным дефицитом плазменного фактора Виллебранда и повышенной кровоточивостью. Болезнь Виллебранда характеризуется спонтанным образованием подкожных петехий, экхимозов; рецидивирующими кровотечениями из носа, ЖКТ, полости матки; избыточной потерей крови после травм и операций, гемартрозами. Диагноз устанавливается по данным семейного анамнеза, клинической картины и лабораторного скрининга системы гемостаза. При болезни Виллебранда применяется трансфузия антигемофильной плазмы, местные и общие гемостатические средства, антифибринолитики.
МКБ-10
Общие сведения
Болезнь Виллебранда (ангиогемофилия) – разновидность наследственного геморрагического диатеза, обусловленная недостатком или сниженной активностью плазменного компонента VIII-го фактора свертывания крови – фактора Виллебранда (VWF). Болезнь Виллебранда является распространенной патологией свертываемости крови, встречающейся с частотой 1-2 случая на 10 000 чел., а среди наследственных геморрагических диатезов стоит на 3-м месте после тромбоцитопатий и гемофилии А. Болезнь Виллебранда в равной мере диагностируется у лиц обоего пола, но в связи с более тяжелым течением чаще выявляется у женщин. Заболевание может сочетаться с соединительнотканной дисплазией, слабостью связок и гипермобильностью суставов, повышенной растяжимостью кожи, пролапсом клапанов сердца (синдромом Элерса-Данлоса).
Причины
Приобретенные формы болезни Виллебранда могут возникать как осложнение после множественных гемотрансфузий, на фоне системных (СКВ, ревматоидного артрита), сердечных (стеноз аортального клапана), онкологических (нефробластомы, опухоли Вильмса, макроглобулинемии) заболеваний. Эти формы болезни Виллебранда связаны с образованием аутоантител к VWF, избирательной абсорбцией олигомеров опухолевыми клетками или дефектами мембран тромбоцитов.
Патогенез
Фактор Виллебранда участвует в сосудисто-тромбоцитарном (первичном) и в коагуляционном (вторичном) гемостазе. VWF является субъединицей антигемофильного глобулина (VIII фактора свертывания крови), обеспечивая его стабильность и защиту от преждевременной инактивации. Благодаря наличию специфических рецепторов, фактор Виллебранда опосредует прочную адгезию кровяных пластинок (тромбоцитов) к субэндотелиальным структурам и агрегацию между собой в местах повреждения кровеносных сосудов.
Уровень VWF в плазме крови в норме составляет 10 мг/л, временно повышается при физической активности, беременности, стрессе, воспалительно-инфекционных процессах, приеме эстрогенов; конституционально снижен у лиц с I группой крови. Активность фактора Виллебранда зависит от его молекулярной массы, наибольший тромбогенный потенциал отмечается у самых крупных мультимеров.
Классификация
Симптомы болезни Виллебранда
При III типе и тяжелых случаях I и II типов болезни Виллебранда клиническая картина может напоминать симптомы гемофилии. Появляются частые подкожные геморрагии, болезненные гематомы мягких тканей, кровотечения из мест инъекций. Происходят кровоизлияния в крупные суставы (гемартрозы), длительно некупируемые кровотечения при операциях, травмах, обильные кровотечения из носа, десен, ЖКТ и мочевых путей. Типично формирование грубых посттравматических рубцов.
При тяжелом течении болезни Виллебранда геморрагический синдром манифестирует уже в первые месяцы жизни ребенка. Гемосиндром при болезни Виллебранда протекает с чередованием обострения и почти полного (или полного) исчезновения проявлений, но при яркой выраженности может приводить к тяжелой постгеморрагической анемии.
Диагностика
В распознавании болезни Виллебранда важную роль играет семейный анамнез, клиническая картина и данные лабораторного скрининга сосудисто-тромбоцитарного и плазменного гемостаза. Назначается общий и биохимический анализ крови, коагулограмма с определением уровня тромбоцитов и фибриногена, времени свертывания; ПТИ и АЧТВ, проводятся проба щипка и проба жгута. Из общих обследований рекомендовано определение группы крови, исследование общего анализа мочи, анализа кала на скрытую кровь, УЗИ брюшной полости.
Для подтверждения факта болезни Виллебранда определяют уровень VWF в сыворотке крови и его активность, ристоцетин-кофакторную активность с использованием методов иммуноэлектрофореза и ИФА. При болезни Виллебранда II типа, при нормальном уровне VWF и VIII факторов, информативно исследование фактора активации тромбоцитов (PAF), активности VIII фактора свертывания, агрегации тромбоцитов. Для пациентов с болезнью Виллебранда характерно сочетание сниженного уровня и активности VWF в сыворотке крови, удлинения времени кровотечения и АЧТВ, нарушения адгезивной и агрегационной функции тромбоцитов.
Болезнь Виллебранда требует проведения дифференциальной диагностики с гемофилией, наследственными тромбоцитопатиями. Кроме консультации гематолога и генетика, дополнительно проводятся осмотры отоларинголога, стоматолога, гинеколога, гастроэнтеролога.
Лечение болезни Виллебранда
Прогноз и профилактика
Рак груди в живописи и скульптуре, часть I
Рак молочной железы — самое распространённое онкологическое заболевание у женщин. Заболеваемость неуклонно растёт, и ежегодно в мире выявляют не менее 1 млн. вновь заболевших. В США на протяжении жизни раком молочной железы заболевает каждая восьмая женщина. В странах Евросоюза заболеваемость составляет 95–105, а смертность 30–40 случаев на 100 тыс. женщин в год. В общей структуре заболеваемости женского населения новообразования молочных желёз составляют 30%. Это также второе по частоте после рака лёгких онкологическое заболевание в популяции в целом (считая и мужское население).
Традиционные факторы риска рака молочной железы представлены ниже:
Факторы риска
В обществе сложилось мнение, что опухоли в целом и рак молочной железы в частности — проблема исключительно городского населения последних 200 лет. Однако свидетельства прошлого не оставляют сомнений в том, что данное заболевание настигало женщин еще в древности.
Самое раннее из известных нам описаний рака молочной железы (хотя сам термин «рак» ещё не был известен и не использовался) было найдено в Египте и датируется примерно 1600 годом до нашей эры. Так называемый «Папирус Эдвина Смита» описывает 8 случаев опухолей или изъязвлений молочной железы, которые были подвергнуты лечению прижиганием огнём. Текст гласит: «От этой болезни нет лечения; она всегда приводит к смерти».
Еще за 450 лет до нашей эры великий Гиппократ в своем трактате под названием «О карцинозе» писал: «у женщины из Абдеры развилась карцинома груди, и через сосок выделялась серозно-кровянистая жидкость; когда выделения прекратились, она умерла».
Если внимательно всматриваться в картины прошлого, то можно увидеть признаки многих болезней. В рамках данного экскурса в историю мы постараемся остановиться на самых известных произведениях живописи и скульптуры.
Рембрандт Харменс ван Рейн (1606–1669). Полуобнаженная у печки
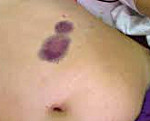
В 1970 г. итальянским хирургом Т. Греко внимание медицинских кругов было привлечено к обнаруженному в ходе выставки в Базеле рисунку Рембрандта «полуобнаженная у печки». Если присмотреться к левой груди, то можно без труда увидеть ее деформацию. Онкологи разных стран согласны с диагнозом, поставленным Греко, — у изображенной на рисунке женщины — злокачественная опухоль левой молочной железы, скиррозная форма рака.
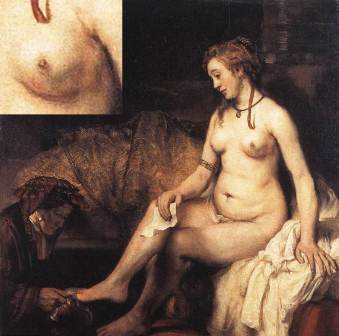
Рембрандт Харменс ван Рейн. «Вирсавия», 1654
Рембрандт Харменс ван Рейн. «Даная», 1636
Картину «Даная» Рембрандт начинает писать в 1636 году, через 2 года после своей женитьбы на Саскии ван Эйленбюрх. Лучше всего об этом написал В. Пикуль в романе «Под золотым дождем»: «Саския вошла в его дом в 1633 году, когда имя Рембрандта в Голландии уже обрело весомую известность. Он был вполне обеспечен заказами, потому тысячи флоринов, принесенных Саскией в приданое, не обогатили его, а лишь закрепили его положение в чванном обществе бюргеров. Добившись любви патрицианки, художник окружал ее небывалой роскошью. Рембрандт любил Саскию очень сильно, он украшал ее земные прелести жемчугами и бриллиантами. Рисовал и писал с нее множество портретов, в каждом из них стараясь выявить все лучшее, что характерно для женщины, счастливой в упоении счастливого брака. Да, он ее очень любил. [. ] Казалось, и конца не будет семейному счастью, но все дети умирали в младенчестве. Саския несла в своем теле неизлечимую болезнь, и в 1642 году она родила Рембрандту последнего сына — Титуса. Титус выжил, но его мать умерла».
Испанский врач Ж. Грау с коллегами в 2001 году предположили, что причиной смерти голландской красавицы стал рак. Об этом косвенно свидетельствуют изменения левой молочной железы и подмышечной области. Косвенным подтверждением тому служат данные рентгеноскопии, указывающие на то, что Рембрандт неоднократно перерисовывал эту область.
Картина оставалась с художником вплоть до распродажи его имущества в 1656 году. Долгое время оставалось загадкой, почему сходство с Саскией не так очевидно, как на других картинах художника 1630-х годов, а использованный им стиль местами более походит на творения более позднего периода его творчества.
Рентгеноскопия показала, что на первоначальном изображении присутствовал золотой дождь, льющийся на Данаю, а взгляд её был направлен вверх, а не в сторону. У ангела в изголовье кровати было смеющееся лицо, а правая рука женщины была повёрнута ладонью вверх.
Невролог «СМ-Клиника» рассказала о течении хореи Гентингтона у взрослых
В знаменитом сериале «Доктор Хаус» от хореи Гентингтона страдала героиня Оливии Уайлд. Благодаря фильму об этой болезни узнало больше людей. Но можно ли было вылечить героиню или перспективы у нее не радужные? Обсудим подробнее эту болезнь.
АЛЕНА ПАРЕЦКАЯ
Врач-патофизиолог,
иммунолог, член
Санкт-Петербургского
общества патофизиологов
ВАЛЕНТИНА КУЗЬМИНА
К.м.н., врач-невролог «СМ-Клиника»
Хорея Гентингтона – это серьезное заболевание, которое поражает молодых людей в возрасте от 20 до 40 лет, встречается с частотой один случай на 10 тысяч населения, приводит к тяжелым последствиям.
Что нужно знать о хорее Гентингтона
Что такое хорея Гентингтона
Причины хореи Гентингтона у взрослых
Это патология, которая наследуется от родителей, если они передают ребенку дефектные гены, причем, сами они не болеют.
Из-за дефекта в генах нервная система становится очень хрупкой, ранимой, ее клетки достигая определенного возраста, начинают отмирать и не восстанавливаются. Особенно страдает экстрапирамидная система, которая отвечает за наши произвольные и непроизвольные движения, помогает нам держать позу, координировать свои действия, регулировать тонус мышц.
Признаки хореи Гентингтона у взрослых
Позднее развивается дисфагия (нарушение глотания пищи и воды), что является причиной аспирации (поперхивание и попадание пищи в бронхи), ведущей к удушью и пневмонии. Также появляется недержание мочи.
Способность гена проявлять себя близка к 100% – к 70 годам болезнь проявляется практически у всех его носителей. Такие пациенты получают инвалидность.
Лечение хореи Гентингтона у взрослых
Диагностика
Основа диагностики хореи – это выявление на МРТ или КТ атрофических явлений в области определенных зон нервной системы (хвостатых ядер). Постепенно эти изменения становятся все сильнее.
Подтвердить диагноз можно также при молекулярно-генетических тестах. При помощи ПЦР определяют дефекты в особом гене HD.
Современные методы лечения
– Лечение болезни Гентингтона, – объясняет врач-невролог Валентина Кузьмина, – исключительно симптоматическое. Для уменьшения гиперкинеза используют нейролептики, миоспазмолитики как в таблетках, так и инъекционные. Для уменьшения акинетико-ригидной формы проявления болезни используют антипаркинсонические средства.
При депрессии, соответственно, назначают трициклические антидепрессанты, селективные ингибиторы обратного захвата серотонина. При вспышках агрессии – нейролептики. Реабилитация поможет расширить функциональные способности больных.
Улучшить функциональные возможности и социальную адаптацию таких пациентов – это приоритетная задача врача.
Профилактика хореи Гентингтона у взрослого в домашних условиях
– В настоящее время, – говорит врач-невролог Валентина Кузьмина, – применима реабилитация с использованием комплексной программы лечебных мероприятий с обучением родственников командой специалистов: врачом ЛФК, врачом физиотерапевтом, логопедом, клиническим психологом и врачом-неврологом.
Так как хорея Гентингтона – это наследственное заболевания, в качестве профилактики можно предложить проведение пренатальной диагностики или доимплантационного генетического тестирования эмбрионов (ПГТ-М), то есть, медико-генетическое консультирование семьи.
Популярные вопросы и ответы
Мы обсудили возможные последствия хореи, ее осложнения и возможного самолечения с врачом-неврологом Валентиной Кузьминой.
Какие могут последствия у хореи Гентингтона?
Существуют ли лекарства от хореи Гентингтона?
При хорее, независимо от ее происхождения, препаратами выбора являются нейролептики. Применяются также симпатолитики. Препараты подбираются индивидуально.
Кроме того, важно ведение таких пациентов на протяжении всей жизни командой врачей. Пациенты погибают не от самой болезни, а от ее осложнений.
Можно ли вылечить хорею Гентингтона народными средствами?