Опухоль Клацкина
Опухоль Клацкина — это редкое онкологическое новообразование в печени, возникающее из эпителиальных клеток ее желчных протоков. Патология встречается крайне редко, а в результате отсутствия явных симптомов обнаружить ее на начальной стадии практически невозможно. Опухоль чаще диагностируют уже на позднем этапе, когда холангиоцеллюлярный рак печени вызывает повреждение органов брюшной полости и печеночную недостаточность.
Волнянкина Татьяна Владимировна
Ведущий пластический хирург высшей квалификации, член ОПРЭХ, ОСЭМ
Самарцев Виктор Иванович
Ведущий пластический хирург, врач высшей квалификации, член ОПРЭХ
Варванович Маргарита Сергеевна
Челюстно-лицевой хирург, пластический хирург
Широкопояс Александр Сергеевич
Врач-эндоскопист первой категории, гастроэнтеролог, колопроктолог, хирург первой категории, терапевт, кандидат медицинских наук
Ракинцев Владислав Сергеевич
Северцев Алексей Николаевич
Чудаев Дмитрий Борисович
Онколог, врач-хирург, ведущий хирург
Причины холангиоцеллюлярного рака печени
Определить точную причину образования холангиоцеллюлярного рака можно лишь строя предположения. Истинные причины, вызывающие аномальную структуру тканей печени, изучают до сих пор. Опухоль формируется из клеток, подверженных мутации и представлена аденокарциномой либо плоскоклеточной формой рака.
Врачи отмечают следующие факторы, вызывающие онкологический процесс в печени:
По данным исследований основными факторами развития рака являются нарушения в клеточном обмене под влиянием токсических веществ, инфекций и воспалительных процессов. В результате мутации эпителиальный слой печени изменяет свою структуру, и очаги наибольшего поражения перерождаются в злокачественную патологию.
Раку печени в большинстве случаев подвержены пожилые люди после 50 лет, страдающие от хронических болезней желудочно-кишечного тракта.
Виды и классификация холангиоцеллюлярной опухоли
По разным признакам классификации выделяют несколько видов рака Клацкина:
Определение формы и стадии рака происходит на этапе диагностики. Врачи используют лабораторные и морфологические исследования с помощью анализов крови, МРТ, КТ, УЗИ, биопсии тканей.
Симптомы проявления рака
Рак холедоха развивается без видимых признаков, пока нарушение проходимости не вызовет у пациента плохое самочувствие. Интенсивность интоксикации зависит от особенностей организма и клинической картины пациента. К основным симптомам, указывающим на вероятность рака печени, относятся:
По клинической картине опухоль Клацкина 4 типа по Бисмуту (Bismuth-Corlette) проявляется более ярко, отличается сильной болью в животе, признаками желтухи. В связи с высокой степенью поражения организма, болезнь требует кардинального медицинского вмешательства и длительной реабилитационной терапии.
При отсутствии оперативного лечения опухоль печени Клацкина дает характерные осложнения. После перекрытия желчных протоков нарушаются функции связанных органов, наблюдается печеночная недостаточность, воспалительный процесс, возможен абсцесс или кровотечение.
Яркие симптомы недомогания и боли указывают на тяжелое состояние и требуют срочной госпитализации. Как правило, опухоль Клацкина 4 стадии метастазирует и перекрывает отток желчи в воротной вене, вызывая отек печени, сезеленки и скопление жидкости в брюшной полости.
Оперативное лечение: методы и показания
Выбор лечения всегда продиктован стадией рака и сложностью расположения опухоли в печени. На сегодняшний день хирургическая операция признана единственным правильным методом для удаления холангиокарциномы. Она показана при отсутствии повреждения кровеносных сосудов и закупорки протоков.
Существует 3 основных хирургических подхода:
В дополнение к хирургическому вмешательству на рак желчного протока печени иногда воздействуют химиотерапией препаратами гемцитабина, платины, фторурацила. В некоторых случаях предпочитают радио-облучение. Необходимость проведения второстепенного лечения врачи устанавливают индивидуально. Чаще к таким методам прибегают в качестве вспомогательной помощи, когда опухоль Клацкина 4 типа уже неизлечима.
Запишитесь на прием по телефону
+7 (495) 021-12-26 или заполнив форму online
Администратор свяжется с Вами для подтверждения записи.
Конфиденциальность Вашего обращения гарантирована.
Восстановление и профилактика рака печени
Для восстановления после операции пациенту устанавливают назогастральный зонд, чтобы вводить питательные вещества. В случае дренирования требуется постоянно следить за качеством и объемом желчи, выходящей по трубке катетера.
После выписки больного регулярно проводится обработка швов с наложением стерильной повязки. Важно отслеживать изменение цвета мочи, наличие примесей крови, гноя. В случае прохождения химиолучевой терапии побочные эффекты в виде тошноты смягчают Метокропромидом. При язвах слизистой рта помогают антисептическая обработка полости, полоскание с настоями трав. Болевые спазмы снимают анальгетиками.
Снизить риски осложнений после удаления рака помогут профилактические меры:
Опухоль Клацкина опасна скрытым характером, и для своевременного лечения печени важно обратиться к врачу при первых симптомах. В нашей клинике вас встретят врачи высшей категории с многолетним опытом. Процедура диагностики и операция проходит в комфортных условиях и с индивидуальным подходом. Запишитесь на прием по телефону или заполните онлайн заявку на сайте для согласования удобного времени. Доверьте обследование вашей проблемы проверенным специалистам.
Приводим сравнительную таблицу цен на данную процедуру клиник г. Москвы*.
*В соответствии с Федеральным законом о рекламе, мы не указываем название клиник.
Автор статьи: Чудаев Дмитрий Борисович
СПЕЦИАЛЬНОСТЬ: Онколог, врач-хирург, ведущий хирург
Причины развития опухоли Клацкина и способы проведения операции при патологии
Причины развития опухоли Клацкина и способы проведения операции при патологии
Причины развития опухоли Клацкина и способы проведения операции при патологии
Опухоль Клацкина, иными словами холангиокарцинома – раковое заболевание, возникающее в эпителиальной выстилке желчных путей. Болезнь редкая и составляет не больше 3% от всех случаев злокачественных опухолей по всему миру. Чаще заболеванию подвержены жители дальневосточного региона, Юго-Восточной части Азиатского континента и Японии.
Заболевание зачастую диагностируется у людей от 50 до 70 лет. Болезнь в большей степени поражает мужчин, что связано с распространенностью склерозирующего холангита среди представителей сильного пола. Патология выступает главным фактором, приводящим к возникновению новообразования.
Факторы, провоцирующие заболевание, причины возникновения
Опухоль Клацкина развивается в связи с плохой окружающей средой, которая может послужить толчком для заболевания в более молодом возрасте. За последние 5-7 лет выявление холангиокарциномы у лиц моложе 45-летнего возраста участилось.
Патология привлекает внимание общественности тем, что ее практически невозможно диагностировать на ранних стадиях, а проведение терапии в запущенной форме холангиокарциномы не приносит ожидаемых результатов.
В медицинской среде проводятся исследования по поводу причин, вызывающих развитие опухоли Клацкина, которые до сих пор остаются неясными. Но существуют факторы риска, которые влияют на развитие холангиокарциномы:
Также среди возможных факторов, приводящих к развитию опухоли Клацкина, врачи называют следствие генетической предрасположенности, которая наблюдается при синдроме Линча. Патология способствует развитию раковых опухолей в толстой кишке и желчном пузыре, что является следствием генетической мутации здоровых клеток в злокачественные.
Токсическое воздействие, оказываемое на организм, является одним из факторов риска для развития опухоли Клацкина. Основной причиной является торостат – вещество, вводимое в кровь больному во время ренгтгеноконтрастного исследования. Метод использовался в прошлом – 15-20 лет назад, однако его отголоски встречаются до сих пор.
Нет достоверного лабораторного подтверждения, какие именно клетки развивают холангиокарциному в желчных протоках, но официальная медицина выдвигает предположение, что они выявляются не из эпителия собственных протоков, а из стволовых клеток поврежденной печени.
Стадии развития заболевания
Трансформация злокачественного образования проходит несколько стадий развития:
Дисплазия считается начальной точкой ракового образования. Около 95% опухолей представлено железистыми структурами.
После возникновения опухоль активно растет в тесном пространстве желчного пузыря и выводящих протоках, постепенно блокируя вывод желчи из организма до окончательной закупорки желчевыводящих ходов. Явление вызывает специфическую симптоматику.
Исходя из месторасположения раковой опухоли, выделяют несколько ее разновидностей.
Второй вариант развития онкологии случается в 3 раза чаще. В редких случаях развитие происходит сразу в нескольких ходах, такую разновидность рака называют мультифокальной.
Такие типы опухоли Клацкина чаще поражают центральную систему отвечающую за вывод желчи и бывают:
Прорастать опухоль может как путем выдавливания в просвет протоков в виде узлов или полипов, так и диффузно поражать клетки здоровых тканей.
Метастазы возникают в основном в лимфатических сосудах. Лимфоузлы расположенные в воротах печени попадают под «атаку» одними из первых. Затем происходит поражение поджелудочной железы, а после – остальных лимфатических систем.
Основные симптомы
В период протекания опухоли Клацкина, могут наблюдаться следующие признаки:
Для онкологического заболевания характерна триада симптомов – развитие холестаза, болевых ощущений абдоминального характера и стремительная потеря веса. В 90% случаев, наблюдается пожелтение кожных покровов, чаще с прерывистым характером проявления.
Для любого ракового заболевания поджелудочной железы характерно появление желтизны на покровах, но опухоль Клацкина известна тем, что пожелтение наступает на поздних стадиях и знаменует развитие серьезных, необратимых нарушений.
Методы диагностирования
При возникновении симптомов, указывающих на раковое состояние, важно пройти обследование, согласно которому будет назначено адекватное лечение опухоли Клацкина. Для проведения диагностики врачи назначают ряд радиографических исследований, направленных на изучение желчевыводящих протоков.
Лечение на разных стадиях
Если не лечить опухоль Клацкина, продолжительность жизни пациента будет составлять не больше 6 месяцев. По причине того, что диагностировать заболевание получается только на поздних стадиях, проводимая терапия направлена на увеличение продолжительности жизни, а не на устранение самой раковой опухоли.
В большинстве случаев опухоли Клацкина операция не приносит ожидаемых результатов – выживает всего 20% от общего числа пациентов. К тому же, запрещено проведение хирургического вмешательства, если опухоль распространилась на кровеносные сосуды, расположенные в печени.
Применяемый тип оперативного вмешательства зависит от стадии заболевания.
Операция проводится, если врач признает фактическую результативность хирургического метода терапии. В остальных случаях больной вынужден проходить поддерживающее лечение, которое призвано продлить жизнь в условиях неизлечимости болезни:
Прогноз
Лечение опухоли Клацкина проводится путем комбинирования различных методов терапии, но прогнозы неутешительны – все действия направлены исключительно на продление и улучшение качества жизни, однако летальный исход все же наступит. Как показывает практика, находясь в лучших условиях и постоянно подвергая организм терапии, люди с опухолью Клацкина могут прожить не больше 5 лет.
Когда новообразование находится внутри самой печени, то продолжительность жизни больного снижается до нескольких недель после перехода онкологии на 4 стадию.
Профилактика заболевания
Смертельный исход происходит вследствие чрезмерного скопления желчи в организме. Нередко встречаются случаи, при которых отсутствие адекватного вывода биологичекой жидкости приводит к развитию цирроза печени. Это в свою очередь влечет за собой процесс атрофии других органов, работа которых безвозвратно нарушается.
Чтобы функции печени и желчевыводящих путей не нарушались, следует тщательно следить за мерами профилактики. Главное правило – это правильное и сбалансированное питание. Люди, особенно те, в генетике которых прослеживается предрасположенность к развитию опухоли Клацкина, должны отказаться от курения и распития алкогольных напитков.
Регулярное проведение противопаразитных процедур значительно снижает риски развития заболевания. Любое подозрение на проблемы в работе желчного пузыря или печени должны стать поводом своевременного обращения к специалистам.
Только поддерживая правильный образ жизни, избегая факторов, способных привести к развитию онкологии, можно оградить организм от возникновения опасного заболевания, которое не поддается лечению.
Своевременная диагностика поможет улучшить прогноз. Пройти обследование нужно людям, которые уже больше года не посещали врача для планового осмотра. Возможно, что именно этот шаг поможет спасти собственную жизнь и оградить близких от преждевременной утраты любимого члена семьи.
Холангиокарцинома
Холангиокарцинома – это злокачественная опухоль желчных протоков. Симптомы заболевания в основном связаны с холестазом (желтуха, кожный зуд), также у больных могут возникать боли в правом подреберье, резкая потеря массы тела. Для постановки диагноза используют УЗИ органов брюшной полости, компьютерную томографию (КТ), позитрон-эмиссионую томографию (ПЭТ), магнитно-резонансную томографию (МРТ), чрескожную холангиографию, определение онкомаркеров в крови. Основной метод лечения холангиокарциномы – оперативный. Химиотерапия и радиотерапия используются в комплексе с хирургическим методом или в качестве паллиативного лечения.
МКБ-10
Общие сведения
Несмотря на то, что опухоль встречается не очень часто, проблема эта достаточно актуальна. Прогноз при данной патологии очень неблагоприятный. На сегодняшний день излечение холангиокарциномы возможно только при выявлении процесса на ранних стадиях. Первичную диагностику чаще всего проводит врач гастроэнтеролог, так как именно к нему сначала обращаются пациенты. Лечением занимаются хирурги и онкологи.
Причины холангиокарциномы
Этиология холангиокарциномы до конца не выяснена. К факторам риска относят желчнокаменную болезнь, врожденные пороки развития желчевыводящих путей. Высокую заболеваемость в странах Азии объясняют распространенностью на этой территории паразитарных заболеваний, таких как описторхоз и клонорхоз.
Многие специалисты отмечают увеличение частоты злокачественных опухолей желчевыводящих путей у пациентов с первичным склерозирующим холангитом, хроническими воспалительными заболеваниями кишечника, такими как болезнь Крона или неспецифический язвенный колит. Также холангиокарциному связывают с воздействием токсических веществ, например диоксида тория, который используют в качестве рентгенконтрастного препарата. Связь между гепатитом С и холангиокарциномой до конца не установлена.
Патанатомия
Предположительно, опухоли формируются из-за повреждения клеток эпителия желчевыводящих путей (механического либо токсического). По гистологической структуре большая часть из них является аденокарциномой (опухоль, развивающаяся из железистой ткани), только 10% идентифицируют, как сквамозокарциному (плоскоклеточный рак). По своей структуре холангиокарцинома плотная, железистого строения, белого цвета, иногда мало отличается от участков, пораженных склерозирующим холангитом.
Классификация
По локализации различают следующие виды холангиокарциномы: внутрипеченочные, внепеченочные в области бифуркации общего желчного протока (наиболее частая локализация), внепеченочные дистальные опухоли, возникающие на отрезке между фатеровым сосочком и верхним краем поджелудочной железы.
Кроме того, для классификации используют систему TNM, где T (tumor) определяет глубину прорастания опухоли, N (nodulus) – наличие или отсутствие метастазов в региональных лимфатических узлах, M (metastasis) – наличие или отсутствие отдаленных метастазов.
Размеры и степень распространения опухолевого процесса:
Вовлечение лимфатических узлов: Nx – невозможно оценить степень вовлечения регионарных лимфоузлов в процесс; N0 – отсутствуют какие-либо метастазы в регионарных лимфоузлах; N1 – есть метастазы в разных регионарных лимфоузлах, которые располагаются вдоль вен, желчных протоков и артерий брюшной полости; N2 – поражены лимфоузлы вдоль верхних мезентеральных артерий либо вдоль чревной артерии, вблизи других органов брюшной полости. Оценка метастазов: Mx – неизвестно или невозможно определить, есть ли метастазы; M0 – метастазов у пациента нет; M1 – выявлены отдаленные метастазы.
По характеру роста холангиокарциному классифицируют следующим образом:
Симптомы холангиокарциномы
Первые симптомы обычно связаны с непроходимостью желчных протоков. Больной обращается с жалобами на пожелтение кожных покровов, зуд. Часто наблюдается потемнение мочи и обесцвечивание каловых масс. Из-за нарушения усвоения жиров пациенты теряют вес. Снижение массы тела также может быть связано с отсутствием аппетита, тошнотой, рвотой, раковой интоксикацией. На поздних стадиях заболевания появляются боли в правом подреберье.
Холангиокарцинома может осложняться холангитом (воспалением желчных протоков). У больных повышается температура, появляются симптомы лихорадки. Если опухоль возникла на фоне склеротических процессов или при желчнокаменной болезни, отмечается ухудшение состояния пациента. Усиливаются боли, желтушность, зуд, появляется слабость, тошнота, снижение аппетита.
Диагностика
Симптомы холангиокарциномы не являются специфическими. Поставить диагноз исключительно на основе анамнеза и осмотра практически невозможно. Для уточнения данных используются инструментальные и лабораторные методы:
Заболевание приходится дифференцировать с острыми вирусными гепатитами, лептоспирозом, холангитом, камнями или склеротическими процессами в желчном пузыре, циррозом печени, раком головки поджелудочной железы.
Лечение холангиокарциномы
Основной метод лечения холангиокарциномы – оперативный, хотя он показан не во всех случаях. Если размеры опухоли небольшие, и она не прорастает стенки желчных протоков, проводится холедохотомия. В более сложных ситуациях показана резекция доли печени (лобэктомия). Крупная опухоль с поражением близлежащих структур требует более радикального вмешательства. В таких случаях проводят операцию Уиппла: удаляется часть печени, желудка и двенадцатиперстной кишки, желчный пузырь с протоками, поджелудочная железа и регионарные лимфатические узлы.
Консервативное лечение холангиокарциномы осуществляют после хирургического вмешательства или в тех случаях, когда операцию выполнить невозможно (паллиативная терапия). Оно включает химиотерапию и лучевую терапию. Для химиотерапии чаще всего используют 5-фторурацил. Также проводят курсы с гемцитабином, цисплатином.
Прогноз и профилактика
Прогноз при холангиокарциноме неблагоприятный. В среднем выживаемость пациентов составляет 14 месяцев. Если опухоль выявлена вовремя, благодаря лечению жизнь пациента можно продолжить до трех и даже до пяти лет. Но поскольку в начальной стадии заболевание проходит практически бессимптомно, случаи ранней диагностики редки.
Основа профилактики холангиокарциномы – адекватное лечение тех болезней, которые могут привести к злокачественному перерождению. Это камни в желчном пузыре, склеротические процессы, гельминтозы, хронические воспалительные заболевания толстого кишечника.
Опухоль Клацкина (Клатскина) или воротная хоалнгиокарцинома
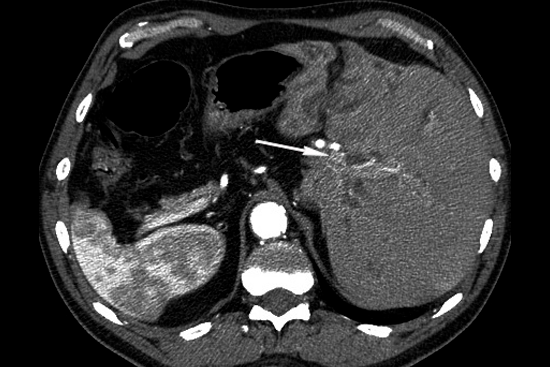
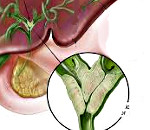
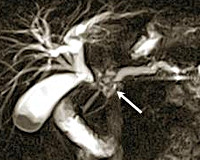
Опухоль Клацкина – самая частая злокачественная опухоль, развивающаяся из желчных протоков. Другие названия опухоли Клацкина: воротная или гилюсная холангиокарцинома. Опухоль поражает желчные протоки в воротах печени, т.е. в месте их выхода их печени и слияния в общий печеночный проток. Именно эта локализация определяет техническую сложность хирургического лечения опухоли Клацкина, поскольку в воротах печени в непосредственной близости от желчных протоков проходят крупные сосуды, приносящий кровь в печень.
Опухоль получила название в честь американского патолога Джеральда Клацкина, впервые давшего наиболее полное клиническое описание заболевания в 1965 г.
Основное отличие этой опухоли от других холангиогенных (развивающихся из желчных протоков) раков заключается в ее более медленном росте и редком отдаленном метастазировании. Т.е., опухоль Клацкина отличается меньшей злокачественностью или, другими словами, протекает менее агрессивно.
Другое важное отличие этой опухоли заключается в ее топографии. Опухолью Клацкина называют рак, развивающийся из желчных протоков определенной локализации, а именно протоков в области ворот печени (воротная холангиокарцинома). Воротами печени называют место вхождения или выхода из печени не только крупных желчных протоков, но и крупных сосудов, кровоснабжающих печень (рис. 1).
Поэтому второй важной особенностью опухоли Клацкина является сложность ее хирургического лечения, поскольку при удалении опухоли необходимо сохранить крупные сосуды, а при их поражении опухолью – выполнить вмешательство на сосудах.
Эти два отличия вместе создают уникальную ситуацию, позволяющую существенно повысить шансы пациента на длительную продолжительность жизни и выздоровление после операции, если пациент попадает в специализированное отделение, где регулярно выполняются операции при этом заболевании.
Лечение опухоли Клацкина.
Лечение пациента с опухолью Клацкина складывается из трех или четырех основных этапов, каждый из которых в равной степени определяет успех конечного результата:
1) Своевременная диагностика заболевания и дренирование желчных протоков.
2) Подготовка печени к резекции
3) Резекция печени и желчных протоков
4) Химиотерапия.
Подавляющее большинство пациентов с опухолью Клацкина сталкиваются с этим диагнозом после более или менее длительного обследования по поводу желтухи, которая чаще всего становится первым проявлением болезни. Поэтому, чем быстрее будет установлен правильный диагноз, тем раньше возможно принять меры к разрешению желтухи и тем меньше вреда нанесет желтуха организму, что особенно важно перед сложным хирургическим лечением.
Поскольку желтуха при опухоли Клацкина имеет, так называемый, механический характер, т.е. обусловлена нарушением оттока желчи из желчных протоков (наличием механического препятствия в виде опухоли), то для разрешения желтухи необходимо быстро и качественно восстановить отток желчи либо в двенадцатиперстную кишку (внутреннее дренирование), либо наружу (наружное дренирование). Дренажи, устанавливаемые пункционно через кожу, могут проводиться ниже опухоли, что позволяет пациенту избежать больших потерь желчи, поскольку в такой ситуации желчь попадает в кишечник. (наружно-внутреннее дренирование).
Квалифицированно оценить возможность выполнения радикальной операции может только хирург-гепатолог. Поэтому установка металлических стентов без консультации хирурга-гепатолога является грубой ошибкой, поскольку после стентирования крайне сложно корректно оценить ситуацию и принять правильное решение о возможности выполнения радикальной операции. Кроме того, выполнение операции при наличии нитиноловых стентов существенно повышает риск развития послеоперационных осложнений.
Этапы лечения больных опухолью Клацкина.
Основной этап лечения больных опухолью Клацкина – удаление пораженной доли вместе с дренирующим ее желчным протоком и так называемыми внепеченочными желчными протоками. Если удаляется меньшая по размеру левая доля печени, ей не предшествует портоэмболизация и хирургическое лечение выполняется вторым этапом после разрешения механической желтухи. С целью повышения радикальности операции необходимо также удалить 1-й сегмент печени. Перечисленный перечень составляющих операции позволяет отнести хирургическое лечение опухоли Клацкина к разряду наиболее сложных операций на органах брюшной полости. Общим принципом современной хирургии опухоли Клацкина остается сочетание резекции желчных протоков с обширной резекцией печени:
При вовлечении в опухоль магистральных сосудов печени объем операции может быть увеличен за счет резекции сосудов с восстановлением их целостности (формирование сосудистых анастомозов). Операция завершается реконструкцией желчеотттока (формирование гепатикоеюноанастомоза на отключенной по Ру петле тощей кишки). Иногда соустья тощей кишки с желчными протоками формируется на транспеченочных дренажах, которые в последующем удаляются.
Принимая во внимание исходно тяжелое состояние больных, как правило, страдающих механической желтухой, нередко перенесших холангит (воспаление желчных протоков) и тяжелые осложнения холангита (холангиогенное абсцедирование), риск операции повышается. В связи с этим к техническому исполнению операции предъявляются высокие требования, поскольку послеоперационные осложнения у исходно ослабленного больного могут представлять серьезную угрозу ввиду снижения компенсаторных возможностей пациента. Техническая сложность операции заключается в том, что хирургу необходимо манипулировать в условиях ограниченного пространства ворот печени, где удалению опухоли препятствует интимная близость крупных сосудов, которые должны быть сохранены и избавлены от опухолевой ткани, нередко вплотную к ним прилежащей. Врастание опухоли в сосуд требует его резекции.
Поэтому все ключевые моменты операции, определяющие ее риск и радикальность, должны быть проанализированы и спланированы перед операцией. Для этого команда лучевых диагностов, хирургов и онкологов должна располагать соответствующим опытом, позволяющим тщательно взвесить особенности течения заболевания у каждого конкретного пациента и выстроить наиболее вероятный прогноз различных вариантов лечения. Разумное сочетание эффективности и безопасности является основным принципом выбора схемы лечения у каждого пациента.
Длительное время считалось, что химиотерапия при холангиоцеллюлярном раке любой локализации не имеет серьезного влияния на выживаемость пациентов. Тем не менее, в последние годы появляется все больше публикаций, указывающих на хорошие результаты применения системной химиотерапии при опухоли Клацкина.
Ключевым препаратом остается гемцитабин, но обсуждаются различные комбинации этого цитостатика с другими препаратами. Поэтому в настоящее время считается оптимальным проведение адъювантной (послеоперационной) системной химиотерапии у пациентов с опухолью Клацкина независимо от радикальности выполненной операции, что позволяет рассчитывать на длительный срок жизни у большинства пациентов.