Лечение дисплазии шейки матки
Дисплазия шейки матки – прогрессирующее заболевание, связанное с изменением структуры эпителия слизистой оболочки. В основе болезни лежит нарушение клеточного цикла. Дисплазия формируется на границе перехода одного вида эпителия в другой. В связи с высоким риском перерождения эпителиальных клеток в злокачественные, лечение дисплазии шейки матки следует начинать немедленно. Диагностика дисплазии проводится врачом-гинекологом на основании результатов инструментальных и лабораторных исследований.
Бызова Татьяна Евгеньевна
Михальчук Диана Васильевна
Покшубина Светлана Дмитриевна
Заведующая отделением, акушер-гинеколог высшей квалификации, хирург-гинеколог
Ступина Светлана Вадимовна
Зарайская Зоя Петровна
Врач-гинеколог высшей квалификации
Причины развития дисплазии шейки матки
Наиболее вероятная причина развития дисплазии шейки матки – вирусная инфекция, попавшая в организм женщины при незащищенном половом контакте. Возбудитель инфекционного процесса – вирус папилломы человека (ВПЧ). Выделяют несколько видов вирусного агента. Часть из них обладает онкогенной активностью. Однако, не всегда ВПЧ способен формировать изменения в клетках эпителия. Этот процесс, как правило, сопровождают следующие факторы:
Совокупность факторов и влияние вируса на клеточный цикл приводит к появлению изменений в эпителии и последующему развитию дисплазии.
После хирургического вмешательства излечимость достигается у 98-99% женщин. И только у 5-6% заболевание рецидивирует в связи с неполным удалением пораженных тканей или на фоне активного и продолжительного инфекционного процесса. При несвоевременной терапии, или ее отсутствии, в 35-65 % состояние переходит в инвазивный рак.
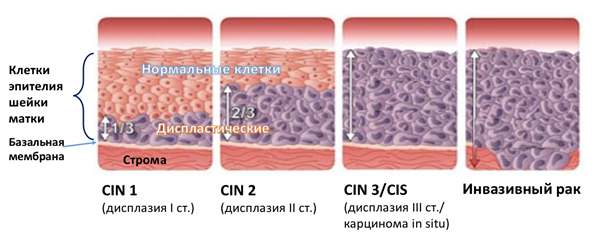
Виды дисплазии
Лечение дисплазии матки возможно только после определения степени выраженности патологии и распространенности очага. Выделяют несколько степеней поражения слизистой оболочки шейки матки, диагностируемых путем гистологического анализа:
Лечение дисплазии шейки матки проводят на любой стадии заболевания. Наиболее благоприятный прогноз в том случае, когда терапия начата на начальных этапах формирования клеточных нарушений.
Симптомы и диагностика поражения шейки матки
Симптоматика дисплазии в большинстве случаев не специфична. Женщина длительное время может не замечать развитие болезни и не обращаться к гинекологу. Часто патология шейки матки выявляется при плановом осмотре. Изменение клеточной морфологии сопровождает неспецифический кольпит, вагинит, вагинальный дисбактериоз, кандидоз и другие состояния, связанные с изменением нормальной микрофлоры органов женской репродуктивной системы.
Среди проявлений болезни выделяют появление зуда в области влагалища, выделения желтовато-коричневатого цвета с неприятным запахом, чувство жжения, тянущие боли внизу живота. При обширном воспалении шейки матки возможно повышение температуры до субфебрильных значений. При умеренной и тяжелой стадии – небольшие кровянистые выделения после полового контакта, гинекологического осмотра. Характерно появление мелких бородавчатых образований в области влагалища, вокруг анального отверстия, говорящие о наличии ВПЧ в организме.
Диагностика дисплазии включает в себя лабораторные и инструментальные методы, а также сбор анамнестических данных. Для постановки диагноза необходимо провести осмотр шейки матки с помощью зеркал. При подозрении на формирование дисплазии требуется кольпоскопическое исследование, забор тканей на гистологию, иммунологические тесты. В обязательном порядке назначается ПАП-тест. Также показаны общие лабораторные анализы – анализ мочи, клинический анализ крови, биохимическое исследование крови.
Медикаментозная терапия дисплазии шейки матки
Тактика ведения пациентки с дисплазией определяется с учетом возрастной категории, наличия сопутствующих болезней, гормонального и иммунного статуса организма. Лечение дисплазии шейки матки легкой степени проводится консервативным путем. С этой целью назначается лекарственная терапия, включающая в себя:
Лечение легкой дисплазии шейки матки проводится под контролем динамики выздоровления. Очень важно на данном этапе не допустить переход в умеренную стадию и максимально сохранить репродуктивное здоровье. При умеренном и тяжелом процессе фармакотерапии может быть недостаточно. Поэтому целесообразно подключать другие методы.
Хирургическое лечение дисплазии шейки матки
Среди методов хирургического вмешательства наиболее эффективны современные методики воздействия на патологический очаг. Среди них:
Лечение дисплазии шейки матки 1 степени – не является прямым показанием для хирургических способов, но иногда их использование целесообразно.
Для сохранения женского здоровья необходимо строго соблюдать личную гигиену. Не следует пользоваться обычным жидким мылом или гелем для душа, содержащим красители и ароматизирующие вещества. Они высушивают слизистую влагалища и делают его уязвимым для инфекции. Идеально подойдут специальные пенки на основе трав, природных антисептиков, декспантенола, молочной кислоты.
Дисплазия шейки матки
ЧТО ТАКОЕ ДИСПЛАЗИЯ ШЕЙКИ МАТКИ, И КАК ЕЕ ЛЕЧИТЬ?
Говоря о заболеваниях шейки матки, хочется внести ясность в некоторые основополагающие термины. Зачастую на приеме пациентку спрашивают: «Были ли у Вас какие-то операции?». После получения отрицательного ответа, задается еще один вопрос: «Шейку матки когда-нибудь лечили?». В 80% случаев женщины отвечают: «Да, давно уже эрозию прижигала».
Что же такое «эрозия» и почему к лечению этого состояния так легкомысленно относятся?
Во-первых, здесь имеет место неточность в самом названии заболевания. Оно максимально упрощается, чтобы женщине проще было его запомнить. Эрозией в большинстве случаев называются следующие состояния: эктопия и эктропион.
Что же такое «эктопия»? Шейку матки покрывают 2 типа эпителиев (клеток), различающихся по виду, функциям и расположению.
Первый тип – многослойный плоский эпителий, он представлен несколькими рядами клеток, различающихся по степени зрелости. Поверхностные клетки этого эпителия постоянно слущиваются (отпадают), унося с собой прикрепившиеся патогены (вирусы, бактерии). Таким образом, одна из основных задач этих клеток – защита шейки матки от болезнетворных воздействий.
Второй тип – цилиндрический эпителий, покрывающий внутреннюю часть шейки матки – цервикальный канал. Его основная задача – продуцировать слизь, которая в зависимости от дня менструального цикла либо помогает сперматозоидам проникнуть в полость матки, либо, наоборот, препятствует этому процессу. Данная слизь также защищает вышерасположенную полость матки от проникновения болезнетворных бактерий.


Итак, мы разобрались с терминами «эктопия», «эктропион» и «эрозия», поняв, что «прижигают» шейку матки чаще всего именно при эктопии и эктропионе.
А чем же опасны эктопия и эктропион? Сами по себе они не представляют опасности для здоровья женщины, беспокоя, в основной, обильными выделениями. Однако мы не зря уделили внимание различиям в эпителиях влагалищной части шейки матки и цервикального канала. Цилиндрические клетки цервикального канала представляют собой один слой, в результате чего являются более уязвимыми для инфекционных агентов. Наиболее грозным из них является – вирус папилломы человека (ВПЧ).
Эти специфические белки нарушают функцию структур клеток, задача которых контролировать «поведение» клетки и предотвращать ее опухолевое перерождение. В результате клетка, в которой поселился вирус, постепенно приобретает черты опухолевой – развивается дисплазия.
Диагностика дисплазии
Диагноз дисплазии шейки матки выставляется после получения заключения мазка на онкоцитологию, взятого с поверхности шейки матки и из цервикального канала. Именно цитология в нашей стране является скрининговым методом выявления дисплазии. В некоторых странах диагностика этого состояния начинается с забора мазка на ВПЧ.
Заподозрить дисплазию шейки матки можно при выполнении расширенной кольпоскопии – рассмотрения влагалищной части шейки матки после обработки растворами (уксусной кислоты и раствора Люголя).
Кольпоскоп Проба с уксусной кислотой Проба с раствором Люголя «Золотым стандартом» (методом, позволяющим наиболее четко определить диагноз) является – биопсия шейки матки под кольпоскопическим контролем с исследованием гистологии (т.е. строения) наиболее измененной зоны шейки матки.
Итак, диагностика дисплазии шейки матки включает в себя:
Особенности диагностики дисплазии и интерпретации заключений различных исследований являются темой для отдельной беседы, которая также будет опубликована. Именно правильная диагностика позволяет своевременно провести исчерпывающее лечение дисплазии и предотвратить развитие инвазивного рака шейки матки у более, чем 90% пациенток.
Лечение дисплазии шейки матки
Прежде чем говорить о методах лечения дисплазии, хочется указать на еще один важный аспект: особенностью дисплазии шейки матки является – мозаичность процесса. То есть, у одной и той же женщины на шейки матки могут быть изменения, характерные как для легкой дисплазии (CIN I), так и для тяжелой (CIN III). Диагноз выставляется по наиболее тяжелой из найденных степеней.
По данным научной литературы, легкая дисплазия (CIN I) может регрессировать, т.е. проходить самостоятельно у большого количества пациенток. Поэтому зачастую предлагается наблюдать за состоянием шейки матки с регулярной оценкой онкоцитологии и ВПЧ. Однако, если в течение 2 лет наблюдения процесс не произошло элиминации ВПЧ (вирус продолжает определяться/увеличивается его количество), а по результатам онкоцитологии определяется дисплазия – это показание для биопсии и дальнейшего лечения.
Если легкая дисплазия имеет определенный процент самостоятельного излечения, то этот процент гораздо ниже в случае умеренной дисплазии. При тяжелой степени самостоятельный регресс практически не встречается, более того, CIN II и III склонны к дальнейшему прогрессированию в рак на месте (Са in situ), а также инвазивный рак шейки матки. В связи с этим на сегодняшний день по результатам онкоцитологии выделяют только 2 состояние – легкую степень дисплазии (LSIL) и тяжелую (HSIL).

В случае если имеет место эктопия шейки матки в сочетании с легкой степенью дисплазии (CIN I, LSIL) могут выполняться деструктивные методы лечения. Их цель – разрушить патологические клетки, инициировать возникновение той самой «корочки», под которой шейка матки заживет, покрывшись «правильными» клетками. На сегодняшний день выполняются следующие деструктивные виды лечения:
Если выявлена тяжелая дисплазия шейки матки (CIN II-III, HSIL), лечение НЕ может быть деструктивным! В противном случае, мы получим зажившую и визуально ничем не смущающую шейку матки, под новым эпителием которой может прогрессировать дисплазия и развиваться инвазия.
Фотодинамическая терапия шейки матки (ФДТ)
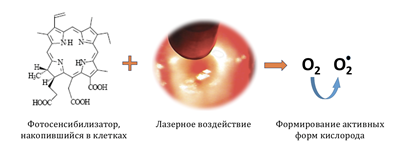
Противопоказаниями к ФДТ являются:
Особенности проведения процедуры:
Фотосенсибилизатор может накапливаться не только в шейке матки, но и в других органах и тканях. И вступать в реакцию с лучами солнечного света. Наиболее уязвимыми в этом случае являются сетчатка глаз и кожа – могут развиваться реакции фоточувствительности, ожоги. В связи с этим пациентки после начала введения фотосенсибилизатора и на протяжении последующих суток должны носить солнцезащитные очки, а также избегать повышенной инсоляции, носить одежду минимизирующие воздействие солнечных лучей на открытые участки кожи.
В отделении восстановления репродуктивного здоровья (гинекологическое отделение №2) Клиники высоких медицинских технологий СПбГУ фотодинамическая терапия (ФДТ) при вирусассоциированной (ВПЧ) тяжелой дисплазии и Ca in situ выполняется бесплатно, в рамках квот.


Автор статьи: Шаповалова Екатерина Андреевна, врач акушер-гинеколог отделения восстановления репродуктивного здоровья.
Получить консультацию и определить индивидуальную тактику лечения заболевания шейки матки можно, записавшись на консультацию к гинекологам нашего отделения по следующим контактам:
Тяжелая дисплазия не приговор: гинеколог о том, как лечить предраковое состояние шейки матки

Предрак шейки матки – диагноз грозный, но если вовремя спохватиться и использовать эффективное лечение, женщина проживет долгую и здоровую жизнь. О том, какие методы наиболее достоверны при диагностике предрака шейки матки и как лечат патологию прогрессивные врачи, рассказала акушер-гинеколог Елена Березовская.
«Прежде всего успокою женщин, которые, услышав «приговор», не находят себе места. Это миф, что дисплазия переходит в рак очень быстро. Наоборот, на развитие рака уходит от 20 до 25 лет. Случаи рака шейки матки начинают расти после 35 лет, а средний возраст женщин, страдающих раком шейки матки, составляет 50 лет», – говорит врач.
Факторы риска предрака шейки матки
Достоверные причины развития предраковых состояний шейки матки современной науке неизвестны, а факторов риска выявлено немало:
• ранний сексуальный дебют (до 16 лет);
• длительное (более пяти лет) употребление гормональных контрацептивов;
• большое количество родов;
• рак головки полового члена у партнера;
• беспорядочная половая жизнь;
• инфекции, передающиеся половым путем;
• инфекция ВПЧ (особенно длительно протекающая);
• иммунодефицитные состояния, включая СПИД;
• курение (активное и пассивное);
• наличие истории цитологических мазков с отклонениями от нормы;
• индивидуальная генетическая предрасположенность к гинекологическим злокачественным процессам.

Как выявить предрак шейки матки
В большинстве случаев предраковые состояния шейки матки протекают бессимптомно. Однако при наличии инфекционного процесса во влагалище могут сопровождаться увеличенным количеством влагалищных выделений в виде слизи или кровянистой мазни (особенно после травматизации гигиеническими тампонами, наконечниками для спринцевания, после коитуса). Очень редко женщина может испытывать боль или дискомфорт в малом тазу.
По словам Елены Березовской, при гинекологическом осмотре выявить предраковое состояние шейки матки невозможно. Бывает, что измененная визуально шейка матки оказывается здоровой, а здоровая на вид – имеет предраковые изменения. Когда появляется злокачественная опухоль, на начальных стадиях видимые изменения тоже могут быть незначительными.
Оценку шейки матки в отношении предрака можно провести только с помощью цитологического исследования.
При простой онкоцитологии (старый метод) биологический материал наносят на предметное стекло и затем после окрашивания исследуют в лаборатории, оценивая соответствие клеток образца норме.
При жидкостной онкоцитологии биоматериал помещают в транспортную среду, что исключает возможность утраты его части (при переносе сразу на предметное стекло это возможно). В лаборатории образец центрифугируют, выделенные клетки наносят на предметное стекло и смешивают со специальным раствором, который очищает их от загрязнений. Благодаря очищению четкость изображения клеток повышается. Оценка состояния клеток компьютеризирована.
«Более информативна и достоверна жидкостная цитология. Во-первых, ее результативность составляет 95%. Во-вторых, она позволяет дополнительно тестировать пациенток на онкомаркер p16, который продуцируется при наличии вируса папилломы человека. А вот при простой онкоцитологии доля ложноотрицательных заключений составляет до 40%», – объясняет специалист.

После получения результатов цитологического исследования некоторым пациенткам назначают кольпоскопию. Это не диагностический метод, так как полностью зависит от субъективного мнения врача, но используется при проведении биопсии: благодаря увеличению изображения от 6 до 40 раз участки шейки матки с некоторыми визуальными отклонениями лучше видны.
«Биопсия шейки матки – это забор одного или нескольких участков ткани шейки матки. Полученный материал специалисты в лабораторных условиях исследуют на предмет наличия патологических клеток, а в случае обнаружения определяют их вид», – уточняет Елена Березовская.
Как лечат предраковое состояние шейки матки
По словам акушера-гинеколога, после получения результатов цитологического мазка лечение требуется только в том случае, если выявлена высокая степень плоскоклеточного интраэпителиального поражения (HSIL), т.е. тяжелая дисплазия. «Дело в том, что LSIL (легкая дисплазия) в 90% случаев спонтанно регрессирует до нормы без всякого лечения в течение 6–12 месяцев, средняя дисплазия (CIN2) – в 65–75% в период от полутора до трех лет. Средняя дисплазия прогрессирует в тяжелую только у 2% пациенток в течение года и у 12% – в течение двух лет», – поясняет врач.
Также известно, что у 67% молодых женщин тяжелая дисплазия регрессирует самостоятельно, что важно учитывать при планировании беременности.
Если у женщины не выявлена ВПЧ-инфекция, при легкой и средней дисплазии достаточно ограничиться наблюдением с контролем цитологического исследования каждые 3–6 месяцев.
Единственный метод лечения тяжелой дисплазии – хирургический. «Консервативных методов лечения предракового состояния шейки матки не существует. В прошлом их пытались применять, но они оказались совершенно неэффективными. Запомните: витамины, минералы, противовирусные препараты, лактобактерии, биостимуляторы и иммуномодуляторы при тяжелой дисплазии назначают только отсталые врачи!» – категорична Елена Березовская.

При хирургическом лечении тяжелой дисплазии могут использоваться:
• электрокоагуляция (на пораженный участок воздействуют электрическим током, удаляя пораженные ткани);
• криодеструкция (пораженный участок обрабатывают жидким азотом, в результате чего поврежденные клетки разрушаются);
• лазерная вапоризация (патологически измененную область прижигают направленным лазерным лучом);
• радиоволновой метод (атипичные клетки прижигают при помощи радиоволн).
«Радиоволновой метод используют многие врачи, поскольку он дешевый. Однако эффективным он не является», – комментирует эксперт. С осторожностью следует относиться и к фотодинамической терапии: «Она все еще считается экспериментальным методом, к тому же дорогостоящим».
Также при тяжелой дисплазии проводят конизацию шейки матки – неглубокую (конус иссечения тканей не превышает 0,5 см) или глубокую. Для этой операции используют скальпель, лазер или электропетлю. У каждой из трех видов конизации есть свои плюсы и минусы, а значит, метод лечения зависит от знаний и навыков врача.
«Конизация может привести к укорочению шейки матки, что не позволит женщине благополучно выносить ребенка, – предупреждает акушер-гинеколог. – Также она может сузить канал шейки матки, что будет препятствовать зачатию. Риск истмико-цервикальной недостаточности увеличивается на 6–10% на каждый 1 мм глубины удаления, а если глубина составляет 12–15 мм, риск возрастает в три раза. Поэтому женщинам, планирующим в будущем беременность, показана электропетлевая конизация: поскольку участок удаления тканей неглубокий, длина шейки матки сохраняется».
Профилактика раковых заболеваний шейки матки
По статистике каждый год в мире от рака шейки матки погибает около 310 тыс. женщин, в основном в странах с низким уровнем медицины и социально-экономических условий жизни. «Зная, какие факторы риска вовлечены в развитие этой опасной патологии, можно устранить их или по крайней мере уменьшить воздействие. Одно из главных мероприятий – защита от ВПЧ. Для профилактики этой коварной инфекции создано несколько вакцин, которые успешно применяются во всем мире. От заражения ВПЧ вакцины не предохраняют, но уменьшают уровень его вредного воздействия на шейку матки», – подводит итог Елена Березовская.
Лечение дисплазии шейки матки 2 степени
Содержание:
Дисплазия шейки матки 2 степени, заболевание, характеризующееся ростом клеток на поверхности или в канале матки. Это умеренная степень поражения, поэтому при отсутствии своевременного лечения болезнь может прогрессировать и перерастать в злокачественный процесс.

Что такое умеренная дисплазия шейки матки
Шейка матки представляет собой конусовидный отдел матки, который располагается в ее нижней части. Внутри шейки есть цервикальный канал, соединяющий полость органа и влагалище. Внешняя часть матки покрыта эпителиальными клетками, отвечающими за выработку слизи и препятствующими попаданию в матку среды влагалища:
Стрепто и стафилококков.
При дисплазии защитный барьер нарушается ввиду изменения клеток.
Эпителий включает три морфологических типа:
Однослойный или многослойный плоский эпителий.
Дисплазия может затрагивать как плоский, так и цилиндрический эпителий. Чаще всего изменение клеток обусловлено влиянием ВПЧ, гормональных изменений, связанных с повышением уровня эстрогена и прогестерона.
Современные врачи наряду с понятием дисплазия, используют цервикальную интраэпителиальную неоплазию. Этот термин подразумевает, что в ткани образовываются новые, несвойственные для нее клеточные элементы. Прогрессирование заболевания приводит к нарушению строения, формы и структуры ткани.
При второй степени атипии, нормальное строение клеток и их последовательность нарушается. Изменения затрагивают большую часть эпителиального пласта. Причем клетки изменяются уже на морфологическом уровне. Умеренная дисплазия шейки матки 2 степени в гинекологии обозначается как ЦИН-2.
Главная опасность заболевания заключается в вероятности злокачественного перерождения атипичных клеток. Измененный эпителий выступает в роли основания тела опухоли и дальнейшего метастазирования, развития вторичных опухолей.
Кроме того, дисплазия может спровоцировать появление рубцов на слизистых оболочках, кровотечение, снижение общего иммунитета, осложнения, вызванные влиянием вторичной инфекции.
Причины
Специалисты в качестве главной причины развития дисплазии выделяют активность вируса папилломы в женском организме. Вирус и имеет около 200 различных подтипов, часть из которых вызывает предраковые заболевания, а другие генитальные бородавки и кондиломы.
Вирус может попасть в женский организм только половым путем. Риски инфицирования значительно возрастают при:
Раннем начале половой жизни до 18 лет.
Ранних родах до 16 лет.
Частой смене половых партнеров.
Наличии заболеваний, связанных со снижением иммунитета.
Пренебрежении барьерными методами контрацепции.
Чаще всего дисплазия возникает из-за следующих факторов:
Влияния вирусов, чаще всего ВПЧ.
Ранних сексуальных контактов.
Рождения нескольких детей.
Заболеваний венерического характера.
Отсутствия лечения воспалительных процессов во влагалище и шейки матки.
Влияния на организм вредных привычек.
Игнорирования регулярных осмотров у гинеколога и отказ от цитологического обследования.
В отдельных случаях специалисты отмечают влияние наследственного фактора, когда заболевание проявляется у родственников.
Признаки и симптомы
В 10-15% случаев дисплазия шейки матки 2 степени симптомы практически не проявляются. Болезнь проходит в латентной форме и диагностируется в ходе планового посещения врача. Явные признаки могут проявиться только, если атипичные изменения сопровождаются влиянием инфекционного агента, вирусов или грибков. В таком случае первые признаки развития заболевания схожи с эндоцервицитом или кольпитом:
Зуд и жжение в области влагалища.
Обильные выделения с неприятным запахом и сгустками крови.
Выделения, проявляющиеся после полового контакта.
Болевые ощущения для дисплазии не характерны. Если иммунитет находится в нормальном состоянии, то через некоторое время признаки воспалительного процесса исчезнут. На фоне гонореи, кондиломатоза или хламидиоза дисплазия шейки матки 2 степени симптомы лечение имеет более специфические.
Как диагностировать дисплазию 2 степени
Дисплазия средней степени шейки матки не имеет ярко выраженных клинических признаков, а потому чаще всего диагноз ставится случайно в ходе планового осмотра у гинеколога.
Специалист изучает все жалобы женщины, проводит осмотр в гинекологическом кресле. В ходе первичного осмотра специалист может заметить незначительные изменения слизистой такие как покраснения, блеск по окружности зева, изменение структуры эпителия, наличие пятен.

В качестве дополнительных методов исследования применяются:
Расширенная кольпоскопия. Процедура подразумевает осмотр внутренних половых органов при помощи специального увеличительного прибора. Врач осматривает слизистые влагалища и матки. В ходе кольпоскопии проводятся пробы с уксусной кислотой и Люголем, позволяющие выявить измененные участки тканей. Воздействие уксусной кислоты низкой концентрации способствует снижению кровообращения, а Люголь меняет окраску гликогеновых капсул. Здоровые участки полностью меняют цвет, а поврежденные нет.
Цитологические исследование. Мазок на анализ берется во время обычного гинекологического осмотра. Если в организме женщины обнаружен ВПЧ, то в мазке будет наблюдаться акантоз (ороговевшие клетки с двуядерным строением). В ходе анализа видно, что пораженные вирусом клетки теряют свою форму, значительно увеличиваются в размерах.
Биопсия. Диагностическая процедура подразумевает получение образца материалов для дальнейшего гистологического исследования. Обычно биопсия проводится в ходе кольпоскопии. Анализ тканей дает врачам информацию о состоянии клеток и слоев эпителия. Этот анализ позволяет определить степень поражения тканей и стадию дисплазии.
ПЦР анализ. Этот анализ позволяет выявить присутствие в организме ВПЧ и определить какую нагрузку он создает. Исследование позволяет оценить риски развития онкологического процесса в шейке матки при выявлении античных клеток. ПЦР исследование назначается женщинам в возрасте старше 30 лет, которые имеют риск заражения ВПЧ, а также девушкам от 21 года, также входящим в группу риска.
Если основные методы диагностики не позволили обнаружить изменения, однако у врача остаются сомнения, то женщине может быть назначена бактериоскопия. Этот анализ определяет вид возбудителя. Дополнительно врач может выдать направление на ИФА.
Если дисплазия средней степени шейки матки сопряжена с эрозией и у врача имеются подозрения на злокачественный характер изменений, могут практиковаться методы дифференциальной диагностики. Они позволяют выявить разрушения в области слизистых и отследить ускоренный рост тканей.
Преимущества МЦ «ЗДОРОВАЯ СЕМЬЯ»
Лечение дисплазии шейки матки второй степени
Лечение дисплазии шейки матки 2 степени должно носить комплексный характер. Схема лечения подбирается индивидуально, в зависимости от этиологических и патогенных факторов. Главная задача, которая должна быть решена в ходе лечения, устранение не только физических проявлений болезни, но и ее первоисточника.
Консервативные методы терапии основываются на приеме лекарственных препаратов для подавления ВПЧ и активизации работы иммунной системы. Развитию дисплазии способствует сниженный иммунитет, а потому для устранения проблемы назначают витаминные комплексы, фолиевую кислоту, токоферол, селен и другие вещества, оказывающие положительное влияние на поврежденные клетки и способствующие выздоровлению.
Изопринозин назначают для подавления выработки белков вируса и приостановления деления клеточного ядра. Противовирусная терапия позволяет устранить атипичные изменения и восстановить ткани до нормального состояния.
Если дисплазия шейки матки 2 степени развилась на фоне воспалительного процесса, спровоцированного болезнями передающимися половым путем, лечение придется пройти не только пациентке, но и ее партнеру.
Деструктивная терапия применяется, если консервативное лечение проявило себя не эффективно и врачом выявлены показания для проведения такой методики лечения. Суть данного лечения основана на разрушении атипичных участков. Эффект достигается путем:
Криодеструкции. Для проведения процедуры применяется жидкий азот. Поврежденные области замораживаются и погибают. Этот метод лечения чаще всего применяется если есть необходимость устранить дисплазию у молодой, нерожавшей женщины. Эффективность методики достигает 80%. После процедуры на слизистой не остается рубцов или других следов вмешательства. Недостаток криодеструкции заключается в том, что для нее характерна слабая проникающая способность, что обуславливает необходимость повторного применения.
Лазерной терапии. Лазерный луч влияет на атипичные клетки и практически испаряет их. Патологически измененные ткани полностью удаляются, за счет чего врач может контролировать глубину проникновения луча. При этом лазер не влияет на эпителиальные клетки и рубцов на шейке не остается.
Диаметрокоагуляции. Измененные ткани прижигаются путем применения электрического тока. Эффективность метода достигает 100%, но есть ряд недостатков. За счет воздействия на ткани потока электронов, образовываются рубцы на заживление которых уходит несколько месяцев. Могут возникнуть маточные кровотечения, наблюдаются боли в нижней части живота, сбивается менструальный цикл. Ряд побочныйх эффектов возникает из-за того, что специалист не может контролировать глубину проникновения тока. Этот метод лечения используется преимущественно для терапии рожавших женщин, так как он сопряжен с высокими рисками бесплодия.
Радиоволнового лечения. Пораженные участки тканей удаляются при помощи волн. После удаления не остается рубцовой ткани. Удаление захватывает все измененные участки, восстановление проходит достаточно быстро.
Лечение дисплазии шейки матки 2 степени применяется, если консервативные методики не принесли желаемого результата. Как правило, операция проводится в первую фазу месячных. При 2 стадии дисплазии, хирургия является основой лечения, а медикаментозная терапия выступает лишь вспомогательной терапией к операции. Врачи рекомендуют сочетать традиционные методики лечения с народной медициной. Совмещая по совету врача народные средства и основную терапию можно ускорить выздоровление.
Прогноз дисплазии шейки матки 2 степени
Прогнозы выздоровления при дисплазии 2 степени положительны. К сожалению, самостоятельно подавить активность вируса организм уже не может. Но при правильно подобранном лечении за 2-3 года можно полностью избавиться от болезни. При умеренной дисплазии шейки матки лечение должно проходить под строгим контролем гинеколога. Даже после выздоровления, женщина в течение нескольких лет должна регулярно проходить контрольные обследования. По клиническим данным ВОЗ, в 16% умеренная степень переходит в тяжелую в течение двух лет с момента обнаружения, а в 25% случаев в течение пяти лет.
CIN 2 и беременность
Дисплазия 1-2 степени практически не несет угрозы для здоровья беременной и плода, но во время вынашивания возможно прогрессирование болезни, что может отразиться на состоянии плода. Это обусловлено тем, что при беременности уровень иммунитета снижается, а активность атипических изменений остается на прежнем уровне.
За счет значительного повышения уровня эстрогена изменяется шейка матки. Внутренний эпителиальный слой укорачивается и выворачивается наружу. На прогрессе заболевания может отразиться кислая среда во влагалище или проникновение вируса.
Профилактика
Для того чтобы вовремя обнаружить дисплазию и начать лечение, не стоит пренебрегать мерами профилактики. К таковым относятся:
Регулярное прохождение осмотра у гинеколога.
Избегание случайных половых связей.
Использование презерватива во время интимной близости.
Своевременное лечение заболеваний воспалительного характера.
Включение в рацион богатых на витамины продуктов.