Роспотребнадзор раскрыл механизм работы биочипа для диагностики COVID-19
Фото: Илья Питалев / РИА Новости
Биочип для диагностики возбудителей внебольничных пневмоний, включая COVID-19, будет работать как экспресс-тест. Механизм его работы раскрыли в Нижегородском институте эпидемиологии и микробиологии имени академика Блохиной Роспотребнадзора. Об этом сообщает РИА Новости.
«Он выглядит, как небольшая пластина размером 25 на 75 миллиметров, на которой искусственно синтезированы короткие олигонуклеотидные зонды, позволяющие определять «генетический портрет» возбудителей внебольничных пневмоний», — рассказали специалисты и добавили, что биочип не будет вживляться в человека.
В рамках испытаний новой разработки, которые пройдут в 2023-2024 годах, у пациента будут брать образцы биоматериалов. В институте сообщили, что с помощью устройства в условиях лаборатории можно будет обнаружить наличие вируса в мокроте, крови, бронхоальвеолярном лаваже и слюне.
Ранее в Роспотребнадзоре сообщили о разработке биочипа для тестирования на COVID-19. Кроме Нижегородского института, испытания проходят и в Инжиниринговом центре микротехнологии и диагностики СПбГЭТУ «ЛЭТИ». Также участвуют НИИ гриппа министерства здравоохранения РФ, НИИ особо чистых биопрепаратов и Санкт-Петербургский НИИ эпидемиологии и микробиологии имени Пастера.
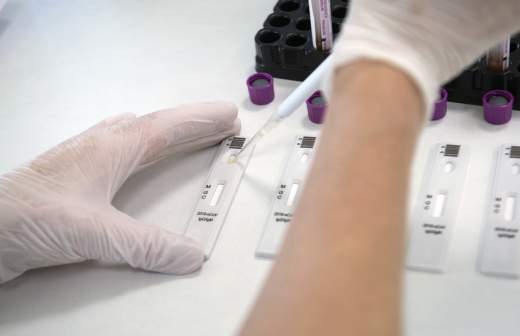
Экспресс-тесты BIOZEK
Назначение
Экспресс-тест COVID-19 IgG/IgM представляет собой иммунохроматографический анализ для качественного определения антител IgG и IgM к COVID-19 в пробах цельной крови.
Принцип действия
Экспресс-тест COVID-19 IgG/IgM (цельная кровь)
Представляет собой качественный иммуноанализ для выявления антител IgG и IgM к COVID-19 в пробах цельной крови. Этот тест состоит из двух компонентов, компонента IgG и компонента IgM.
В компоненте IgG нечеловеческий IgG нанесен в области тестовой линии IgG. Во время тестирования проба реагирует с частицами, покрытыми антигеном COVID-19 в тест-кассете. Затем смесь перемещается вверх по мембране хроматографически по капиллярному принципу и реагирует с нечеловеческим IgG в области тестовой линии IgG, если проба содержит антитела IgG к COVID-19. В результате этого в области тестовой линии IgG проявится цветная линия. Аналогично, нечеловеческий IgM нанесен в области тестовой линии IgM, и если проба содержит антитела IgM к COVID-19, комплекс конъюгат-образец реагирует с нечеловеческим IgM. В результате в области тестовой линии IgM проявится цветная линия.
Реагенты
Тест содержит нечеловеческий IgM и нечеловеческий IgG в качестве реагента для захвата, антиген COVID-19 в качестве реагента для обнаружения.
Забор и подготовка проб
Экспресс-тест COVID-19 IgG/IgM можно выполнять с использованием цельной крови (венепункция или из пальца).
Для отбора проб цельной крови из пальца:
Добавьте пробу цельной крови из пальца в тест, используя капиллярную трубку или пипетки для забора крови, идущие в наборе:
Материалы
Предоставленные материалы
Необходимые материалы (не предоставленные)
Инструкция по эксплуатации
Позвольте тесту, образцу, буферному раствору и/или контролям достичь комнатной температуры (15-30°C) перед тестированием.
Для пробы цельной крови при венепункции:
Для пробы цельной крови из пальца:
Примечание: рекомендуется использовать буфер в течении 6 месяцев с момента открытия флакона.
Интерпретация результатов
IgG положительный
Проявляются две цветные линии:
IgM положительный
Проявляются две цветные линии:
IgG и IgM положительный
Проявляются три цветные линии:
Примечание: Интенсивность цвета в областях тестовой линии может варьироваться в зависимости от концентрации антител к COVID-19, присутствующих в пробе. Поэтому любой оттенок цвета в области тестовой линии следует считать положительным.
Отрицательный
Одна цветная линия проявляется в области контрольной линии (С).
Линии в области IgG и области IgM не проявляются.
Ошибка тестирования
Контрольная линия не проявляется:
Недостаточный объем пробы или неправильная процедура выполнения теста являются наиболее вероятными причинами сбоя контрольной линии.
Пересмотрите процедуру выполнения и повторите тестирование, используя новый тест.
Если проблема сохраняется, немедленно прекратите использование тестового набора и обратитесь к местному дистрибьютору.
Чипировать COVID: уникальный биосенсор выявит инфекцию за десять минут
Российские ученые разрабатывают уникальную систему экспресс-диагностики COVID-19, которая обещает стать самой быстрой в стране. На весь анализ уйдет всего десять минут. Биотехнологи смоделировали пептидные молекулы, схожие по строению с «входными воротами» коронавируса в клетки человека. Если в пробе есть вирусы, они «прицепятся» к пептидам, а с помощью оптического устройства можно будет сразу увидеть их яркое свечение. Также созданные молекулы планируют использовать в противовирусной терапии — сделанные на их основе мази и спреи не позволят патогену проникать в организм, так как «захватят» шипы вируса и лишат их возможности присоединяться к клеткам эпителия человека.
Лаборатория на чипе
Ученые Санкт-Петербургского государственного электротехнического университета «ЛЭТИ» разрабатывают инновационную систему экспресс-диагностики и лечения COVID-19 с помощью пептидов, пространственно-комплементарных (подходящих, как замок и ключ) шипу коронавируса. Дело в том, что при заражении SARS-CoV-2 адсорбируется на поверхности клеток с помощью шипов через рецептор ACE-2, который присутствует в клетках легких и других органов и является «входными воротами» для коронавируса. Затем патоген проникает в клетку и запускает процессы формирования своих копий с помощью внедрения собственной РНК в генетический аппарат клетки. В результате клетка превращается в маленькую «фабрику» по сборке новых вирионов коронавируса.
Санкт-Петербургский государственный электротехнический университет ЛЭТИ
Специалисты ЛЭТИ пришли к выводу: для инактивации патогена и для экспресс-анализа на его наличие необходимы молекулы олигопептидов (соединений, представляющих собой короткие цепочки из аминокислот очень маленького размера. — «Известия»), обладающие пространственной структурой, комплементарной шипам коронавируса так же как и ACE-2. Биочип с такими молекулами позволит «связать» SARS-CoV-2, и оперативно идентифицировать его, и при этом блокировать вирус, лишив его возможности присоединяться к рецептору клеток человека, сообщила «Известиям» ведущий научный сотрудник ЛЭТИ, кандидат физико-математических наук Татьяна Зимина. С помощью созданной в университете компьютерной программы Protein-3D ученые смоделировали две подходящие последовательности аминокислот.
— Одна из них содержит всего восемь аминокислотных остатков. Ее можно использовать в виде раствора в диагностическом биочипе, — пояснила Татьяна Зимина. — Вторая достигает 15 аминокислотных остатков, что обеспечит еще большую прочность связывания последовательности с шипом вируса. Таким образом, второй пептид будет практически полностью связывать все группы, участвующие во взаимодействии коронавируса SARS-CoV-2 с АСЕ-2.
Быстрее всех
Сейчас ученые тестируют обе последовательности и разрабатывают прототип платформы биочипа. В случае успешных испытаний новая тест-система станет самой быстрой в России — идентифицировать коронавирус она сможет всего за десять минут. Высокая скорость анализа достигается благодаря применению технологий микроэлектроники, которые позволяют минимизировать все ручные операции (подготовка препарата, смешивания реагентов), а сам процесс нахождения вируса с помощью чипа быстр и автоматизирован. Кроме того, такие системы мобильны и не требуют специальных помещений.
— Эксперименты с использованием подобных пептидных биочипов нам неизвестны, — отметила в разговоре с «Известиями» Татьяна Зимина. — Наша методика такова. Поскольку вирус находится в эпителии, для анализа необходима мокрота или мазок из горла или носа. На чипе из стекла или полимера размером с предметное стеклышко имеется входной резервуар с раствором, куда помещается проба для анализа. Чип вставляется в считывающее устройство, где раствор проходит мимо площадок с пептидами.
Если в пробе есть вирусы, они «прицепятся» к пептидам. А с помощью оптического устройства можно будет сразу увидеть их яркое свечение. Регистрация присоединившихся белков на таком биочипе проводится с использованием оптического метода, также разработанного в ЛЭТИ.
Ученые подчеркивают, что разработанные пептиды можно использовать и в противовирусной терапии. Если приблизить их к вирусу, они «захватят» его шипы и инактивируют патоген. В результате он не присоединится к клеткам эпителия. Такие молекулы можно включить в состав средств для наружного применения. Они могут быть использованы в виде аэрозоля, порошка или мази для носа как в лечебной, так и в профилактических целях.
Перспективная разработка
Пептидные взаимодействия — перспективная технология, сообщил «Известиям» директор Института медицинской паразитологии, тропических и трансмиссивных заболеваний им. Е.И. Марциновского Сеченовского университета (вуз-участник проекта «5-100») Александр Лукашев.
— Этот метод в будущем может лечь в основу портативных сенсоров, определяющих вирус в реальном времени в местах скопления людей. Использование аналогов рецептора человека обеспечит выявление даже мутантных форм вируса (что не гарантировано при использовании антител), поскольку именно взаимодействие с рецептором определяет патогенез заболевания. Конечно, разработка терапии COVID-19 с использованием этого метода — вопрос более отдаленной перспективы, поскольку предстоит еще значительный объем испытаний, — подчеркнул ученый.
Описанный метод в теории выглядит интересно, а о возможности использования пространственных особенностей вируса SARS-CoV-2 имеется ряд научных статей в журналах с мировым именем, сообщил «Известиям» заместитель заведующего лабораторией анализа показателей здоровья населения и цифровизации здравоохранения МФТИ Станислав Отставнов.
— Правда, встает закономерный вопрос, почему принципы, известные и до пандемии COVID-19, не привели к перевороту в лечении других вирусных инфекций, к примеру вируса иммунодефицита человека, —отметил эксперт.
Ученым из ЛЭТИ предстоит пройти большой путь от проверки гипотезы до внедрения в клиническую практику эффективной технологии. Сами специалисты говорят, что на весь цикл испытаний вплоть до сертификации Роспотребнадзором уйдет от восьми до десяти месяцев. Работу над самой быстрой тест-системой и лекарством от коронавируса специалисты ЛЭТИ ведут совместно с НИИ гриппа Министерства здравоохранения РФ, НИИ особо чистых биопрепаратов, Санкт-Петербургским НИИ эпидемиологии и микробиологии имени Пастера.
Без ограничений, но в маске
Недавно главный пульмонолог Минздрава РФ Сергей Авдеев заявил, что многие неправильно понимают суть ослабления ограничений, введенных из-за пандемии коронавируса в стране. В разговоре с журналистами он отметил, что на сегодняшний день можно наблюдать явное снижение новых случаев заболевания коронавирусом: «Это, конечно, большой шаг в сторону уменьшения размеров пандемии. В масштабах страны пока ничего существенного не происходит: можно говорить, что сегодня мы имеем определенные успехи в борьбе с коронавирусной инфекцией, и этим обусловлено снятие ограничений», — рассказал он в интервью ТАСС.
Однако, по словам врача, увеличение числа контактов между людьми после снятия ряда ограничительных мер может привести к новым случаям заражения.
— Здесь самое важное — те самые мероприятия, о которых так много говорят врачи, Роспотребнадзор, СМИ. Мы должны соблюдать социальную дистанцию, носить маски, а в помещениях и перчатки. Всё это позволит снизить риски негативного сценария, — сказал Авдеев.
Ранее представители ВОЗ заявили о выходе России на плато по коронавирусу. Отечественные специалисты говорят, что это закономерно и число инфицированных будет уменьшаться.
— Теория эпидемиологии учит, что после пика заболеваемости должна быть достигнута стадия плато, а затем количество вновь заболевших постепенно начнет снижаться, — рассказала «Известиям» старший научный сотрудник Института Х-Вio ТюмГУ Мария Орлова.
По состоянию на 14 июня в России подтверждено 528 964 случаев коронавируса, 280 050 человек выздоровели, 6948 умерли от новой инфекции. Общее число заразившихся коронавирусом в мире к утру 14 июня превысило 7,76 млн человек. Пандемия охватила 188 стран. Об этом свидетельствуют данные проекта Университета Джонса Хопкинса, опубликованные на сайте.
Нужно ли вживлять в тело, и как он работает: что известно о биочипе для выявления коронавируса
Для чего нужен биочип
О том, что нижегородские учёные начали разрабатывать ДНК-биочип, стало известно совсем недавно. Поэтому вопросов к этому изобретению пока предостаточно. Итак, биочип нужен для выявления возбудителей пневмоний, в том числе коронавируса. Этот инструмент позволит проводить комплексную диагностику внебольничных пневмоний, расследовать вспышки заболеваемости, вовремя принимать противоэпидемические меры на региональном и национальном уровнях.
Как работает ДНК-биочип для выявления COVID-19
ДНК-чип – это диагностический инструмент, выявляющий бактериальные и вирусные возбудители пневмоний, в том числе COVID-19. С его помощь в разных биосубстратах (кровь, слюна и др.) можно будет обнаружить одновременно до 12-14 инфекций.
Биочип – экспресс-тест, который даёт возможность поставить диагноз. Это небольшая пластина, размером 25х75 мм, на которой имеются вещества, позволяющие определить «генетический портрет» инфекции. Биочип не вживляют в организм пациента, у него берут лишь образцы биоматериала, которые отправляют в лабораторию, где определяют наличие вирусов или бактерий.
Когда появится биочип для выявления коронавируса
Прежде чем приступить к массовому производству биочипов, учёным предстоит оценить точность его работы. Апробацию ДНК-чипа планируется провести в 2023–2024 гг.
Коронавирусная болезнь 2019 (COVID-19): Диагностика
ВВЕДЕНИЕ Коронавирусы – важные патогены человека и животных. В конце 2019 года новый коронавирус был идентифицирован как причина кластера случаев пневмонии в Ухане, городе в китайской провинции Хубэй. Он быстро распространился, что привело к эпидемии по всему Китаю, за которой последовало увеличение числа случаев заболевания в других странах по всему миру. В феврале 2020 года Всемирная организация здравоохранения обозначила заболевание как COVID-19, что означает коронавирусную болезнь 2019 года [ 1 ]. Вирус, вызывающий COVID-19, обозначен как коронавирус 2 тяжелого острого респираторного синдрома (SARS-CoV-2); ранее он назывался 2019-nCoV.
Понимание COVID-19 постоянно развивается. Временное руководство было выпущено Всемирной организацией здравоохранения и Центрами США по контролю и профилактике заболеваний [ 2,3 ]. Ссылки на эти и другие руководящие принципы общества можно найти в другом месте. (См. «Ссылки на правила общества» ниже.)
Управление COVID-19 также подробно обсуждается в другом месте:
Вопросы, связанные с COVID-19 у беременных женщин и детей, обсуждаются в другом месте:
См. Обзоры по конкретным темам для получения подробной информации об осложнениях COVID-19 и проблемах, связанных с COVID-19, у других групп пациентов.
Клиническое подозрение – Возможность COVID-19 следует рассматривать в первую очередь у больных с впервые выявленной лихорадкой и / или симптомами дыхательных путей (например, кашель, одышка). Его также следует рассматривать у пациентов с тяжелыми заболеваниями нижних дыхательных путей без какой-либо явной причины. Другие постоянные симптомы включают миалгию, диарею и нарушения запаха или вкуса ( таблица 1 ) (см. «Коронавирусная болезнь 2019 (COVID-19): клинические особенности», раздел «Первоначальное проявление» ). Хотя эти синдромы могут возникать при других респираторных вирусных заболеваниях, вероятность COVID-19 увеличивается, если пациент:
● За последние 14 дней имел тесный контакт с подтвержденным или подозреваемым случаем COVID-19, в том числе по работе в медицинских учреждениях. Тесный контакт включает нахождение на расстоянии примерно шести футов (около двух метров) от человека с COVID-19 более нескольких минут без использования средств индивидуальной защиты (СИЗ) или непосредственный контакт с инфекционными выделениями без использования СИЗ.
Хотя нет конкретных клинических признаков, которые могли бы надежно отличить COVID-19 от других вирусных респираторных инфекций, некоторые особенности могут вызывать более высокий уровень клинического подозрения. Развитие одышки через несколько дней после появления первых симптомов указывает на COVID-19 [ 4 ]. В одном исследовании медицинских работников (в основном женщин в возрасте от 20 до 40 лет), которые были протестированы на SARS-CoV-2 из-за постоянных легких симптомов, аносмия и миалгии были наиболее тесно связаны с положительным результатом теста [ 5 ]. Другие, более необычные находки, такие как впервые возникшие ознобитые поражения (например, «пальцы ног COVID»), также усиливают подозрение на COVID-19. Однако ни один из этих результатов не устанавливает окончательного диагноза COVID-19 без микробиологического тестирования.
Пациенты с симптомами – по возможности, все пациенты с симптомами и подозрением на инфекцию (см. «Клинические подозрения» выше) должны пройти тестирование; окончательный диагноз нельзя поставить без микробиологического исследования. Однако ограниченные возможности могут помешать тестированию всех пациентов с подозрением на COVID-19. У местных отделов здравоохранения могут быть определенные критерии для тестирования.
В инфекционной Общество Америки (IDSA) предложил приоритеты для тестирования при тестировании емкости ограничено ( таблица 2 ); к высокоприоритетным лицам относятся госпитализированные пациенты (особенно тяжелобольные с необъяснимым респираторным заболеванием) и лица с симптомами, которые являются медицинскими работниками или службами первой помощи, работают или проживают в условиях коллективного проживания или имеют факторы риска тяжелого заболевания [ 6 ].
Европейский центр профилактики и контроля заболеваний также предложил стратегии тестирования, когда ресурсы тестирования ограничены.
Во многих случаях из-за ограниченной доступности тестов диагноз COVID-19 устанавливается предположительно на основе сопоставимых клинических проявлений в условиях риска воздействия, особенно когда нет очевидной другой причины симптомов. Ведение подозреваемых случаев, когда тестирование недоступно, обсуждается в другом месте. (См. Раздел «Тестирование на COVID-19 недоступно» ниже.)
Выберите бессимптомных людей – тестирование некоторых бессимптомных людей также может иметь важное значение для общественного здравоохранения или целей инфекционного контроля. Возможные показания для тестирования бессимптомных лиц включают [ 7,8 ]:
● Скрининг госпитализированных пациентов в местах с высокой распространенностью (например, положительный результат ПЦР ≥10% в сообществе).
● До срочных хирургических процедур или процедур, связанных с образованием аэрозолей.
В Соединенных Штатах Центры по контролю и профилактике заболеваний (CDC) предлагают не проводить повторное тестирование бессимптомных лиц, которым ранее был поставлен диагноз SARS-CoV-2 в течение предшествующих трех месяцев из-за низкой вероятности того, что повторный положительный тест в течение этого интервала времени представляет собой активное повторное заражение. (См. «Устойчивый или повторяющийся положительный результат NAAT» ниже.)
Первоначальное тестирование и сбор образцов – тестирование амплификации нуклеиновых кислот (NAAT), чаще всего с использованием анализа полимеразной цепной реакции с обратной транскрипцией (RT-PCR), для обнаружения РНК SARS-CoV-2 из верхних дыхательных путей является предпочтительным начальным диагностическим тестом для COVID-19 [ 11 ]. В некоторых условиях первоначальным тестом может быть тестирование на антиген, но чувствительность тестов на антиген ниже, чем у NAAT, и отрицательные тесты на антигены должны подтверждаться тестом NAAT.
Образцы верхних дыхательных путей являются основными образцами для SARS-CoV-2 NAAT. В США CDC рекомендует собрать один из следующих образцов [ 12 ]:
● Образец мазка из носоглотки, взятый врачом
● Образец мазка из носа из обоих передних носовых ходов, взятый врачом или пациентом на месте или дома
● Промывание / аспират носа или носоглотки, полученное врачом.
● Образец мазка из ротоглотки, взятый врачом.
Тем не менее, нет уверенности в выборе оптимального образца из верхних дыхательных путей. IDSA предлагает образцы из носоглотки, средней носовой раковины или носа, а не образцы из ротоглотки (или слюны) из-за ограниченных данных, предполагающих более низкую чувствительность образцов из ротоглотки [ 8 ]. Однако последующие исследования показали, что образцы слюны выгодно отличаются от образцов из носа, а в Соединенных Штатах несколько анализов на основе слюны получили разрешение на экстренное использование. Чувствительность теста с разными образцами обсуждается в другом месте. (См. «Точность» ниже.)
Дополнительную информацию о тестировании и обращении с клиническими образцами можно найти на веб-сайте CDC.
Интерпретация теста и дополнительное тестирование
Отрицательный результат NAAT – для многих людей одного отрицательного результата NAAT достаточно, чтобы исключить диагноз COVID-19. Однако ложноотрицательные тесты NAAT (например, ОТ-ПЦР) из образцов из верхних дыхательных путей были хорошо задокументированы (см. «Точность» ниже). Если первоначальный анализ отрицательный, но подозрение на COVID-19 остается (например, симптомы, наводящие на мысль без очевидной альтернативной причины) и подтверждение наличия инфекции важно для лечения или инфекционного контроля, мы предлагаем повторить тест. Оптимальные сроки для повторного тестирования неизвестны; обычно его проводят через 24–48 часов после первоначального теста. Повторять тестирование в течение 24 часов не рекомендуется.
У пациентов с признаками заболевания нижних дыхательных путей образцы из нижних дыхательных путей могут быть вариантом для тестирования NAAT [ 8,16 ]. Мы согласны с рекомендациями IDSA по резервированию анализа NAAT образца нижних дыхательных путей для госпитализированных пациентов, у которых есть первоначальный отрицательный результат теста на образец из верхних дыхательных путей, но у которых сохраняется подозрение на инфекцию SARS-CoV-2 нижних дыхательных путей [ 8 ]. Для образцов из нижних дыхательных путей следует собрать отхаркивающую мокроту у пациентов с продуктивным кашлем, а аспират трахеи или бронхоальвеолярный лаваж – у интубированных пациентов. Большинство NAAT не получили разрешения на экстренное использование образцов нижних дыхательных путей, поэтому лабораториям необходимо проверять эти типы образцов, а это может быть невозможно для всех лабораторий. Не рекомендуется отведение мокроты.
У госпитализированных пациентов с подозрением на COVID-19, у которых есть отрицательный результат SARS-CoV-2 NAAT, характерные лабораторные данные или результаты визуализации могут дополнительно подтвердить клинический диагноз COVID-19 и быть причинами для соблюдения мер инфекционного контроля (см. «Коронавирусная болезнь 2019 ( COVID-19): Клинические особенности », раздел« Результаты лабораторных исследований » и « Коронавирусная болезнь 2019 (COVID-19): Клинические особенности », раздел« Результаты визуализации » ). Также важно учитывать другие потенциальные причины симптомов у пациентов с отрицательными NAAT SARS-CoV-2.
Для пациентов, у которых заболевание наблюдается через три-четыре недели и у которых NAAT отрицательный, проверка серологического теста может быть информативной [ 17,18 ]. Если серологическое исследование проводится в этих условиях, мы предлагаем тест на IgG; также, вероятно, будет полезен общий тест на антитела, но данные для этой ситуации ограничены. Реактивный IgG может указывать на COVID-19, тогда как отрицательный тест может указывать на снижение вероятности. Однако надежность результата серологического теста зависит от конкретного теста и продолжительности заболевания. (См. Раздел «Серология для выявления предшествующей / поздней инфекции» ниже.)
Во многих случаях из-за ограниченной доступности тестов и опасений по поводу ложноотрицательных результатов диагноз COVID-19 устанавливается предположительно на основе сопоставимых клинических проявлений в условиях риска заражения (проживание в районе или поездка в район с широко распространенная передача в сообществе или известный контакт) при отсутствии других идентифицируемых причин.
Неопределенный результат NAAT – Интерпретация неубедительного или неопределенного результата зависит от конкретного проведенного теста амплификации нуклеиновых кислот (NAAT); Клиницист должен посоветоваться с лабораторией-исполнителем о дополнительных исследованиях.
В некоторых случаях неубедительный или неопределенный результат указывает на то, что был идентифицирован только один из двух или более генов, являющихся мишенями теста NAAT. Эти результаты можно рассматривать как предполагаемые положительные, учитывая высокую специфичность анализов NAAT. Если пациент находится на ранней стадии заболевания, для подтверждения может оказаться полезным повторное обследование.
Тестирование других патогенов – Если грипп и респираторно – синцитиальный вирус (RSV) циркулируют в обществе, разумно также испытание для этих вирусов при проверке SARS-CoV-2, так как это может иметь последствия для управления.
Однако обнаружение другого вирусного (или бактериального) патогена не обязательно исключает SARS-CoV-2 в местах, где широко распространена передача. Была описана коинфекция SARS-CoV-2 и другими респираторными вирусами, включая грипп, но сообщаемая частота варьируется [ 19–22 ].
СПЕЦИАЛЬНЫЕ МЕТОДЫ ДИАГНОСТИКИ
NAAT (включая RT-PCR) для диагностики текущей инфекции
В Соединенных Штатах Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) выдало разрешение на экстренное использование для многих различных анализов NAAT [ 25 ]; тестирование проводится Центрами по контролю и профилактике заболеваний (CDC), местными отделами здравоохранения, больничными лабораториями и некоторыми коммерческими справочными лабораториями. Для некоторых анализов пациент может собрать образец дома и отправить его в лабораторию [ 26,27 ]. Эти тесты имеют разные рабочие характеристики и время получения результатов (от 15 минут до нескольких часов) и разрешены для разных типов образцов. Время, необходимое клиницистам для получения результата, также зависит от того, как часто лаборатория проводит тест.
Объединенное тестирование образцов с помощью NAAT (т. Е. Тестирование нескольких образцов вместе и повторное тестирование отдельных образцов только в случае положительного результата теста пула) может улучшить лабораторные возможности тестирования [ 28–31 ]. Однако такой подход не сэкономит время и ресурсы в условиях высокой распространенности, поскольку частое повторное тестирование пулов с положительным результатом теста является обременительным; таким образом, его лучше всего использовать для групп населения с ожидаемой низкой распространенностью, таких как бессимптомные люди без известного воздействия. Клиницисты должны знать, что объединение образцов снижает чувствительность теста (в большей степени при большом размере пула) и может продлить время до индивидуального положительного результата.
Также были разработаны NAAT в местах оказания медицинской помощи, хотя некоторые из них менее чувствительны, чем лабораторные тесты [ 32 ].
Точность – Точность и прогностические значения NAAT SARS-CoV-2 систематически не оценивались. Это высокоспецифичные тесты [ 33,34 ]. Хотя NAAT обладают высокой аналитической чувствительностью в идеальных условиях (т. Е. Они способны точно определять низкие уровни вирусной РНК в тестируемых образцах, которые, как известно, содержат вирусную РНК), клиническая эффективность более вариабельна ( таблица 3 ).
Ложноположительные результаты редки, но сообщалось о некоторых платформах [ 35 ].
Зарегистрированные ложноотрицательные показатели колеблются от менее 5 до 40 процентов, хотя эти оценки ограничены, отчасти потому, что не существует идеального эталона для сравнения [ 36,37 ]. Например, в исследовании 51 пациента, который был госпитализирован в Китае с лихорадкой или острыми респираторными симптомами и в конечном итоге имел положительный результат ОТ-ПЦР на SARS-CoV-2 (в основном на мазках из горла), 15 пациентов (29 процентов) имели отрицательный исходный тест и только был диагностирован путем серийного тестирования [ 38 ]. В аналогичном исследовании 70 пациентов в Сингапуре первоначальное назофарингеальное тестирование было отрицательным у 8 пациентов (11 процентов) [ 39 ]. В обоих исследованиях у редких пациентов были неоднократные отрицательные результаты и положительные результаты только после четырех или более тестов. Однако были также предложены более низкие уровни ложноотрицательных результатов. В одном исследовании 626 пациентов, у которых был повторный тест носоглоточной RT-PCR в течение семи дней после первоначального отрицательного теста в двух крупных медицинских центрах в США, 3,5 процента повторных тестов были положительными [ 37 ].
Чувствительность теста, вероятно, зависит от типа и качества полученного образца, продолжительности заболевания на момент тестирования и конкретного анализа:
● Проведение теста в зависимости от типа образца – данные, сравнивающие точность тестирования из разных мест, ограничены, но предполагают, что чувствительность теста может варьироваться в зависимости от типа образца. Образцы из нижних дыхательных путей могут иметь более высокую вирусную нагрузку и с большей вероятностью дадут положительный результат, чем образцы из верхних дыхательных путей [ 40,41 ]. В исследовании 205 пациентов с COVID-19, образцы которых были взяты из разных мест, самые высокие показатели положительных результатов тестов на вирусную РНК были зарегистрированы при бронхоальвеолярном лаваже (95 процентов, 14 из 15 образцов) и мокроте (72 процента, 72 из 104 образцов). по сравнению с мазком из ротоглотки (32%, 126 из 398 образцов) [ 40 ].
Некоторые исследования показали, что уровни вирусной РНК выше и чаще обнаруживаются в носовых пробах по сравнению с пероральными образцами [ 40,42 ]. Например, в одном исследовании, в котором 117 пар образцов из носоглотки и ротоглотки были протестированы одновременно, 32 пары оказались несовместимыми с одним положительным и другим отрицательным тестом; образец из носоглотки дал положительный результат в 66% этих пар по сравнению с 34% для образца из ротоглотки [ 42 ]. Однако другие исследования не выявили более высоких уровней вирусной РНК в носоглотке по сравнению с образцами из ротоглотки [ 14 ].
Самостоятельный сбор образцов может снизить потребность в средствах индивидуальной защиты, поскольку поставщик медицинских услуг не занимается сбором образцов напрямую. Точность NAAT, по-видимому, относительно высокая для некоторых образцов, собранных самостоятельно (например, мазков из носа и образцов слюны). Чувствительность NAAT с образцами из носа или средней носовой раковины, собранными самостоятельно, может быть аналогична чувствительности к образцам из носоглотки, собранным врачом [ 43,44 ]. В исследовании, сравнивающем эффективность ОТ-ПЦР для этих разных образцов от примерно 500 пациентов, чувствительность образцов из носа и средней носовой раковины по сравнению с таковой из носоглотки составила 94 и 96 процентов соответственно [ 43 ]. Несколько исследований показали, что относительная чувствительность собранных самостоятельно образцов слюны по сравнению с образцами из носоглотки составляет 85 процентов и выше; оптимальный метод сбора слюны неизвестен, и инструкции по сбору в этих исследованиях различались [ 45-50 ].
Данные о выполнении тестов и уровнях вирусной РНК у бессимптомных пациентов ограничены [ 53 ]. Неизвестно, как скоро вирусная РНК может быть обнаружена после заражения и заражения.
● Производительность тестов в зависимости от типа анализа. Существуют также различия в пределах обнаружения среди основных коммерческих анализов NAAT, и повторное тестирование образцов на разных платформах может дать противоречивые результаты [ 33,34 ]. Кроме того, анализы NAAT в месте оказания медицинской помощи могут быть не такими чувствительными, как лабораторные [ 32 ].
Тестирование на антиген как альтернатива NAAT – тесты, которые обнаруживают антиген SARS-CoV-2, могут выполняться быстро и по месту оказания медицинской помощи и, таким образом, могут быть более доступными с более быстрым временем получения результатов, чем некоторые NAAT. Однако данные об эффективности тестов на антиген для SARS-CoV-2 ограничены, и они, как правило, менее чувствительны, чем NAAT ( таблица 3 ). Клиницисты должны знать о возможности получения ложноотрицательных результатов тестов на антигены; отрицательный результат теста на антиген не исключает заражения SARS-CoV-2. Отрицательные результаты теста на антиген следует подтверждать с помощью чувствительного NAAT, если клиническое подозрение велико [ 54 ].
Несмотря на то, что он не может обнаружить вирус на таких низких уровнях, как NAAT, тестирование на антиген может быть полезным для людей, которые находятся на ранних стадиях инфекции, когда репликация вируса находится на самом высоком уровне. Это также может быть полезно для повторного скрининга людей в местах скопления людей с высоким риском для выявления людей с SARS-CoV-2 и их изоляции; Моделирование исследований показало, что если частота тестирования достаточно высока, даже тесты с более низкой чувствительностью могут быть успешно использованы для снижения совокупного уровня инфицирования [ 55 ].
Некоторые производители продают экспресс-тесты на антигены в месте оказания медицинской помощи, а в Соединенных Штатах FDA выдало разрешения на экстренное использование некоторых тестов на антигены, которые проводятся с использованием мазков из носа [ 56 ].
Серологический анализ для выявления предшествующей / поздней инфекции – серологические тесты обнаруживают в крови антитела к SARS-CoV-2, а те, которые были надлежащим образом валидированы, могут помочь идентифицировать пациентов, у которых ранее была инфекция SARS-CoV-2, а также пациентов с текущей инфекцией, которые симптомы проявлялись в течение трех-четырех недель ( таблица 3 ). Поскольку серологические тесты с меньшей вероятностью будут реактивными в первые несколько дней или недель после инфицирования, они имеют очень ограниченную полезность для диагностики в острых условиях [ 23,57,58 ]. Проверка серологии через три-четыре недели после появления симптомов оптимизирует точность тестирования, поскольку чувствительность теста после пяти недель является неопределенной [ 18 ].
Мы предлагаем использовать тесты на антитела IgG или общие антитела, а не тесты на антитело IgM, антитело IgA или тесты дифференциации IgM / IgG из-за их большей точности; это соответствует рекомендациям Американского общества инфекционистов (IDSA) [ 18 ]. Чтобы максимизировать прогностическую ценность серологического теста, следует использовать тесты с высокой специфичностью (≥99,5 процента), а тестирование должно быть зарезервировано для лиц с высокой вероятностью предшествующей инфекции перед тестированием; CDC также предлагает альтернативную стратегию использования двухэтапного алгоритма тестирования, в котором первоначальный положительный результат подтверждается вторым, другим анализом антител [ 57 ]. В областях с низкой распространенностью серологии или низкой вероятностью заражения до проведения теста индивидуальные результаты следует интерпретировать с осторожностью, поскольку в этих условиях даже серологические тесты с высокой специфичностью все равно имеют низкую прогностическую ценность положительного результата (т. Е. Положительный результат теста может быть столь же вероятным. отражать ложное срабатывание как истинное срабатывание) [ 59 ].
Для развития детектируемых антител обычно требуется от нескольких дней до недель, а время до обнаружения антител зависит от теста [ 52,60-62 ]. В систематическом обзоре 38 исследований, в которых оценивалась чувствительность серологического тестирования по времени с момента появления симптомов у пациентов с COVID-19, IgM был обнаружен в 23 процентах случаев через одну неделю, в 58 процентах через две недели и в 75 процентах через три недели. ; соответствующие уровни обнаружения для IgG составляли 30, 66 и 88 процентов [ 63 ]. Другие исследования показали, что процент положительных IgG приближается к 100 процентам к 16–20 дням [ 17,64,65 ].
Однако в этих исследованиях использовались различные серологические тесты, в том числе тесты, разработанные в собственной лаборатории, и их чувствительность в разные сроки существенно различается. В частности, некоторые анализы латерального потока (которые используются для тестов на месте) менее чувствительны, чем иммуноферментные анализы или хемилюминесцентные иммуноанализы [ 66 ].
Специфичность также зависит от типа серологического анализа. В отличие от тестов на антитела IgG и общих антител, тесты на антитела IgM, антитела IgA и тесты дифференциации IgM / IgG обычно имеют специфичность ниже 99 процентов [ 18 ]. Перекрестная реактивность с другими коронавирусами и другими вирусными патогенами является потенциальной проблемой [ 67 ].
Продолжительность обнаружения антител неизвестна [ 68,69 ]. В одном исследовании было отмечено, что уровни IgG снижаются в среднем примерно на 75 процентов от острой фазы до ранней стадии выздоровления, а через восемь недель после заражения у 40 процентов бессимптомных пациентов и 13 процентов симптомных пациентов не обнаруживались IgG. [ 68 ].
Стойкие или рецидивирующий положительным NAAT – Пациенты с диагнозом COVID-19 может быть обнаружено тяжелого острого респираторного синдрома коронавирус 2 (SARS-коронавирус-2) РНК в образцах верхних дыхательных путей в течение нескольких недель после появления симптомов [ 13 ]. Повторно положительные тесты амплификации нуклеиновых кислот (NAAT) после нескольких отрицательных тестов также были хорошо задокументированы у некоторых пациентов с COVID-19.
Интерпретация положительного результата теста у человека, который выздоровел от лабораторно подтвержденного COVID-19 и снова подвергается NAAT из-за новых симптомов, является неопределенной. Исследования показали, что повторные положительные результаты NAAT вскоре после выздоровления от COVID-19 не означают повторного заражения (см. «Коронавирусная болезнь 2019 (COVID-19): эпидемиология, вирусология и профилактика», раздел «Иммунитет и риск повторного заражения»). ). Однако понимание защитного иммунитета к SARS-CoV-2 остается неполным, и не исключена возможность повторного заражения. В Соединенных Штатах Центры по контролю и профилактике заболеваний предлагают рассмотреть возможность повторного заражения, если у пациента есть положительный результат NAAT более чем через три месяца после первоначального заражения, и в таких случаях пациенту следует повторить изоляцию и установить тесные контакты. прослеживаться; положительный результат теста в течение трех месяцев после начала инфекции с меньшей вероятностью отражает повторное инфицирование [ 72 ].
ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТОВ UpToDate предлагает два типа учебных материалов для пациентов: «Основы» и «Помимо основ». Пособия по обучению пациентов основам написаны простым языком на уровне чтения с 5- го по 6- й класс и отвечают на четыре или пять ключевых вопросов, которые могут возникнуть у пациента о том или ином состоянии. Эти статьи лучше всего подходят пациентам, которые хотят получить общий обзор и предпочитают короткие, легко читаемые материалы. Обучающие материалы для пациентов Beyond the Basics длиннее, сложнее и детальнее. Эти статьи написаны на уровне чтения с 10- го по 12- й класс и лучше всего подходят для пациентов, которые хотят получить подробную информацию и хорошо владеют медицинским жаргоном.
Вот статьи по обучению пациентов, относящиеся к этой теме. Мы рекомендуем вам распечатать эти темы или отправить их пациентам по электронной почте. (Вы также можете найти статьи по обучению пациентов на самые разные темы, выполнив поиск по «информации о пациенте» и по интересующим ключевым словам.)
РЕЗЮМЕ И РЕКОМЕНДАЦИИ
● Возможность коронавирусного заболевания 2019 (COVID-19) следует рассматривать в первую очередь у пациентов с совместимыми симптомами ( таблица 1 ), в частности, с лихорадкой и / или симптомами респираторного тракта, которые проживают или путешествовали в районы с передачей инфекции в сообществе или которые недавний тесный контакт с подтвержденным или подозреваемым случаем COVID-19. Клиницисты также должны знать о возможности COVID-19 у пациентов с тяжелыми респираторными заболеваниями, когда невозможно установить другую этиологию. (См. Раздел «Клиническое подозрение» выше.)
● Тест амплификации нуклеиновых кислот (NAAT), чаще всего с использованием анализа полимеразной цепной реакции с обратной транскрипцией (RT-PCR), для обнаружения РНК SARS-CoV-2 из верхних дыхательных путей является предпочтительным начальным диагностическим тестом для COVID-19. (См. «Первоначальное тестирование и сбор образцов» выше.)
● Положительный результат NAAT на SARS-CoV-2 подтверждает диагноз COVID-19. (См. «Положительный результат NAAT» выше.)
● Для многих людей с симптомами одного отрицательного результата NAAT достаточно, чтобы исключить диагноз COVID-19. Однако, если первоначальный анализ отрицательный, но подозрение на COVID-19 остается высоким и подтверждение наличия инфекции важно для лечения или контроля инфекции, мы предлагаем повторить тест. В определенных ситуациях NAAT на образцах нижних дыхательных путей (для госпитализированных пациентов с признаками заболевания нижних дыхательных путей) или серология (для пациентов с симптомами в течение как минимум двух недель) может быть полезным дополнительным диагностическим тестом. (См. «Отрицательный результат NAAT» выше.)
● Серологические тесты обнаруживают в крови антитела к SARS-CoV-2 и могут помочь идентифицировать пациентов, которые ранее болели COVID-19 ( таблица 3 ). Выявление детектируемых антител обычно занимает от нескольких дней до недель; таким образом, серологические тесты менее полезны для диагностики в острых случаях. Серологические тесты следует использовать с осторожностью из-за различной эффективности среди доступных тестов, потенциальной низкой положительной прогностической ценности в условиях низкой серологической распространенности и неопределенных серологических коррелятов иммунитета. (См. Раздел «Серология для выявления предшествующей / поздней инфекции» выше.)