Новые русские вакцины против коронавируса
В России зарегистрирована вторая вакцина против COVID-19 — «ЭпиВакКорона» от ФБУН ГНЦ ВБ «Вектор» (пептидная белковая инактивированная вакцина). В скором времени ждем еще одну — цельновирионную инактивированную от Научного Центра исследований и разработки иммунобиологических препаратов имени М.П. Чумакова. Эта вакцина успешно прошла доклинические исследования — скоро начинаются исследования на людях.
Инактивированные вакцины используются аж с 1885 года, когда Луи Пастер разработал первую вакцину против бешенства. Сегодня с их помощью прививают
Антигеном таких вакцин является обезвреженный («убитый») возбудитель, который лишают «жизни» нагреванием или с помощью химических веществ.
Например, в Центре им. Чумакова для инактивации используют бета-пропиолактон. Это более удобный способ по сравнению с нагреванием или формальдегидом: нагревание может критически воздействовать на белки вируса и сильно изменить их (в этом случае вакцина будет неэффективна). С формальдегидом же многовато хлопот: на инактивацию уходит две недели, тогда как бета-пропиолактон «выполняет свою работу» (он «запирает« нуклеиновые кислоты внутри вириона) всего за сутки и потом нейтрализуется нагревом до 37 С [1].
Инактивированный вирус не может размножаться, заражать клетки или подавать еще какие-либо признаки «жизни», поэтому привитые инактивированными вакцинами не заразны. В отличие от живых вакцинных вирусов, «убитые» можно фасовать в разном виде:
Главное преимущество инактивированных вакцин в том, что они на порядок менее реактогенны по сравнению живыми. Однако их недостатки не всегда перевешивают достоинства:
Как производят «убитые» вакцины?
В первую очередь необходимо получить вакцинный штамм возбудителя. В случае с SARS-CoV-2 это непростая задача: не известно какой из циркулирующих штаммов больше подходит для вакцины и сможет ли он расти на стандартных клеточных линиях (в Центре им. Чумакова используют линию клеток Vero), а также какой титр антител считать защитным (из-за незначительного Т-клеточного ответа на такие вакцины, производителю приходится ориентироваться на титр антител привитых и сравнивать его с титром переболевших).
Потом необходимо культивировать (размножить) вирус на клеточной линии. Это делают в специальном биореакторе — агрегате с большой одноразовой емкостью, в которой находится питательная среда и шарики-микроносители с растущими внутри их клетками. Далее происходит примерно то же самое, что и в организме после заражения вирусом: зараженные клетки начинают в огромных количествах синтезировать вирусные частицы, а сами погибают (этот процесс занимает 3-4 дня).
Вирусные частицы инактивируют, фильтруют и очищают (хроматография) от клеток, а одноразовую емкость уничтожают [1]. Так же во избежание повторения трагической ошибки, которая произошла с американской инактивированоой полиовакциной в 1950-х годах, в которую случайно попал живой вирусный штамм (the Cutter incident)*, проверяют эффективность инактивации: добавляют «убитые» вирусы к клеткам и смотрят, могут ли они заразить их. На последнем этапе добавляют адъювант — гидроокись алюминия, который агрегирует вирусные частицы и помогает иммунным клеткам заметить эту «мертвую» субстанцию, а также стабилизаторы. Можно считать, что вакцина готова: ее остается расфасовать и провести контроль качества.
«С нашей вакциной, — рассказывает Любовь Козловская, заведующая отделом актуальных и вновь возникающих инфекций с пандемическим потенциалом Центра им. Чумаквоа — все, думаю, довольно понятно. Было ясно, что нам придется ее разрабатывать на том, что есть. У нас есть готовая платформа для инактивированных вакцин (имеется в виду вакцина против клещевого энцефалита — прим. автора). Когда ты производишь вакцину на существующей платформе, на существующей технологии, можно предполагать, какая у нее будет длительность иммунного ответа, как быстро поднимутся и какими приблизительно будут титры антител, какие будут побочные реакции и как можно их избежать» [1].
Исследование безопасности
Любая новая вакцина сначала проходит доклинические исследования на животных, в которых используют разные дозировки препарата и схемы вакцинации, оценивая его иммуногенность и безопасность. Аллергенность обычно проверяют на кроликах, хроническую токсичность — на морских свинках. Дальше любителям животных лучше не читать, потому что оценкой иммуногенности и фиксацией реакций дело не заканчивается: привитых животных заражают вирусом и через определенное время убивают. Исследователи проводят вскрытие, чтобы убедиться, что вакцина не вызывает антитело-зависимое усиление инфекции и не оказывает токсическое влияние на внутренние органы.
Исследования эффективности
Так как инактивированные вирусы не заражают клетки, на них формируется в основном адаптивный (антительный) иммунный ответ. Однако для более эффективной защиты от болезни необходимо активировать и Т-клеточное звено — представить фрагменты антигена Т-клеткам, некоторые популяции которых обладают памятью и быстро активируются при встрече с уже знакомыми патогенами. Для инактивированной вакцины — это довольно трудная задача.
Не знаю как обстоят дела с Т-клеточным ответом на вакцину от «Вектора» — пока обнародованы данные только по препарату Центра им. Чумакова: предварительные результаты экспериментов на мышах показывают, что после вакцинации формируется пул Т-клеток, которые начинают делиться при повторной встрече с антигеном [1].
По словам Любови Козловской из Центра им. Чумакова, самый творческий подход можно проявлять при проверке иммуногенности. Можно «взять тех животных, которые, как вы считаете, вам лучше подойдут. Все, что регламентировано, — это то, что их должно быть два вида. В нашем случае это были мыши и обезьяны-мармозеты. С ними немножко проще работать, чем с большими [приматами]. У нас есть своя колония, и это облегчает задачу. Ну и приматы значительно ближе к человеку, чем любая мышь» [1].
Чтобы понять вызывает ли вакцина иммунный ответ (хотя это не равно защите от заболевания), у привитых животных и добровольцев берут кровь на анализ. Антительный ответ проверяют, добавляя к крови возбудитель или его фрагменты, и подсчитывают количество «напавших» на него антител. Так как в случае с SARS-CoV-2 особое внимание уделяется нейтрализующим антителам (они не дают вирусу заражать клетки), то проверяют и их: подмешивают получившийся «кровавый коктейль» из вирусов и антител к клеткам, выращенным в лаборатории (in vitro), и смотрят сколько надо антител, чтобы клетки не заражались. Знакомое всем слово «титр» означает максимальное разведение сыворотки крови, при котором наблюдается эффект [2].
Т-клеточный ответ проверяют несколькими способами: чаще всего к образцам крови добавляют вирусы или их частицы и наблюдают начинают ли активно размножаться Т-лимфоциты, также измеряют количество гамма-интерферона, который Т-клетки выделяют в ходе активации [2].
Тем не менее по словам заведующего лабораторией сравнительной и функциональной геномики Института биоорганической химии РАН Юрия Лебедева, «Пролиферация Т-клеток при искусственно добавленном антигене в лабораторных условиях и повторная активация — не совсем строгий тест» [1]. То есть точно измерить Т-клеточный ответ и его эффективность этими двумя методами нельзя.
Будут ли эти вакцины эффективны против заболевания покажут исследования III фазы (о фазах клинических исследований читайте здесь) и массовые прививки (если до этого дойдет дело). В данный момент к третьей фазе подошла только вакцина от «Вектора», препарат Центра им. Чумакова готовится к первым испытаниям на людях.
Автор: Анна Ремиш, научный журналист и главный редактор журнала Mommy’s Mag.
Текст запрещен к копированию без моего письменного разрешения.
Моя группа про прививки в фейсбук Inter nos
Сноска:
* Некоторые партии инактивированной полиоакцины компании Cutter Laboratories содержали частично живые вирусы полиомиелита. В результате прививок ими у 204 детей развился паралич, 10 человек умерли.
Бета пропиолактон что это
В опытах с герпесвирусом типа I крупного рогатого скота установлено, что в процессе инактивации формальдегидом эпитопы гликопротеинов g I, g II и g IV на 80% теряют способность связывать соответствующие моноклональные антитела. Однако это не коррелировало с их способностью вызывать антительный ответ. Инактивация формальдегидом энтеровирусов не влияла на распознавание группоспецифического антигена Т клетками. В изготовлении инактивированных вакцин, кроме формальдегида, нашел применение глютаровый альдегид. Он вызывает агрегацию вирионов благодаря образованию межмолекулярных связей в результате взаимодействия формальдегида с аминогруппами поверхностных белков вирионов. При сшивке белковых молекул альдегидом блокируется до 2/3 остатков лизина. Инактивация глютаральдегидом не сопровождается заметным снижением антигенных свойств вирусов, вероятно, благодаря полимеризации белковых молекул.
Бета-пропиолактон представляет собой высокоактивный алкилирующий агент, нестойкий в водных растворах и легко гидролизуемый с образованием безвредных веществ: гидроакриловой и бета-оксипропионовой кислот. В связи с этим отпадает необходимость в нейтрализации избытка бета-пропиолактона и продуктов его распада.
Бета-пропиолактон оказывает инактивирующее действие на многие вирусы. При оптимальной концентрации бета-пропиолактона снижается инфекционность вируса ньюкаслской болезни без существенного изменения гемагглютинирующей, нейраминидазной и гемолизирующей активности. Бета-пропиолактон разрушает инфекционность вируса Сендай, не влияя на его антигенные свойства. Высказано предположение, что потеря инфекционности вирусами Сендай и ньюкаслской болезни обусловлена взаимодействием бета-пропиолактона с вирусным геномом. С помощью бета-пропиолактона удалось получить высокоактивные вакцины против бешенства и неинфекционные антигенноактивные препараты вируса катаральной лихорадки овец, а также инфекционного бронхита птиц.
Инактивация вирусов бета-пропиолактоном зависит от концентрации инактиватора, температуры взаимодействия и содержания белка в вирусной суспензии. Повышение концентрации бета-пропиолактона может привести к нежелательной реакции с вирусными белками и, вследствие этого, к снижению антигенной активности.
Из других химических веществ для инактивации вирусов представляет интерес гидроксиламин, который, как и бета-пропиолактон, полностью разлагается в течение короткого периода. Инактивирующее действие гидроксиламина определяется его взаимодействием с пиримидиновыми основаниями нуклеиновой кислоты, зависящим от величины рН. В слабокислой среде происходит, главным образом, изменение цитозина, а в щелочной — урацила. Обработка некоторых вирусов (полиомиелита, бешенства, западного и восточного энцефаломиелита лошадей, гриппа, ньюкаслской болезни, осповакцины и др.) гидроксиламином при оптимальном режиме инактивации не приводила к существенным изменениям их антигенной активности, что позволило использовать это вещество для изготовления диагностических антигенов и инактивированных вакцин.
Этиленимин и его производные оказывают сильное инактивирующее действие на вирусы, сохраняя их антигенные свойства. Инактивирующий эффект этиленимина на вирусы, по-видимому, объясняется депуринизацией и последующей деполимеризацией нуклеиновых кислот. Замена формальдегида этиленимином основывалась на следующих преимуществах. В отличие от формальдегида, вызывающего образование поперечных связей в вирусных белках, этиленимин оказывал влияние только на нуклеиновую кислоту. При 25°С инактивация вируса представляла собой быстрый, легко контролируемый линейный процесс, а полученные при этом полностью неинфекционные антигены оказались удобными в дальнейшей переработке — концентрировании и очистке.
Изучение кинетики инактивации вируса леса Семлики ацетилэтиленимином показало возрастание скорости инактивации с увеличением температуры (до 40°С) и концентрации инактиватора (до 0,1%). Оптимальной оказалась температура 37°С, так как при ее снижении ниже 23°С вирус полностью не инактивировался, а при повышении — происходила термоинактивация вируса и потеря протективных свойств. Отмечена перспективность применения ацетилэтиленимина для приготовления инактивированных вакцин против тогавирусов.
Для инактивации вирусов чаще применяют ацетилэтиленимин (АЭИ) и особенно димер этиленимина (ДЭИ), который значительно менее токсичен по сравнению с этиленимином. Использование азиридинов для приготовления инактивированных противовирусных вакцин во многом обязано исследованиям с вирусом ящура.
Одним из стимулов к проведению этой работы были часто наблюдаемые «хвосты» инфекционного вируса в противоящурных вакцинах, инактивированных формалином. Так, в результате обработки 0,05%-ным формальдегидом в течение 144 ч при температуре 26°С и рН 8,9 не получали полной инактивации, тогда как 0,05%-ный ацетилэтиленимин оказался высокоэффективным при воздействии в течение всего 12 ч при 37°С [60].
Азиридины применяли и для инактивации других вирусов, в частности, бешенства (0,05% АЭИ, 65 ч, 37°С), псевдобешенства (0,05% АЭИ, 4% 37°С), пар-вовируса свиней (ЭИ-5 ММ, 48-72 ч, 26°С), везикулярной болезни свиней, классической чумы свиней и гриппа А.
Имеются сообщения о большой эффективности производных этиленимина по сравнению с другими инактивирующими агентами. Преимущество заключалось в получении безопасных препаратов с выраженными антигенными свойствами. Преимущества АЭИ по сравнению с бета-пропиолактоном доказаны на примере вирусов ящура, везикулярной болезни свиней и других вирусов. При инактивации вируса лейкоза крупного рогатого скота оптимальные результаты получены с АЭИ и ДЭИ. Оба агента вызывали инактивацию инфекционности вируса, не изменяя активности вирусного гликопротеина, тогда как при инактивации формалином наблюдалось существенное снижение антигенной активности. При инактивации вирусов с дцРНК этиленимин и его производные действовали менее эффективно. Инактивация некоторых вирусов в присутствии CuS04 происходила без потери иммуногенности.
«Спутник V», «ЭпиВакКорону», «Модерну» делать будем? Ликбез по вакцинам против коронавируса
Один из популярных мемов, посвященный вакцинам против COVID-19
мем адаптирован автором статьи
Автор
Редакторы
Прошло чуть больше года с того момента, когда ВОЗ объявила пандемию, а мы уже прививаемся против ее «виновника» — коронавируса SARS-CoV-2. Удивительно, как всё совпало: он появился именно тогда, когда технологии позволяют расшифровать и опубликовать геном за считанные дни, когда у компаний Moderna и BioNTech уже были наработанные технологии производства мРНК-вакцин, а у НИЦ им. Н.Ф. Гамалеи — платформа для создания вакцин на основе аденовирусных векторов. Страшно подумать, как бы всё обернулось, случись это лет 15–20 назад. Интересно, было бы столько же скепсиса в отношении новых вакцин или все, не задумываясь, ринулись бы на прививку?
По статистике сайта gogov.ru, к 22 марта 2021 хотя бы одной дозой привито 6 054 542 человек.
Россия входит в число стран-счастливчиков, которым не надо выпрашивать вакцины у соседей. Наоборот, многие хотели бы прививаться нашими! В первую очередь речь идет, конечно, о векторной вакцине «Гам-КОВИД-Вак», более известной как «Спутник V». Она входит в тройку самых востребованных вакцин после Pfizer и AstraZeneсa: к середине февраля 2021-го ее одобрили в 26 странах мира; 4 марта начата экспертиза Европейским агентством по лекарственным препаратам (EMA), которая необходима для регистрации вакцины в ЕС. Главный инфекционист США Энтони Фаучи, отвечая на вопрос, привился бы он «Спутником» или китайской вакциной, прокомментировал: «Данные, которые я знаю о “Спутнике”, достаточно хорошие. У меня недостаточно информации о китайской вакцине (. ) но российские данные выглядят неплохо». В общем, желающих защититься от COVID-19 много, но «есть небольшой нюанс». Ответим на самые распространенные вопросы.
Смутные сомнения
Не опасно ли прививаться этими вакцинами — ведь их используют меньше года?
С коронавирусом мы «знакомы» чуть больше года, но до сих пор нет эффективной схемы лечения, в том числе той, которую можно было бы применять при первых симптомах болезни. К тому же, вопреки ожиданиям, за это время вирус не выродился в менее опасный: он медленно мутирует и, судя по всему, мутации не уменьшают его патогенности — только увеличивают заразность. На сегодняшний день COVID-19 остается опасным (5% заболевших будут находиться в тяжелом или критическом состоянии; около 2% умрут [3]), плохо изученным заболеванием с неприятными долгосрочными последствиями для переболевших:
Это то, о чем уже известно, однако есть предпосылки и к более серьезным явлениям:
Так как один из частых симптомов COVID-19 — потеря обоняния, такой сценарий возможен: обонятельная луковица соединяется с гиппокампом, который участвует в переводе информации из кратковременной в долговременную память.
Теперь посмотрим, чем нам предлагают привиться :
О видах вакцин против коронавируса вы можете прочитать в моей в статье «Гонка во спасение: безопасны ли вакцины против коронавируса?» [7] и посмотреть в инфографике «Гонки вакцин 2020» [8] на «Биомолекуле».
Для этих вакцин (за исключением двух последних ) уже опубликованы результаты всех фаз клинических исследований (по третьей фазе пока только предварительные, так как наблюдения за добровольцами продолжаются), а также первые пострегистрационные исследования. То есть мы уже знаем о них достаточно, чтобы судить об их безопасности и эффективности.
«ЭпиВакКорона» и «КовиВак» в данный момент проходят третью фазу клинических испытаний.
Конечно, у них есть побочные эффекты, но по сравнению с COVID-19 они скромно тушуются в уголке. Например, в III фазе клинического исследования наиболее актуального для нас «Спутника V» (аналогичные данные есть и по вакцинам AstraZeneсa [9], Pfizer [10] и Moderna [11]) были отмечены следующие нежелательные реакции:
Смертей или серьезных реакций, ассоциированных с вакциной, не было [2].
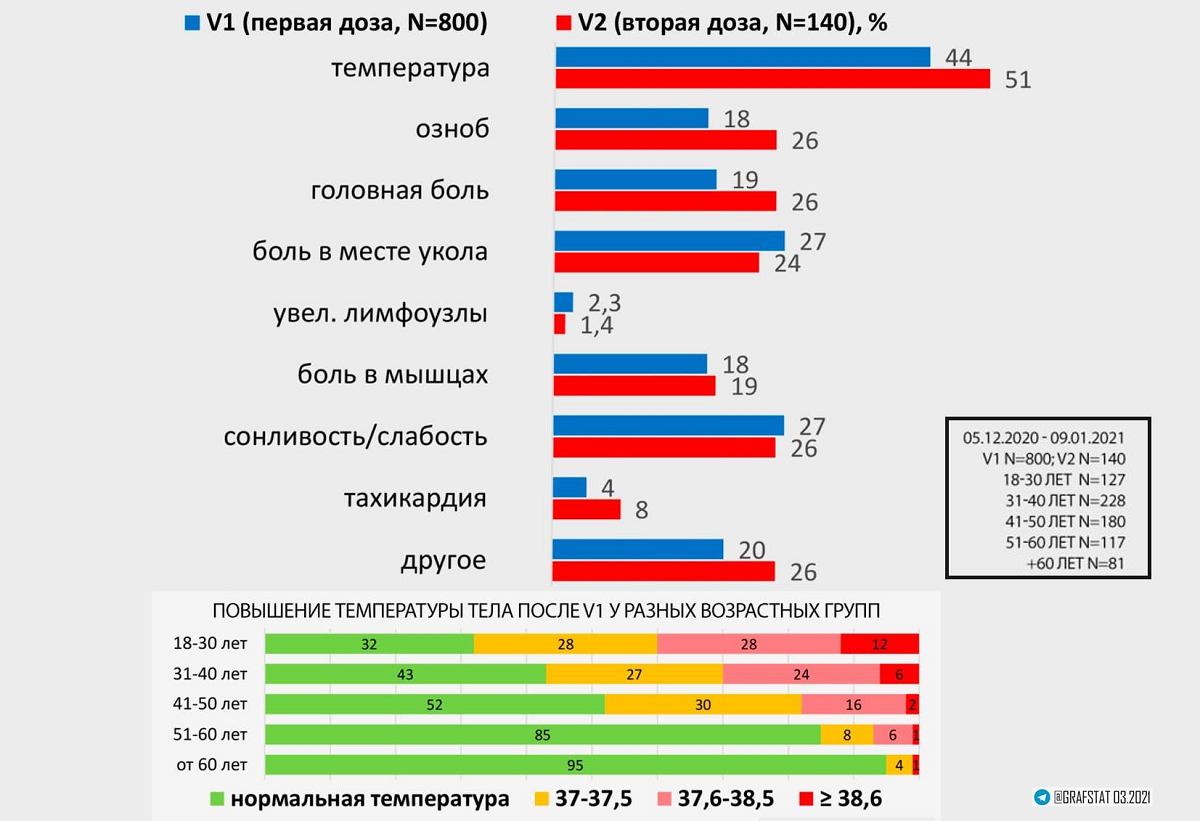
Благодаря большому количеству коммерческих лабораторий, в которых можно проверить титр антител, вокруг отечественных вакцин сложилась беспрецедентная ситуация: кроме данных производителя (мы ведь помним про конфликт интересов?), появились «народные исследования» в чатах Telegram. И хотя это не строго научные данные, учитывая текущую ситуацию, они представляют большую ценность. В соответствии с информацией «Телеграм»-канала «Народные отчеты о вакцинации от Covid-19 :: Проект V1V2», наиболее типичными реакциями у привитых являются:
Рисунок 1. Отзывы привитых «Спутником V». Данные по реакциям на обе дозы вакцины в соответствии с отчетами привитых в ходе гражданской вакцинации за период 05.12.2020–09.01.2021.
И хотя провокаторы упорно пишут, что после прививок «много смертей», это обыкновенное запугивание — ну как сейчас со всеми нашими СМИ, «народными исследованиями» и соцсетями можно скрыть массовый мор после прививок? Конечно, хотелось бы вакцину вообще без побочных явлений, но она вряд ли будет работать.
В итоге получается, что выбор стоит между риском попасть в 0,38% известных сейчас серьезных проблем со здоровьем после вакцинации и 10–15% риском оказаться в больнице с COVID-19 или даже пополнить те 2%, которым не повезет умереть от этой болезни.
НИЦ им. Гамалеи классифицирует нежелательные реакции в поствакцинальном периоде в соответствии со списком MedDRA (SAE list). В нем есть такие события, как тромбоз глубоких вен (1 случай) [2], аппендицит (1 случай), мерцательная аритмия (3 случая), панкреатит (1 случай) и т.п.
Обновление от 04.07.2021: в мире привито более 3,3 млрд разных противоковидных вакцин. Разговоры об их мнимой опасности устарели миллионы доз назад!
Никто не хочет делать эти прививки!
Прям так и никто? Если смотреть в глобальном масштабе, то миллионы жителей Земли мечтают оказаться на нашем месте — далеко не во всех странах есть даже тысячи доз хоть какой-нибудь вакцины. А там, где вакцины доступны, прививаются миллионы: про США, Россию и Израиль я писала выше — теперь посмотрим статистику по ЕС: на середину марта 2021 года там введено 51 млн доз разных противоковидных вакцин.
Однако в нашей стране к прививкам (не только против коронавируса) относятся, мягко говоря, настороженно. Есть и те, кто ни при каких обстоятельствах их не сделает. Тем не менее я думаю, что и в России привьется довольно много: сомневающимся присуще ориентироваться на свое окружение и опыт близких, поэтому когда люди увидят, что привитые друзья и родственники не только живы-здоровы, но и неплохо себя чувствуют, они могут изменить свое отношение к этим прививкам. Смущает одно — количество времени, которое на это уйдет: если массовая вакцинация пойдет медленно, SARS-CoV-2 будет циркулировать в нашей стране довольно долго. Не хотелось бы из-за необоснованных страхов «проигрывать» вирусу.
Чем могут быть чреваты скептицизм и отрицание
Запугивать друг друга и всего бояться стало плохой приметой нашего времени. Нюанс в том, что сейчас речь идет не о чем-то абстрактном, а о живых людях, которые могут не пережить такой, казалось бы, банальной вещи, как вирусная инфекция. Трудно поверить, что от нее умирают молодые и здоровые — всегда кажется, что погибнет кто-то другой: дряхлая старушка из глухой деревни или столетний дед. В действительности всё иначе, но те, кто не переплыл эту реку, уже не смогут сказать, что ошибались, и эта ошибка стала роковой.
Скорее всего, вы помните Николая Николаевича Филатова — профессора, доктора медицинских наук, члена-корреспондента РАН, замдиректора по науке НИИ вакцин и сывороток им. Мечникова и бывшего главного санитарного врача Москвы. В прошлом году его интервью были довольно популярны. Он жестко критиковал ограничения и утверждал, что «Это обычная респираторная инфекция», «. летальность 3,4%, ну максимум 4%! О чем это говорит? Да ни о чем». Но так уж получилось, что именно эта «обычная» инфекция стала для него фатальной: в начале февраля 2021 года Николай Николаевич умер от COVID-19. Ему было 66 лет.
Изучались ли эти вакцины на людях с хроническими заболеваниями?
О фазах клинических исследований читайте в цикле «Биомолекулы» «Клинические исследования».
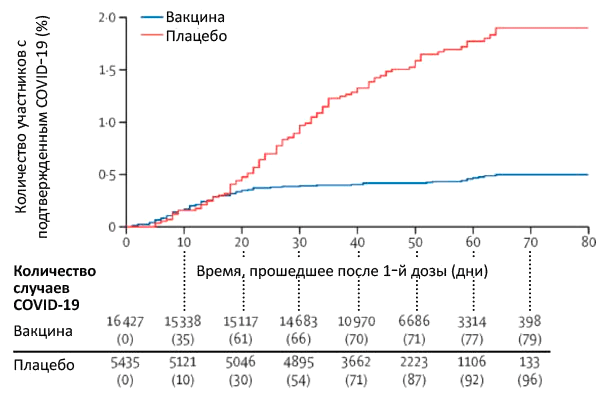
Впрочем, то, что эти вакцины безопасны, было ожидаемо — острее стоял вопрос об их эффективности (особенно после того, как ВОЗ и FDA были готовы признать эффективной вакцину, которая снижает заболеваемость даже на 50%). Но, судя по данным исследований III фазы, вакцины НИЦ им. Гамалеи, Pfizer/BioNTech и Moderna превзошли самые смелые ожидания и показывают эффективность в предотвращении COVID-19 выше 90% [2], [10], [11].
Обновление от 04.07.2021: уже накоплено много данных о безопасности вакцинации против коронавируса для людей с хроническими, онкологическими и аутоиммунными болезнями: «Сердечно-сосудистые заболевания не только не являются препятствием для вакцинации [против коронавирусной инфекции], но и являются дополнительным показателем для ее проведения», — информирует главный внештатный специалист-кардиолог Департамента здравоохранения города Москвы, профессор Е.Ю. Васильева. Ей вторит профессор М.Б. Анциферов, главный внештатный специалист Департамента здравоохранения города Москвы по профилю «эндокринология»: «Вакцинация от COVID-19 обязательно показана взрослым больным сахарным диабетом, ожирением, пациентам с другими эндокринными заболеваниями (. ). Приоритетными для вакцинации являются лица, страдающие сахарным диабетом с коморбидными сердечно-сосудистыми заболеваниями».
Еще не вечер: посмотрим что с вами будет года через два!
У скептиков не вышло спекулировать на опасности прививок (ведь после них людей не «откачивают пачками»), и они нашли новую опасность — долгосрочные последствия. А их так просто не опровергнешь! Если во времена Дженнера было принято стращать мутантами вроде человека-коровы, то нынче запугивают раковыми заболеваниями и проблемами с будущими детьми. А когда дело касается смертельных болезней и детей, критическое мышление может отказать. К тому же онкологические заболевания довольно распространены, и у части привитых (впрочем, так же как у непривитых или переболевших) что-нибудь обязательно обнаружат, поэтому сторонники этой идеи всегда могут гордо заявить: «Я же говорил!».
Наш мозг работает так, что если очень нужно найти закономерности, они найдутся: например, можно с успехом развить идею, что рак «косит» любителей овсянки или завсегдатаев кинотеатров. Раз люди, которые делают это, заболевают — значит, есть связь! Однако не всегда одно событие является следствием другого, даже если между ними прослеживается логика или временнáя взаимосвязь. Если говорить об онкологических заболеваниях, якобы возникающих из-за векторных вирусов «Спутника», то здесь, как ни странно, непривитые рискуют не меньше остальных: трудно найти человека, никогда не заражавшегося тем или иным штаммом аденовируса. И если уж принимать на веру этот пункт, то все переболевшие ими обречены. Так что в своем желании найти что-то очень опасное в этой вакцине скептики переходят грани разумного: векторные медицинские аденовирусы изучают уже ни один десяток лет не только в вакцинах, но и в терапии раковых заболеваний [12]. И, кстати, еще раз хочу вернуться к тому, о чем писала выше: вполне возможно, что у переболевших COVID-19 повышен риск развития онкологических заболеваний. Так что если вы боитесь рака, поменьше болейте! Не хотите болеть — придется прививаться.
По американским данным, опубликованным 12 февраля 2021 года [14], частота анафилактических реакций для вакцины Pfizer/BioNTech оценивалась в 4,7 случаев на 1 млн доз; для Moderna — 2,5 случаев (на тот момент было введено 9 943 247 доз и 7 581 429 доз соответственно); смертельных исходов не было. У 34% привитых препаратом Pfizer/BioNTech и 26% привитых Moderna уже наблюдались анафилактические реакции на введение других вакцин.
Я собрала самые серьезные осложнения разных вакцин (и они далеко не смертельны):
Каждая жизнь ценна, но анафилактический шок в одном случае на миллион, из которого выводят с помощью противошоковой терапии, меркнет перед риском смерти от той же кори — а это грозит минимум двум пациентам из 1000 заболевших. Так что если вы боитесь новых вакцин, вам нужно рассуждать не о том, что будет года через два, а интересоваться состоянием здоровья привитых в течение пары месяцев после вакцинации в соответствии с поэтической инструкцией:
Один старичок из столицы
Решил от ковида привиться.
Россия не спит
И чутко следит
За тем старичком из столицы.
Если и будут какие-то отсроченные реакции, то именно в это время.
Что касается длительных «последствий», то непонятно, как может повлиять на здоровье прививка, сделанная в прошлом году. Это то же самое, как обвинять в чем-либо продукты, которые вы съели много месяцев назад! Тем не менее вакциноскептики считают, что всё не так просто. Они опасаются аденовирусных векторов «Спутника» со «схемами» сборки шиповидного белка, которые могут случайно встроиться в половые клетки и передать эти «инструкции» потомству.
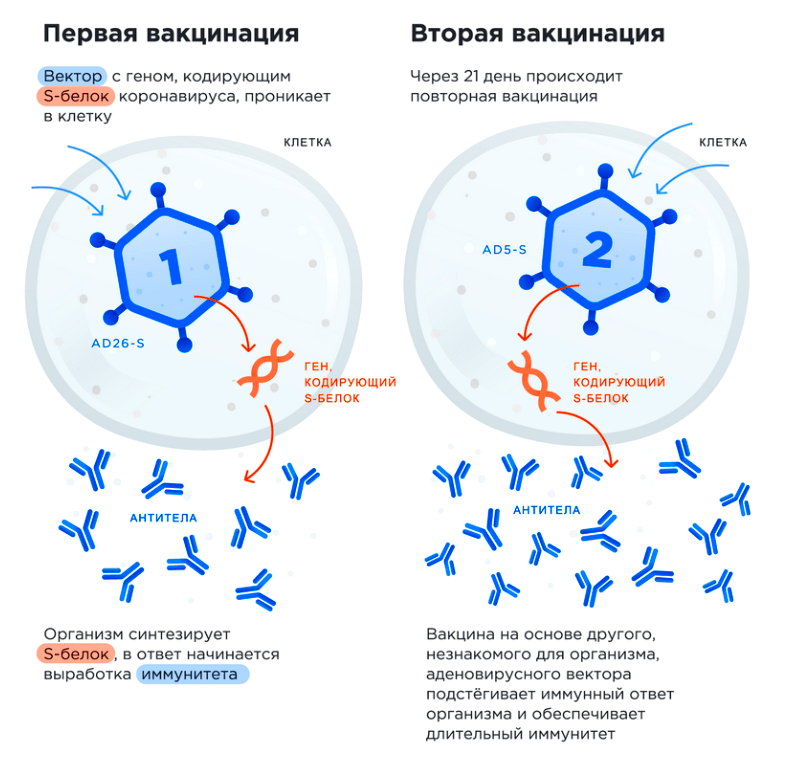
Однако каков механизм этой метаморфозы? Ведь в вакцине используются медицинские аденовирусные векторы. Они лишены генов E1A и E1B, поэтому не могут размножаться [17]. Их задача — не заразить будущих детей, а доставить гены, отвечающие за формирование S-белка, в клетки, и на этом закончить свою миссию. После прививки векторный вирус проникает в восприимчивую к нему клетку (а не в первую попавшуюся «по дороге»), раскрывает свою оболочку и сбрасывает инструкции для сборки шиповидного белка. Собраться обратно он не сможет, да и сама клетка уже не жилец: как только она выставит белки коронавируса на своей мембране, ее уничтожат силы клеточного иммунитета, или активированные векторным вирусом внутренние белки p53 и pRB запустят процесс самоуничтожения — апоптоза [18]. Короче говоря, ожидать рождения коронадетей, у которых годами будет синтезироваться S-белок, нет никаких оснований.
Не будут ли вакцины бесполезны из-за новых штаммов?
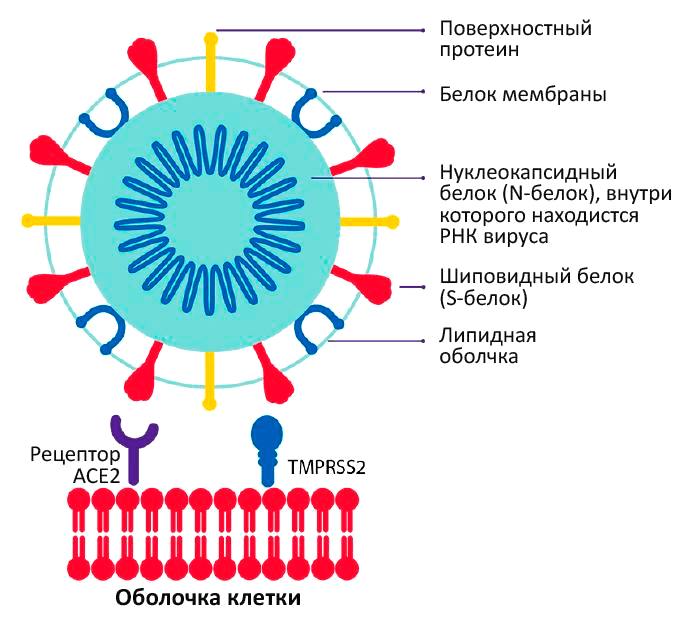
Коронавирус — не грипп. У него нет возможности комбинировать несколько поверхностных антигенов, так как на его поверхности есть только шиповидный белок, поэтому в плане эффективности вакцин к мутантным штаммам с ним меньше проблем. В ходе эволюции вирус модифицирует структуру S-белка, но если он изменит его кардинально, это закроет путь к связыванию с клеточным рецептором АСЕ2, и он не сможет заражать клетки (рис. 2).
Рисунок 2. Механизм связи коронавируса и клетки. Коронавирус связывается с клеточным рецептором АСЕ2 с помощью шиповидного (Spike) белка, путь в клетку ему «открывает» сериновая протеаза TMPRSS2. Здесь можно провести аналогию с входной дверью: S-белок — это ключ, АСЕ2 — замок, а сериновая протеаза — рука, которая поворачивает ключ в замке и открывает дверь.
Это значит, что вакцины, стимулирующие иммунный ответ к цельному S-белку, будут эффективны. Вопрос лишь в том, насколько упадет их протективная способность. Здесь возможны разные варианты. Есть информация, что у Оксфордской вакцины от AstraZeneca (векторная, на аденовирусе шимпанзе) есть определенные проблемы с южно-африканским штаммом: судя по результатам небольшого исследования в Южной Африке, она не предотвращает легкое или умеренное заболевание (тяжелых случаев среди участников зафиксировано не было) [19]. При этом представители ВОЗ, опираясь на свои данные, уверяют, что «вакцина защищает привитых от тяжелого течения COVID-19, госпитализации и смерти, в том числе и в отношении новых штаммов».
С этой вакциной изначально был нюанс во время исследования III фазы, когда часть добровольцев была привита с нарушением схемы: сначала им ввели дозу с меньшим количеством аденовирусных частиц, а потом — «догнали» повышенной дозировкой через 2–3 месяца. Остальных прививали одинаковыми дозами с интервалом в 6 недель. В итоге наибольшая эффективность (90%) была у нестандартной схемы, а у обычной она оказалась менее 80% [9].
Что касается «Спутника V», то его «КПД» в отношении актуальных для России и Москвы штаммов постоянно мониторится. Руководитель научной группы НИЦ им. Н.Ф. Гамалеи Дарья Егорова рассказала «Службе новостей ООН», что еще «. ни разу не было повода сомневаться в ее эффективности». В интервью Reuters заместитель директора центра им. Гамалеи по научной работе Денис Логунов проинформировал, что в ходе исследования эффективности ревакцинации «Спутником» вакцина «. показывает очень хороший результат в отношении новых мутаций коронавируса, в том числе против штаммов из Соединенного Королевства и ЮАР». Опубликованных данных по поводу эффективности первичного курса вакцинации пока нет, но директор НИЦ им. Гамалеи Александр Гинцбург во время онлайн-брифинга Международного пресс-центра «Sputnik-Казахстан» рассказал, что «на сегодняшний день экспериментально проверено, в том числе и в лабораториях нашего института, что (. ) сыворотка, полученная от вакцинированных “Спутником V”, прекрасно нейтрализует британский вариант возбудителя COVID-19». В отношении других штаммов «работа сейчас находится в прогрессе».
Безусловно, мутации вируса, а также повторные случаи заболевания, внушают беспокойство, поэтому за эффективностью вакцин ведется усиленное наблюдение. И если для южно-африканского штамма есть данные о снижении протективности по крайней мере в отношении некоторых вакцин [20], [21], то с «британским» дело обстоит лучше. Недавно вышел препринт статьи из Великобритании с результатами исследования медработников, привитых мРНК-вакциной Pfizer/BioNTech с декабря 2020-го по февраль 2021 года, когда он уже доминировал в Соединенном королевстве. Через 21 день после прививки эффективность одной дозы против заражения коронавирусом составила 72% (вакцинация защищала и от бессимптомной инфекции); спустя неделю после второй — она увеличивалась до 86%. Результаты исследования в Израиле также предполагают, что вакцина от Pfizer эффективна против этого штамма: на момент проведения он обусловливал до 80% случаев COVID-19 в стране. Авторы оценили эффективность вакцины против симптоматического заболевания в 94%.
Обновление от 04.07.2021: статистика стран, в которых хотя бы одной дозой привито более 60% населения, показывает, что вакцины работают даже в отношении суперзаразной дельты («индийский» штамм): они не всегда предотвращают заражение, но защищают от тяжелого течения и смерти. Например, в Великобритании, уже который день бьющей рекорды по количеству зараженных — ежедневно в стране фиксируется более 20 тысяч людей с положительным тестом, — смертность остается на очень низком уровне (количество умерших с апреля 2021 года не превышает 20–30 человек в день — сравните с 1823 погибшими за одно только 20 января).
По словам главного инфекциониста США Энтони Фаучи, 99,2% умерших от коронавируса были непривиты: «Подавляющая часть людей, попавших в беду, — это непривитые», — заявил он NBC.
Заместитель директора по научной работе НИЦ им. Гамалеи Денис Логунов сообщил INTERFAX, что эффективность «Спутника V» в отношении дельты остается на уровне 90%. Нужно учитывать, что эксперименты по нейтрализации проводят в культуре клеток, поэтому их результаты нельзя полностью отождествлять с реальной ситуацией. Тем не менее показатель заболеваемости привитых, действительно, разительно отличается от непривитых: по данным Минздрава РФ и Роспотребнадзора на конец июня (в разгар третьей волны и рекордным количествам госпитализированных в РФ) он не превышал 0,5%.
Можно ли прививаться.
. если недавно были сделаны другие прививки?
В инструкции к «Спутнику V» не указан интервал между ним и другими вакцинами, поэтому руководствуемся Российским календарем прививок, который допускает минимальный интервал между дозами разных вакцин в один месяц. Подтверждает это и анкета, которую заполняют перед вакцинацией, — первым же пунктом надо ответить на вопрос: «Проводились ли вам профилактические прививки в течение последних 30 дней?». То есть если вы прививались всего пару недель назад, вакцинацию против коронавируса придется отложить; во всех остальных случаях можете смело записываться на прививку.
. если имеется онкологическое заболевание, в том числе в ремиссии?
Раковые заболевания не указаны в качестве противопоказаний ни в инструкциях к одобренным в РФ вакцинам (вот они: «Спутник V», «КовиВак», «ЭпиВакКорона»), ни на сайте стопкоронавирус.рф. Однако вкладыш к «Спутнику» предупреждает, что «из-за недостатка информации вакцинация может представлять риск для пациентов со злокачественными новообразованиями» (хотя, по словам директора НИЦ им. Гамалеи Александра Гинцбурга, «на данный момент нет онкологических заболеваний, которые являлись бы противопоказанием для “Спутника V”, исключение — химиотерапия»). Производитель советует принимать решение о прививке в каждом конкретном случае, исходя из ситуации и соотношения пользы и риска. При этом необходимо учитывать, что люди с онкологическими заболеваниями являются уязвимой группой в отношении тяжелого течения или осложнений COVID-19, и во всем мире их прививают. Например, в США единственным абсолютным противопоказанием к одобренным FDA вакцинам (Pfizer/BioNTech, Moderna) является тяжелая шоковая аллергическая реакция на предыдущую дозу или на вспомогательные компоненты. Никаких специальных ограничений для вакцинации онкологических больных там нет.
. у меня астма / диабет / аутоиммунное заболевание?
Астма не является ни противопоказанием, ни предостережением к одобренным вакцинам против коронавируса.
С аутоиммунными заболеваниями сложнее: у «Спутника» в инструкции стоят те же предостережения, что и для онкологических больных с предупреждением, что «стимуляция иммунной системы может привести к обострению заболевания». Проблема в том, что «стимуляция иммунной системы» вследствие COVID-19 может быть еще серьезнее вплоть до гиперреакции, поэтому в других странах людей с аутоиммунными заболеваниями прививают.
Снова обращаюсь к американской практике. CDC дает добро на вакцинацию, если у вас:
У таких пациентов вакцинация может быть менее эффективна по сравнению с иммунокомпетентными людьми. Несмотря на то, что данные по безопасности вакцин у людей с этими заболеваниями пока не опубликованы (а паралич Белла вообще был зафиксирован у нескольких участников клинических исследований вакцины Moderna), CDC и FDA не перестраховываются, так как защита от COVID-19 важнее и перевешивает гипотетические риски прививок.
А уж людей с болезнями, при которых повышен риск тяжелого течения COVID-19, CDC рекомендует прививать в первую очередь. К ним относятся:
Возвращаясь к «народным» отчетам в Telegram, астматики, диабетики и люди с различными аутоиммунными заболеваниями охотно прививаются «Спутником».
Обновление от 04.07.2021: о правилах вакцинации людей с хроническими и аутоиммунными заболеваниями можно узнать из рекомендаций главных внештатных специалистов Департамента здравоохранения города Москвы.
. если я беременна или кормлю грудью?
Беременные и кормящие в России — священные персоны. Всё, что касается будущих малышей и грудничков, в нашей стране имеет оттенок «как бы чего не случилось». Это касается любого медицинского вмешательства: вы кормящая и заболели — лечитесь подорожником — больше ничего нельзя! (Хотя на самом деле уже давно известно, что кормящих можно лечить большим спектром медикаментов — LactMed и справочник Medications and Mothers’ Milk Томаса Хейла в помощь.) Естественно, всё то же самое относится и к вакцинации: «Прививки беременным? Что вы! Как можно?». У нас даже вакцина против дифтерии, коклюша и столбняка «Адасель», которой во всем мире прививают беременных, не одобрена для прививок будущим мамам. Но хорошо хоть не запрещена и содержит важное примечание: «Вакцинация при беременности не рекомендуется, за исключением случаев очевидного риска заражения коклюшем. В связи с тем, что вакцина является инактивированной, риск для эмбриона или плода маловероятен».
Переходим к коронавирусу. Беременность и лактация указаны в инструкциях к отечественным вакцинам в разделе «Противопоказания» (с 25.06.2021 беременность больше не является противопоказанием к вакцинации «Спутником V»). Но сделано это лишь потому, что их эффективность и безопасность у беременных и кормящих пока не изучались. Не изучались они нигде в мире, но как минимум в Великобритании, Израиле и США беременные и кормящие могут привиться против коронавируса, не скрывая своего положения: «Беременные, входящие в группу, рекомендованную для вакцинации от COVID-19, могут привиться». То же самое касается кормящих: гинекологи Великобритании прямым текстом заявляют, что «. нет правдоподобного механизма, с помощью которого компоненты вакцины могли бы попасть к ребенку через грудное молоко. Поэтому не нужно прекращать грудное вскармливание, чтобы пройти вакцинацию против COVID-19». Такое решение было принято по трем причинам:
По данным FDA на конец февраля 2021 года, ту или иную одобренную в США вакцину привили более 30 000 беременных женщин. В начале февраля Энтони Фаучи сообщил прессе, что было привито около 20 000 беременных, и их состояние не вызывает беспокойства.
Обновление от 04.07.2021: часто задают вопрос, может ли вакцинация негативно влиять на фертильность. Такие опасения беспочвенны: «Нет никаких доказательств или теоретических оснований для того, чтобы предполагать влияние какой-либо вакцины на фертильность мужчин или женщин, — указано в руководстве Ассоциации специалистов и ученых-репродуктологов британского общества фертильности. — Люди репродуктивного возраста должны получить вакцину против COVID-19, в том числе и те, которые пытаются завести ребенка или планируют беременность».
Можно ли прививаться во время беременности?
Надо уже привыкнуть к мысли, что беременным можно (и нужно) прививаться. Во время беременности разрешены любые инактивированные и полисахаридные вакцины (табл. 1). Не рекомендованы только живые: вакцинный вирус размножается и, в теории, может нести риск для плода. Но даже если беременную привили живой вакциной (например, в первые дни или недели), беременность не прерывают: наблюдение за привитыми живыми вакцинами против кори, краснухи, паротита и полиомиелита (ОПВ) не выявили рисков для плода или будущих мам.
| Вакцина | Рекомендации для беременных или примечание (CDC) |
|---|---|
| Разрешены и рекомендованы | |
| Грипп (инактивированные вакцины) | Прививают на любом сроке, но по возможности — в III триместре |
| Дифтерия, коклюш, столбняк | Прививают после 28 недели беременности |
| По показаниям (при высоком риске заразиться) | |
| Коронавирус (векторные, мРНК) | |
| Гепатит А (инактивированная вакцина) | Решают на основании риска и пользы для беременной (то есть прививают при высоком риске заражения) |
| Гепатит В (рекомбинантная вакцина) | Рекомендована для беременных из группы высокого риска |
| Конъюгированные вакцины против менингококка ACWY («Менактра») | |
| Менингококк В (рекомбинантная вакцина) | Решение принимают в соответствии с соотношением риска и пользы |
| Инактивированная вакцина против полиомиелита | Прививки разрешены в случае необходимости |
| Бешенство (инактивированная вакцина) | Для вакцин против бешенства противопоказаний нет |
| Брюшной тиф | Беременным рекомендовано использовать Ви-полисахарид (вакцина «ВИАНВАК») |
| Желтая лихорадка | Можно прививать, если польза превышает риск |
| Сибирская язва | Только при высоком риске заражения |
| Не рекомендованы, но вакцинация не являются показанием для аборта | |
| Корь, краснуха, паротит Ветряная оспа Грипп (живая вакцина) | Живые вакцины, не рекомендованы |
| ВПЧ (рекомбинантная вакцина) | Не рекомендована, так как по ней нет данных |
| Вакцины против пневмококка (полисахаридные и конъюгированные полисахаридные) | Нет данных по поводу конъюгированных вакцин. Полисахаридные вакцины: у новорожденных, чьи матери были непреднамеренно привиты во время беременности, не было зарегистрировано неблагоприятных последствий |
. если я очень пожилой человек?
Совершенно не стоит волноваться из-за возраста! Самому старшему привитому добровольцу III фазы клинических исследований «Спутника» было 87 лет [2]. Кроме того, в нем участвовало 2144 человека старше 60 лет: 1611 человек в группе привитых и 533 — в контрольной. В ходе массовой вакцинации в домах престарелых и пансионатах для ветеранов Москвы было привито свыше 9000 человек. Самому старшему было 104 года, девяти — более 100 лет, 338 пенсионеров были старше 90 лет. Как сообщает пресс-служба Департамента труда и социальной защиты населения города Москвы: «все они чувствуют себя хорошо». Без эксцессов пережили прививки мРНК-вакциной королева Великобритании Елизавета II (94 года) и принц Филипп (99 лет). Королевская чета привилась в начале января этого года.
. если я уже переболел?
Не все болезни дают длительный или пожизненный иммунитет. SARS-CoV-2 не исключение и подложил всем переболевшим большую свинью: уже отмечаются повторные заболевания (правда, пока речь идет о «редких случаях»). Плохо то, что второй эпизод бывает тяжелее первого. Мало того, есть заболевшие всего через три месяца после выздоровления. Так что вне зависимости от того, болели вы или нет, прививаться необходимо. Это уже признанный факт, о котором недавно объявила и главный научный сотрудник ВОЗ Сумья Сваминатан. Вопрос лишь в том, когда именно делать прививку. Если вы переболели недавно, и у вас высокий титр антител, с вакцинацией лучше подождать. Если по сравнению с предыдущим анализом титр сильно понизился, можно прививаться. Минимальным интервалом между диагностикой COVID-19 и вакцинацией считается 90 дней (обновление от 04.07.2021: по российским рекомендациям, переболевшим можно прививаться через полгода после болезни, невзирая на титр. А в США рекомендуют прививаться сразу после выздоровления).
Прививки переболевшим безопасны и не так редки, как кажется на первый взгляд: тех, кто переболел, прививают против коклюша, дифтерии, столбняка, ветрянки/кори/краснухи/паротита (при вакцинации комплексной вакциной против этих инфекций), а теперь еще и от коронавируса. Факт перенесенного заболевания не повышает риск тяжелых реакций или «отсроченных последствий». К тому же у переболевших прививки могут быть эффективнее, чем у неболевших. По крайней мере, у перенесших COVID-19 участников исследования Robust spike antibody responses and increased reactogenicity in seropositive individuals after a single dose of SARS-CoV-2 mRNA vaccine [24] титр нарастал быстрее и в некоторых случаях был выше, чем у неиммунных.
. если я боюсь делать прививки?
Если вы не боитесь болеть, вас вряд ли что-либо переубедит. Однако чем прививка может так настораживать? Ведь в отличие от коронавируса, она не несет риска госпитализации в «красную зону», не вызывает поражение легких в 50% и более, а также прочие «радости», включая длительную волнообразную болезнь и депрессию! Вакцины, пусть даже новые и непроверенные десятком лет практики, всё равно безопаснее заболевания: они не содержат способного к размножению вируса (многие не содержат его вообще), а значит, их риски для здоровья не идут ни в какое сравнение с опасностью COVID-19.
Судя по данным небольшого исследования Are vaccines safe in patients with Long COVID? A prospective observational study [25], после вакцинации больные с long COVID быстрее поправляются.
. не понимаю, зачем прививаться против болезни со смертностью всего 2%?
Два процента — это высокая смертность! Она означает, что умирает каждый пятидесятый заболевший. При массовой заболеваемости цифры будут колоссальными: если заболеет миллиард человек, умрут 20 миллионов. Причем, это не только пожилые, которым далеко за 80 лет: по сравнению с детьми и подростками 5–17 лет даже у 30-летних в 45 раз повышен риск смерти из-за коронавируса (табл. 2). Кроме того, в эти 2% не входят те, кому отложили операцию, не повезли в больницу или не успели оказать медицинскую помощь, так как «все на ковиде».
| Возраст, лет | 0–4 | 5–17 | 18–29 | 30–39 | 40–49 | 50–64 | 65–74 | 75–84 | >84 |
|---|---|---|---|---|---|---|---|---|---|
| Болезнь |