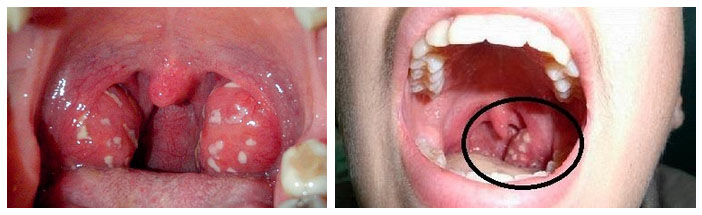
Белый налет на миндалинах. Причины. Лечение.Препараты.
Основные причины заболевания горла:
● близкий контакт с носителем инфекции;
● переохлаждение в холодную погоду;
● употребления холодных напитков или мороженного в жаркую погоду;
● ослабленный иммунитет.
Диагностика белого налета на миндалинах
Прежде всего, необходимо помнить, что не стоит лечить ангину самостоятельно. Единственно правильным выходом будет обратиться к специалисту. Опытные врачи: терапевт или отоларинголог (ЛОР), проведут комплексную диагностику, которая включает в себя общий анализ крови, мазок с небных миндалин и задней стенки глотки, и назначат курс лечения с учётом возраста пациента.
Появление белого налёта на гландах говорит о серьёзной проблеме, поэтому не стоит затягивать и необходимо обратиться к специалисту как можно быстрее. Если вы вдруг почувствовали слабость, обратите внимание на первичные симптомы:
● миндалины покраснели или увеличились в размерах;
● больно глотать и тяжело разговаривать;
● высокая температура.
Появление белого налёта в сочетании с вышеперечисленным признаками является доказательством попадания инфекции и свидетельствует о том, что у вас или у вашего ребёнка может быть ангина. Поэтому, при боли в горле, высокой температуре и других симптомах, необходимо срочно обратиться к врачу.
Лечение белого налета на миндалинах
Необходимо помнить о том, что курс лечения должен продолжаться до полного выздоровления. Даже в том случае, если кажется, что симптомы ушли и стало лучше, лечение ни в коем случае нельзя прерывать. Рецидив может сопровождаться куда большими осложнениями. Обычно, при появлении белого налёта на миндалинах и подтверждении диагноза ангина, используются лекарственные препараты. Однако для облегчения симптомов многие пользуются народными методами. Но опять же, только рекомендация лечащего врача является приоритетной при выборе терапии.
Почему на миндалинах появляется белый налёт и как его убрать

Что такое белые точки на гландах
Налёт может иметь вид единичных белых точек различного размера – от одного до нескольких миллиметров. По консистенции они могут быть мягкими, творожистыми (казеозными), плотными или твёрдыми.
Ежедневно гланды сталкиваются с микробами, проникающими через носоглотку. В лакунах патогенные микроорганизмы контактируют с эпителием миндалин. В ответ на проникновение бактерий развивается местное воспаление. Оно активизирует работу иммунной системы и выработку антител.
Эпицентром сопротивления инфекции являются фолликулы миндалин. Они представляют собой группы лимфоидных иммунокомпетентных клеток. Результатом борьбы являются скопления разрушенных клеток и бактерий в лакунах и на месте фолликулов. Постепенно пробки импрегнируются солями кальция и отвердевают.
Образовавшиеся белые точки на гландах состоят:
При бактериальном исследовании содержимого пробок обнаруживают стрептококки, стафилококки, пневмококки.
Что это за болезнь и в чём её причины
Хронический тонзиллит – наиболее частая причина образования пробок. Кроме того, белые комочки на гландах могут появляться:
С температурой и без неё
Появление белых пятен на гландах может сопровождаться повышением температуры. Это наблюдается:
Миндалины увеличиваются, выявляется их гиперемия, отёчность, поверхность их разрыхляется.
Белые точки на гландах могут появляться без повышения температуры. Это бывает:
Чтобы установить причину белых точек на миндалинах, необходимо сделать их бактериологический анализ.
Белые комочки с неприятным запахом
При хроническом тонзиллите в гландах возникают белые комочки с неприятным запахом. Часто они имеют творожистую или твёрдую консистенцию. Их называют тонзиллолитами. Гнилостный запах обусловлен жизнедеятельностью патогенных микроорганизмов. Заболевание протекает без боли в горле.
При воспалительных процессах в горле или носоглотке тонзиллолиты увеличиваются.
Другие симптомы
При обострении хронического тонзиллита, фолликулярной или лакунарной ангине, кроме налета на миндалинах, отмечается боль в горле, затруднение при глотании, увеличение и болезненность подчелюстных лимфатических узлов. Появляются симптомы интоксикации: головная боль, слабость, отсутствие аппетита. По ночам могут быть проливные поты, нарушения сна.
При острых респираторно-вирусных инфекциях пациенты жалуются на ломоту в теле, боль в мышцах и при движении глазных яблок, кашель, насморк, заложенность в груди.
После ОРВИ у ребёнка
Дети болеют острыми респираторно-вирусными заболеваниями достаточно часто. Это обусловлено:
Иногда после ОРВИ у ребёнка на гландах обнаруживают белые точки или пятна, увеличение, отёчность миндалин, покраснение нёбных дужек. Это указывает на присоединение бактериальной инфекции и развитие ангины. В этом случае немедленно следует обратиться за медицинской помощью.
Своевременное и правильное лечение ангины предохранит организм ребёнка от осложнений.
На гландах у ребёнка может появляться белый налёт без температуры. Это бывает при возникновении молочницы полости рта. Молочница – грибковое заболевание, вызывается патогенными грибами рода Candida. Часто кандидоз развивается на фоне лечения антибиотиками. Диагноз устанавливают на основании исследования мазка с миндалины под микроскопом. При лечении применяют специфические противогрибковые препараты.
Как убрать белые точки
Для того чтобы убрать белые комочки в гландах, используют антисептические бактерицидные средства местного действия. Они в широком ассортименте выпускаются в виде спреев, леденцов или таблеток. Хорошо помогают полоскания. Традиционно для этого используют растворы соды, поваренной соли с йодом, фурацилина, отвары ромашки, шалфея. Можно применять раствор метрогила, мирамистин.
Почистить гланды от белых комочков в домашних условиях невозможно Это делает врач оториноларинголог путем вакуумной экстракции пробок или промывания миндалин растворами антисептиков.
Удалять с миндалины белую точку с гноем самостоятельно не рекомендуется. В остром периоде заболевания это делать запрещено.
Правильное лечение
Для лечения ангины, или обострения хронического тонзиллита, у взрослого назначают:
Белые комочки на гландах удаляют путём вакуумной очистки миндалин.
Точное выполнение всех назначений врача способствует быстрому выздоровлению. Неправильное или самостоятельное лечение может привести к развитию осложнений.
Что делать, если не проходит
Если пациент страдает частыми ангинами или на гландах пробки без повышения температуры, которые не проходят после лечения, применяют более радикальные меры.
После удаления гнойных пробок применяют лазерную лакунотомию. Запаивание очищенных лакун препятствует накоплению в них некротического содержимого.
Удаление миндалин хирургическим путем избавляет от гнойного налёта навсегда. Операция проводится под местной анестезией.
Полезное видео
Полезную информацию о пробках в миндалинах можно узнать из следующего видео:
Белый налет и пробки на гландах
Гланды – это миндалины на нёбе, которые расположены близко к гортани. Они состоят из лимфоидной ткани. Относятся к парным органам человека. Гланды исполняют такие функции, как защитная и кроветворная. Кроме этого, принимают участие в выработке иммунной системы. Поверхность гланд имеет пещеристый характер. Эти углубления называются криптами или лакунами. Воспаление органа приводит к тому, что он покрывается гноем, который закупоривает крипты. Из-за этого образуются пробки. Далее рассмотрим информацию о том, симптомом каких заболеваний являются воспаление гланд, и что при этом нужно делать.
Причины белого налета и пробок на гландах
В большинстве случаев воспаление гланд свидетельствует о заболевании под названием тонзиллит. Он может быть как острым, так и хроническим.
Кроме этого, появление гнойного налёта может быть вызванное таким причинами:
Также пища может быть причиной закупоривания лакун. Такие продукты, как сыр, творог, орехи, семечки могут вызывать оговариваемые последствия.
Лечение воспаления гланд
Воспаление гланд сопутствуется плохим запахом изо рта, чувством постоянного першения в горле, болью в процессе глотания и изменениями в голосе. Но это не все последствия. Гораздо серьёзными является появление проблем с важными жизненными органами, а именно, сердцем, почками и печенью.
Происходят такие появления в силу того, что в кровеносную систему попадают токсины, которые являются последствием возникновения патогенных бактерий в забитых пещеристых телах гланд. Поэтому с лечением гланд не стоит затягивать. Для этого, в первую очередь, нужно обратиться к врачу за правильным диагнозом и разъяснением метода лечения. Очень часто единственно верным лечением частого воспаления гланд считают оперативное их удаление. Однако все чаще возникает утверждение, что это не единственный выход из ситуации, консервативный метод тоже позволяет добиться положительных результатов.
Вопреки мнению врачей, которые настаивают на удалении, другие врачи и исследователи считают миндалины очень важным органом. Он не только исполняет функцию защиты иммунной системы, но даже противостоит появлению клеток злокачественных опухолей. Хроническое воспаление миндалин поддаётся лечению, но занимает длительный процесс. Для этого существует комплекс мер, который периодически нужно повторять. Это такие меры, как:
Удаление гнойных пробок из гланд
Иногда бывает, что очищение происходит природным путём. При этом плотные комки выходят в полость рта, улучшая состояние больного. Но если воспаление вызванное тонзиллитом, то гной выделяется постоянно, не давая времени на очищение. В больнице могут удалить пробки гноя. Для этого их промывают специальным раствором. Можно также применить в таком случае вакуумное отсасывание при местной анестезии.
Ни в коем случае не стоит заниматься удаление пробок самостоятельно. Надавливание пальцев или других предметов может лишь усугубить состояние, гной может проникнуть ещё глубже в крипты.
Профилактика пробок в гландах
Для профилактики возникновения гнойных пробок на гландах нужно после приёмов пищи полоскать горло раствором из соды (чайная ложка на стакан тёплой воды). В лечении воспаления горла можно использовать такие средства:
Молочница во рту
Кандидоз полости рта — это воспалительное заболевание, которое развивается на фоне поражения слизистых оболочек грибами рода Candida. Обычно это связано с ухудшением местного и общего иммунитета. По данным исследований носителями этого грибка является до 90% взрослого населения, но при этом болезнь чаще всего не развивается, поскольку в обычных условиях возбудитель не действует агрессивно.
Причины кандидоза
Молочница во рту у взрослого человека — это поражение слизистой, которое может свидетельствовать о серьезных проблемах со здоровьем. Для размножения грибка необходимы особые условия. Чаще всего болезнь встречается у пациентов, пренебрегающих гигиеной полости рта. Наличие кариеса, воспалительных заболеваний десен повышает шансы на развитие грибкового воспаления. Это объясняется тем, что большое количество патогенных микроорганизмов истощает защитные механизмы.
Второй группой причин является ослабление иммунитета в связи с рядом заболеваний и состояний:
ВИЧ, сахарный диабет;
дистрофия, дефицит витаминов, минералов;
перенесенные операции, тяжелые инфекции и пр.
Существуют и специфические причины развития молочницы. Она может появиться после длительной и мощной антибактериальной терапии. Применение антибиотиков приводит к уничтожению полезной флоры и нарушению баланса. Это становится причиной активного размножения Candida.
Оральный кандидоз развивается и на фоне приема кортикостероидов в ингаляциях. Обычно поражение имеет вид эритемы и появляется на участках, где лекарство контактировало со слизистой: на небе, языке.
Особенности диеты влияют на вероятность развития кандидоза. Так, преобладание углеводов предрасполагает к активности грибка. Рост Candida и ее прикрепление к слизистой усиливаются в присутствии сахаров.
Вредные привычки повышают шансы на развитие лейкоплакии, плоского лишая и других заболеваний. В особенности речь идет о курении. Кандидоз часто развивается у пациентов с пирсингом языка.
Наличие съемных протезов также является фактором риска, если пациент не соблюдает правила гигиены. При отсутствии качественного очищения протез покрывается биопленкой, в составе которой много грибов. Дезинфекция является основной мерой профилактики болезни и частью комплексного лечения при прогрессирующем кандидозе ротовой полости. Если пациент не снимает конструкцию на ночь, это также повышает вероятность развития болезни. Слизистая оболочка долгое время остается без доступа кислорода, не омывается слюной — эти условия подходят для развития грибов и анаэробных микроорганизмов. Протез может травмировать слизистые, если не подходит по размеру. Микротравмы ослабляют местные защиты и способствуют началу развития грибковой инфекции. Травмы также могут быть связаны с острыми сколами зубов и пломб, химическими и термическими ожогами.
Сухость полости рта в связи с уменьшением слюноотделения, изменением вязкости слюны, ее состава — одна из причин кандидоза. Это может быть обусловлено другими заболеваниями, поэтому важно выяснить причины сухости, чтобы эффективно бороться с последствиями.
Кандидоз во рту у ребенка встречается чаще. Несформированность иммунной системы, заселение полости рта Candida из вагинального канала матери во время естественных родов приводят к тому, что развивается заболевание в раннем младенческом возрасте. Однако и дети старшего возраста могут страдать недугом, что связано с ослаблением иммунных сил.
Виды орального кандидоза и симптомы
Проявления орального кандидоза могут отличаться у разных пациентов. Это связано со степенью поражения слизистых, а также конкретным видом болезни. Выделяют четыре формы:
Несмотря на то что схема лечения для всех форм практически одинаковая, симптомы могут существенно отличаться. Рассмотрим их подробнее.
Острый псевдомембранозный кандидоз
Эта форма кандидоза слизистой рта может протекать бессимптомно. Отмечается незначительный дискомфорт из-за белой пленки или небольших бляшек, возвышающихся над слизистой. При легком течении появляется одна или несколько бляшек, они легко снимаются соскабливанием, а участок слизистой под ними имеет ярко-красный цвет. При тяжелом течении появляются крупные бляшки в большом количестве. Они могут сливаться, образуя крупные площади поражения. Иногда симптомы охватывают всю слизистую оболочку. При утолщении бляшек их удаление становится проблематичным. Тяжелое течение больше характерно для грудных детей, а также у взрослых пациентов после антибактериальной терапии, кортикостероидов, иммунодепрессантов.
Острый и хронический атрофический кандидоз
Острый атрофический кандидоз сопровождается сильным жжением. Белого налета может не быть, а слизистая оболочка становится ярко-красной. Многие пациенты отмечают металлический, кислый, соленый или горький привкус во рту. Характерным проявлением болезни является сухость в полости рта. Такая форма болезни чаще сопряжена с медикаментозной терапией.
При хроническом атрофическом кандидозе краснота и жжение менее выражены. Обычно болезнь развивается на фоне установки и ношения протезов.
Хронический гиперпластический кандидоз
Эта форма заболевания характерна для взрослых. Молочница ротовой полости может распространяться на слизистые щек, уголки рта и губы, спинку языка, мягкое небо. Одним из симптомов является появление белых бляшек, склонных к слиянию друг с другом. По мере развития болезни их поверхность становится шероховатой, грубой. Со временем элементы могут желтеть. Образования сливаются со слизистыми и удалить их невозможно.
Методы диагностики
Лечением занимается стоматолог-терапевт. Диагностика начинается с осмотра и подробного опроса: врач выяснит, какие препараты вы принимали в последнее время, есть ли хронические и инфекционные заболевания. В обязательном порядке проводится цитологическое исследование налета, взятого со слизистой. Это важно потому, что скопление негрибковой флоры можно легко спутать с грибковой инфекцией.
Соскоб выполняется в утреннее время, на голодный желудок, чистить зубы перед процедурой не нужно. Накануне важно отказаться от приема пищи, богатой углеводами, чтобы не спровоцировать рост патогенной флоры. Исследования позволяют не только точно определить возбудитель и вид гриба Candida, но и узнать чувствительность грибов к основным противогрибковым лекарствам. По результатам анализов врач определит грибок в полости рта и назначит медикаментозное лечение.
Особенности лечения
Основу лечения составляют системные и местные противогрибковые препараты. Сегодня они широко представлены на фармацевтическом рынке, но важно знать о том, что ежегодно уровень резистентности грибов Candida растет к основным средствам. Например, к таким препаратам, как «Флуконазол» устойчивость почти полная. Раньше это средство использовалось почти во всех случаях заболевания, но сегодня врачи вынуждены пересмотреть стандартные схемы терапии.
Лечение молочницы во рту у взрослых подбирается индивидуально. Выбор системного противогрибкового средства основывается на виде возбудителя, состоянии пациента и индивидуальных особенностей его здоровья. Существуют средства, к которым у инфекции минимальная устойчивость. Врач может назначит препараты на основе нистатина, производных имидазола и др.
Дополнительно обязательно используются местные средства:
растворы для полоскания полости рта;
гели и суспензии для аппликаций на пораженные участки;
местные таблетки и пастилки для рассасывания;
растворы для орошения и аэрозоли;
мази для закладывания в полости рта на ватно-марлевом тампоне и др.
Специалист может назначить аптечные антисептики или слабые солевые растворы для полоскания. Обычно используют растворы на основе йода, хлоргексидина, калия перманганата, генцианвиолета, натрия тетраборат в глицерине. Некоторые таблетки врач может порекомендовать закладывать за щеку.
Условия эффективного лечения
Эффективное лечение молочницы во рту предусматривает устранение основной причины. Очень важно санировать полость рта: вылечить зубы, разрушенные кариесом, удалить нежизнеспособные зубы и корни, которые уже не подлежат восстановлению. Это хронические очаги воспаления, поэтому одновременная санация сократит время лечения. Также следует удалить зубной камень и налет. Особенно это касается случаев кандидозного стоматита, связанных с травмированием десен острыми краями твердых зубных отложений.
Пациенты со съемными протезами должны быть повторно обучены гигиене и дезинфекции ортопедических конструкций. Если время пользования протезом подходит к концу, важно своевременно заменить его. Лечение кандидоза будет бесполезным, если человек будет пользоваться протезом неправильно и снова создавать в полости рта условия для размножения грибов.
Замене подлежат и неподходящие коронки, мостовидные протезы и другие конструкции. Также важно устранить сколы эмали, которые становятся источником травм для десен, слизистых оболочек щек и языка.
Курильщики должны по возможности сократить эпизоды курения или отказаться от вредной привычки. Если болезнь развилась на фоне приема кортикостероидов, важно разъяснить правила лечения: следует полоскать полость рта большим количеством теплой воды после распыления препарата.
При лечении кандидоза полости рта, развившемся на фоне антибактериальной терапии, следует принимать меры по восстановлению нормальной микрофлоры кишечника и полости рта. Может потребоваться консультация другого специалиста узкого профиля или терапевта: потребуется прием пробиотиков и пребиотиков.
Для всех пациентов, которые лечат кандидоз, действует несколько общих рекомендаций:
соблюдение гигиены полости рта;
отказ от пищи, богатой углеводами;
отказ от сладких напитков.
Необходимо исключить из рациона пищу, которая может раздражать слизистую: блюда, приготовленные с уксусом, маринады, острые, перченые продукты, копчености, кислые фрукты и ягоды. Также нельзя есть кондитерские изделия, выпечку на дрожжах, сахар. Лучше отдавать предпочтение теплым блюдам. Соблюдать такой режим питания нужно еще в течение 1,5−2 месяцев после выздоровления.
В ряде случаев целесообразно использовать зубные пасты с оксидазой глюкозы, лизоцимом, лактоферрином. Они способствуют улучшению защитных сил слизистой оболочки полости рта и могут быть частью комплексной профилактики развития воспалений. Выбор зубной пасты нужно согласовать с врачом, он порекомендует оптимальное средство, а также расскажет о том, какая щетка подойдет.
Профилактика кандидоза
Специфическая профилактика кандидоза в ротовой полости проводится только при наличии ВИЧ-инфекции, прохождении пациентом лучевой терапии, иммуносупрессивной или антибактериальной терапии. При отсутствии этих факторов риска врач даст рекомендации для конкретного случая.
Профилактика грибковых заболеваний у пациентов с сахарным диабетом, бронхиальной астмой, хроническими системными недугами предусматривает контроль над основной патологией. Важно регулярно наблюдаться у врача своего профиля, принимать назначаемые средства.
Если возникла необходимость в антибактериальной терапии, нужно придерживаться следующих правил:
принимать антибиотики только по назначению врача;
соблюдать достаточную длительность курса лечения — не отменять самостоятельно назначенные препараты при наступлении облегчения;
при необходимости длительного курса лечения или в случае повторной антибиотикотерапии принимать назначенные противогрибковые средства для профилактики.
При лечении бронхиальной астмы посоветуйтесь с врачом о возможности использования небулайзеров. После ингаляций важно полоскать полость рта, чтобы не допустить негативного воздействия компонентов лекарства на слизистые.
Если кандидоз рта часто рецидивирует, лучше пройти комплексное обследование: стандартную диспансеризацию или использовать конкретные методы диагностики, которые подберет врач. Грибковые инфекции слизистых могут быть проявлением основного заболевания, о котором вы не знаете. Обратитесь к терапевту, чтобы выяснить точные причины и вовремя принять меры.
Гнойные пробки, белый налет, воспаление и увеличение миндалин
Общие сведения
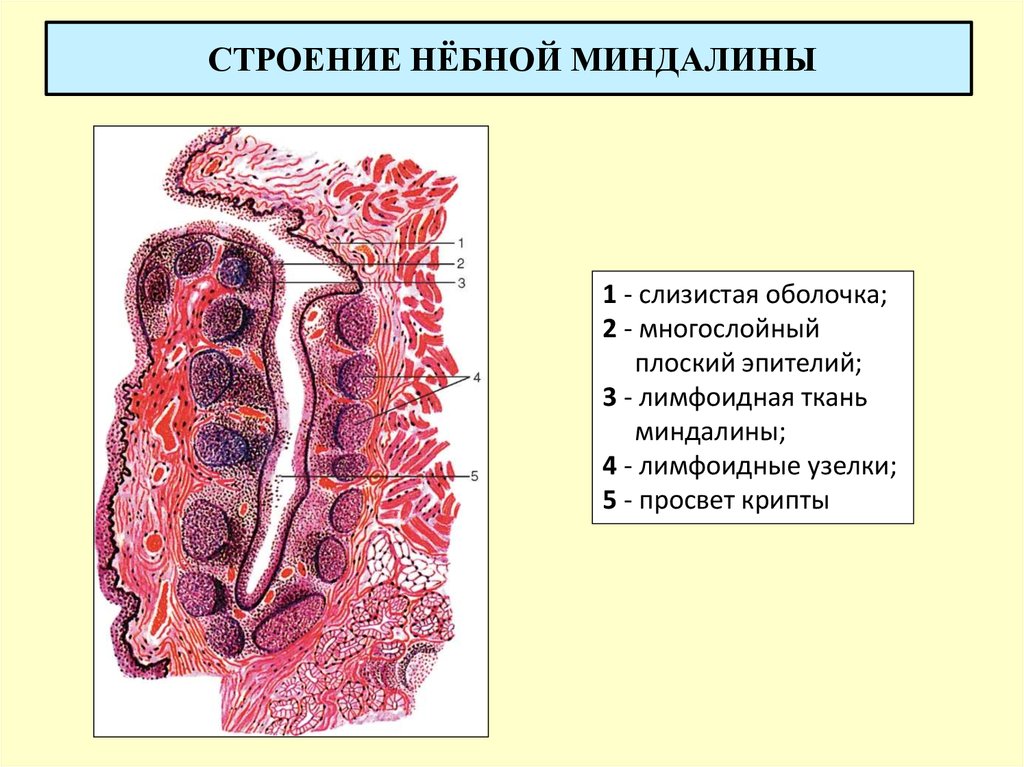
Боль в горле — самая распространенная причина, по которой пациенты обращаются к врачу. Причинами боли в горле являются инфекционные болезни бактериальной и вирусной природы — процессы воспалительного характера в глотке и гортани. Связано это с тем, что в слизистой оболочке глотки и гортани имеется скопление лимфоидной ткани, которая выступает первым защитным фактором на пути различных возбудителей, попадающих в организм воздушно-капельным путем. Именно здесь происходит «знакомство» с антигеном и происходит иммунный ответ. Крупные скопления кольца называются миндалинами. В состав лимфоглоточного кольца входят небные, трубные, глоточная, гортанная, язычная миндалины. Где находятся небные миндалины? Небные миндалины расположены на боковых стенках ротоглотки между небными дужками. Строение миндалин человека сложное, рассмотрим на примере небных миндалин, которые доступны осмотру любому человеку, остальные же миндалины может увидеть только ЛОР врач при осмотре с помощью специального инструмента.
Миндалина состоит из многочисленных складок слизистой, в которой расположены лимфатические узелки. На поверхности миндалин есть углубления (лакуны), в них открываются крипты (щелевидные мешки), которые разветвляясь в глубине, образуют вторичные крипты. Благодаря такому «ветвистому» строению образуются полости, где происходят процессы фагоцитоза.
Для чего нужны миндалины? Основное значение миндалин кольца — создание иммунного барьера слизистой, поскольку они являются периферическим органом иммунной системы — это источник иммунных клеток. В них образуются лимфоциты, которые участвуют в гуморальном и клеточном иммунитете. Небные миндалины продуцируют лимфоциты, что особенно выражено в раннем возрасте, поэтому этот орган у детей максимально развит. Лимфоциты (преимущественно Т-лимфоциты) появляются в органе уже на 14-й неделе внутриутробного развития, а к 19-й неделе их содержание увеличивается до 60%. Именно они имеют большое значение в клеточном иммунитете. Эпителий крипт заселен не только лимфоцитами, но и лейкоцитами. Лейкоциты передвигаются к бактериям, которые попадают с воздухом и пищей, и активно фагоцитируют их. Защитная функция гланд связана не только с выработкой лимфоцитов и плазмоцитов, но и активных веществ — лизоцим, интерферон, иммуноглобулины и интерлейкин.
Среди заболеваний острый тонзиллит (синонимы ангина, воспаление миндалин в горле) — самое частое инфекционное заболевание, встречающееся у детей и взрослых. Вызывается заболевание аутохтонной флорой (эта флора присутствует постоянно и в определенном соотношении) и аллохтонной (условно-патогенная микрофлора), которой колонизированы носоглотка и рот человека. При определенных условиях происходит нарушение соотношения и развивается заболевание. Небольшая часть ангин вызывается вирусами и грибами. При снижении иммунной защиты ангины бывают несколько раз в год, а при отсутствии правильного лечения заболевание переходит в хроническую форму — хронический тонзиллит, при котором отмечаются гипертрофированные (увеличенные миндалины у взрослых и детей), при этом они рыхлые, могут содержать гнойные пробки, но вне обострения безболезненные. Гипертрофия миндалин развивается также в ответ на частую вирусную инфекцию, особенно у детей. Лечение хронического тонзиллита, о котором мы сегодня поговорим, является длительным процессом и часто бывает безуспешным. При частых обострениях (ангина) и неэффективности консервативного лечения пациентам предлагается оперативное лечение. Код гипертрофии небных миндалин по МКБ 10 J35.1
Патогенез
Ангина развивается как гиперергическая аллергическая реакция — аллергизирует организм микрофлора лакун и продукты распада бактерий. Пусковой механизм заболевания — неблагоприятные факторы среды и снижение иммунитета. Аллергический фактор является предпосылкой развития инфекционно-аллергических заболеваний после ангины, вызванной бета-гемолитическим стрептококком — гломерулонефрит, ревматизм, инфекционный полиартрит, поскольку этот стрептококк устойчив к фагоцитозу и выделяет экзотоксины, вызывающие выраженный иммунный ответ.
Что касается хронического тонзиллита, то в патогенезе основное значение имеет инфекционно–аллергический фактор, а пусковым моментом выступает возбудитель. У детей до 3-х лет в составе миндалин преобладают Т-лимфоциты, но изменено соотношение их субпопуляций — отмечается недостаток Т–хелперов, а отсюда возникает недостаточность клеточного иммунитета. Поэтому в этом возрасте часты заболевания миндалин вирусного, грибкового и бактериального генеза. Недостаток Т-хелперов влечет гиперпродукцию в лимфоидной ткани IgE вместо IgА. Как известно антитела IgA являются первой линией защиты слизистой лимфатических скоплений. Низкая способность миндалин к синтезу полноценных антител вызывает гиперплазию миндалин.
При хроническом тонзиллите нарушается гуморальный и клеточный иммунитет и угнетается естественная устойчивость организма. Развитию хронической формы не всегда предшествует ангина. В большинстве случаев заболевание незаметно развивается после частых ОРВИ, стоматита или парадонтоза, когда миндалины вовлекаются в воспалительный процесс вторично. Ведущим процессом при хроническом тонзиллите является замещение нормальной паренхимы органа соединительной тканью.
Классификация
Острый тонзиллит бывает:
Хронический тонзиллит различают нескольких форм:
По другой классификации ангины подразделяют нескольких видов:
Часто встречается вопрос: миндалины и гланды в чем разница? Нужно сказать, что это одно и тоже. Есть разница в применяемых терминах: «миндалины» — это медицинский термин, а «гланды» — термин, применяемый в обиходе. Ангина – это острое инфекционное заболевание, протекающее с воспалением лимфаденоидной ткани глотки. Чаще всего встречается ангина небных миндалин, другие же лимфоидные образования (глоточная и язычная миндалины) вовлекаются в процесс очень редко. Поэтому, когда мы говорим об ангине, то всегда подразумевается воспалительный процесс небных миндалин. Ангиной чаще болеют дети и лица в возрасте до 30 лет. Возрастная инволюция миндалин начинается после 35 лет, а у пожилых количество фолликулов в миндалине не более 9-11 (меньше, чем у ребенка в возрасте одного года).
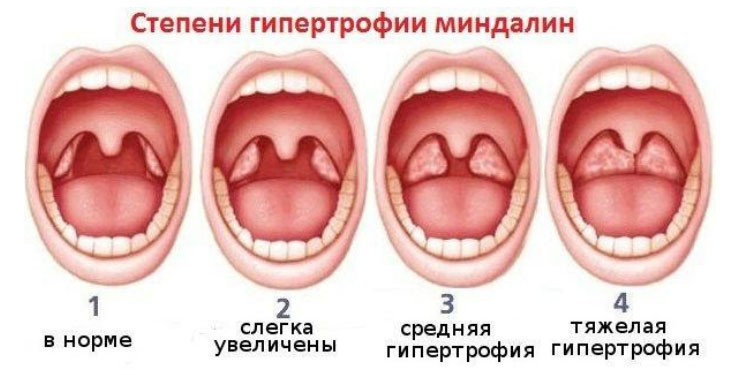
Гипертрофия небных миндалин
Гипертрофированные миндалины встречаются при многих состояниях. Что это значит? Это увеличение размеров и функции органа, что рассматривается как компенсаторный процесс — так организм адаптируется к неблагоприятным условиям. Увеличение миндалин отмечается при вирусных инфекциях и частых бактериальных заболеваниях Лор-огранов. Гипертрофия миндалин всегда встречается при стрептококковых инфекциях, аденовирусной инфекции, герпевирусной, поскольку возбудители этих инфекций имеют тропность к лимфатической ткани. Процесс увеличения миндалин имеет и аллергическую природу, поскольку в их ткани обнаруживаются тучные клетки, плазмоциты и эозинофилы. У детей до 3 лет отмечается недостаточность иммунитета (клеточного и гуморального), а это влечет развитие гипертрофии и хронического воспаления при воздействии антигенов в виде вирусов или бактерий. Если до 10 лет встречается гипертрофия, то у подростков развиваются перитонзиллярные абсцессы, а у взрослых — хронический тонзиллит.
При гипертрофии миндалины имеют гладкую поверхность и мягкую консистенцию. Характерной является их гистология — увеличенное количество фолликулов, которые продолжают расти (многочисленные митозы). Элементы воспаления также есть при гипертрофии и развиваются они вследствие повторных воспалений.
При любой стадии, а особенно при 2-3 отмечается неадекватный иммунный ответ и хронизация воспаления. Если миндалины воспалились, появляется дискомфорт при глотании или болят миндалины — это говорит об обострении хронического процесса. Не обязательным является двустороннее увеличение миндалин — она, может быть, увеличена с одной стороны и дискомфорт появляется с одной стороны и с одной стороны глотать становится больно. О наличии хронического тонзиллита невозможно судить по величине миндалин. Характерными являются гистологические изменения — образование инфильтратов из плазматических и лимфоидных клеток. При хроническом процессе такие изменения отмечаются во всех отделах органа.
Причины гнойных пробок в миндалинах
Симптомы
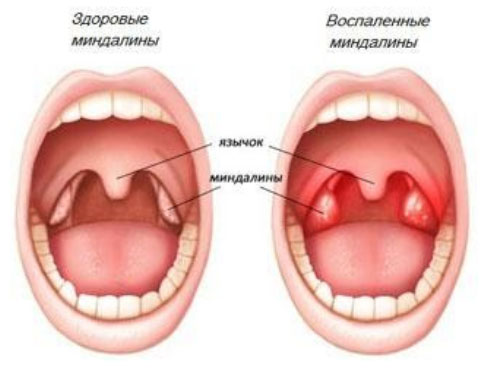
Как выглядят воспаленные и здоровые миндалины? Если рассматривается норма, то миндалины имеют небольшие размеры, не отечные, безболезненные при осмотре и не имеют патологических наслоений и образований на поверхности и включений внутри ткани. При патологии внешний вид определяется формой ангины.
Фото здоровых и воспаленных миндалин
Острый тонзиллит
При катаральной форме определяется покраснение и увеличение миндалин, увеличение и болезненность подчелюстных лимфоузлов, налеты отсутствуют. Эта форма может протекать без температуры. При осмотре глотки можно увидеть, что миндалины слегка опухли, но задняя стенка глотки у взрослого и мягкое небо не изменены. В крови отмечается умеренно повышенная СОЭ и увеличение количества лейкоцитов.
При фолликулярной ангине выражен отек и увеличение миндалин, сквозь слизистую просматриваются белые гнойники (иногда эти гнойнички бело-желтого цвета). Это может быть один белый прыщик или множественные белые точки, которые убрать или выдавить невозможно, поскольку они находятся под слизистой.
При лакунарной форме в лакунах появляются налеты — белые пятна или бело-желтые. Постепенно они сливаются и даже покрывают всю миндалину, но не выходят за ее пределы. Гнойные налеты легко снимаются и после этого не остается язвочек и кровоточащей поверхности.
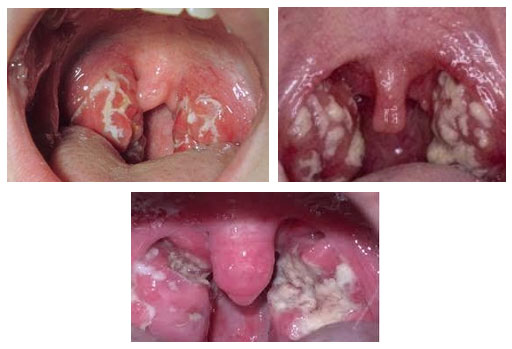
При дифтерии глотки на миндалинах появляются серые налеты, распространяющиеся на язычок, дужки, заднюю стенку глотки. Налеты плотно спаяны с тканями, их очень трудно снять, если это удается, то обнажаются кровоточащие язвочки. Эти налеты довольно плотные и не растираются шпателем и их невозможно растворить в воде.
Паратонзиллярный абсцесс — это осложнение бактериальной ангины. При этом воспаление распространяется в глубокие ткани миндалин. Процесс всегда односторонний, вызывается чаще всего стрептококком или стафилококком и поражаются только небные миндалины. Внешне абсцесс выглядит как шишка на миндалине, спаянная с дужкой, которая напряжена и очень болезненна. Больного беспокоит боль с одной стороны, высокая температура, боль в ухе и увеличение лимфоузлов шеи тоже с одной стороны.
Хронический тонзиллит
Хронический тонзиллит — это хронического воспаление миндалин. При этой форме появляются гнойные пробки в миндалинах и заболевание часто протекает без температуры и ухудшения общего состояния. При этом миндалины большие, рыхлые и могут быть неравномерно увеличены (одна больше другой). Отмечается стойкое покраснение краев дужек, их отечность и бывает сращение миндалины с дужкой. В криптах увеличенных миндалин могут образовываться казеозные пробки (или тонзиллолиты), которые выглядят как белые комочки. Это плотные образования («тонзиллитные камни»), которые состоят из эпителия, пищи, продуктов фагоцитоза.
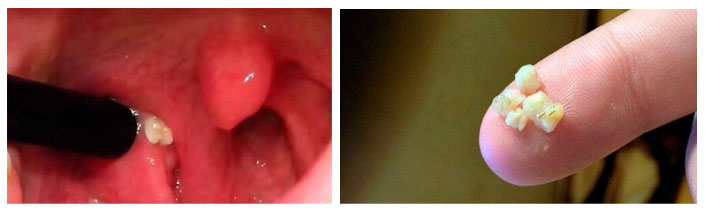
Казеозные пробки не опасны, но доставляют дискомфорт. В некоторых случаях промывание миндалин дает недлительный эффект и тогда прибегают к хирургическим методам лечения.
Анализы и диагностика
Лечение и промывание миндалин
Больных острым тонзиллитом ограждают от контактов, поскольку это инфекционное заболевание, а гной, который остается на столовых предметах, содержит возбудителей. Лечение ангины включает комплекс мероприятий, которые облегчают симптомы и предотвращают осложнения: местные антисептики, противовоспалительные препараты и антибактериальная терапия.
Стрептококковая ангина – это форма, которая требует назначения антибиотиков. Продолжительность лечения антибиотиком составляет 10 дней. Назначаются пенициллины (Ампициллин), защищенные пенициллины (амоксициллин/сульбактам — препарат Уназин, а также Аугментин, Флемоклав Солютаб), цефалоспорины (Цефодокс, Орелокс, Сефпотек) или макролиды (Азитромицин, применяется 5 дней). Цефодокс выпускается в суспензии и в таблетках, его можно назначать детям с 5-ти месяцев. В случае стрептококковой ангины предпочтение отдается системной антибиотикотерапии (препарат применяется внутрь), а не местной.
Помимо антибиотиков, которые больной должен принимать внутрь, придается значение также местному лечению. С этой целью применяются антисептики и противовоспалительные средства: Тантум Верде (таблетки для рассасывания, спрей, раствор для полосканий), раствор Мирамистин, Хлоргексидин, Анти-Ангин Формула (таблетки для рассасывания), Септалор, Гексализ (таблетки для рассасывания), Гексорал (таблетки, в составе которых хлоргексидин и бензокаин), Гексорал Лорсепт, спрей Стопангин, Гексаспрей, таблетки Септолете Тотал, Граммидин (антисептик с антибиотиком), Суприма Лор, Эджисепт. В состав Гексализа входят биклотимол (антисептик), лизоцим (фермент) и эноксолон (противовоспалительный препарат).
Применение местных антисептиков в любой форме устраняет воспаление, гнойники и отек. Для уменьшения боли в горле нужно выбирать препараты, содержащие тетракаин, бензокаин, оксибупрокаин или лидокаин (Гексорал, Граммидин, Лидоксан, Стрепсилс Плюс, Колдрекс Лари-плюс, Ангал).
Если заболевание вирусной природы, то антибиотик не назначается, а применяются местно антисептики (Лизобакт, Лизак, Анзибел, Стрепсилс), солевые растворы и антисептики для полосканий (Мирамистин, Хлоргексидин), противовоспалительные препараты (Нурофен, Найз, Тантум Верде) и гомеопатические средства (Тонзилотрен). Через 2-3 суток при отсутствии антибиотикотерапии наступает улучшение. Для полосканий и местной обработки зева при тонзиллофарингитах применяют спреи для горла на основе морской воды (Аквалор), который можно применять с 6-ти месяцев.
Лечение хронического тонзиллита
При компенсированной форме хронического тонзиллита проводится консервативное лечение, которое включает:
Такой курс лечения должен проводиться два раза в год. Обычно заболевание протекает с обострениями (ангина), которые бывают 2-3 раза в год и осложняются паратонзиллярными абсцессами. В период обострения показаны антибиотики после определения чувствительности микрофлоры к ним. При неправильном назначении антибиотиков возбудители сохраняются в очаге и приобретают резистентность к препаратам. При кокковой флоре назначаются полусинтетические пенициллины (Амоксициллин, Аугментин, Ампициллин, Амоксиклав, Уназин), цефалоспорины (Цефалексин, Цефазолин), макролиды (Макропен, Кларитромицин, Азитромицин).
Промывание миндалин
Как происходит эта процедура? Промывание небных миндалин проводится специальным шприцом с насадкой, которая называется канюля, вакуумным методом или аппаратом Тонзилором. При всех этих методах применяются антисептики. Для промывания у взрослых применяют Хлоргексидин, Фурацилин, Йодинол, Мирамистин, Октенисепт. Если необходимо врач назначит комбинированные растворы с добавлением антибиотика. Из всех перечисленных препаратов у детей не рекомендуется использовать хлоргексидин.
Приспособление шприц для промывания миндалин с канюлей — самое простое и чаще всего применяется отоларингологологами. Длинная канюля из нержавеющей стали имеет неострый изогнутый конец, что облегчает выполнение процедуры. Выполнение этой процедуры можно посмотреть на видео на различных специализированных сайтах. Выполнять такую процедуру нужно как можно чаще и даже самостоятельно в домашних условиях.
В аптеке также можно купить шприц для промывания миндалин (также подходит шприц для внутригортанных вливаний и промываний) и попробовать провести эту процедуру в домашних условиях. В комплект прилагаются четыре насадки с изогнутым концом. Шприц имеет стеклянную колбу и металлический поршень. Объем шприца 2-5 см3. В Москве такой шприц можно приобрести за 1380-1780 руб. в зависимости от объема колбы.
Однако самостоятельно выполнить эту процедуру трудно и нужно прибегать к помощи родственников. Еще проще и дешевле купить иглу (канюлю), которая для процедуры надевается на обычный одноразовый шприц.
Фото канюли многоразового использования
Канюлю направляют на миндалину, если получится нужно ввести в лакуны с разных сторон. Раствор под давлением вымывает гной и пробки. Проводится до 10 процедур каждые полгода. Замечено, что после процедур уменьшается количество обострений и улучшается самочувствие больного.
Промывание аппаратом «Тонзиллор»
Применение аппарата «Тонзиллор» для этих целей более эффективно, поскольку аппарат не только проводит вакуумное промывание миндалин, но дополнительно воздействует ультразвуком, что является физиотерапевтическим воздействием. Как известно, ультразвуковые волны подавляют воспаление, обезболивают, разрушают бактериальные клетки, улучшают кровообращение и ускоряют заживление эрозий.
Основная функция аппарата — вакуумная чистка миндалин, которая значительно эффективнее классического промывания шприцом, при котором не всегда можно удалить казеозные массы, расположенные глубоко. Промывание вакуумным методом позволяет полностью удалить казеозные массы или освободить лакуны от пробок. В большинстве случаев проведение курса лечения позволяет избежать удаления миндалин при хроническом тонзиллите и достигаются длительные ремиссии (до 5 лет), что подтверждают отзывы больных.
Санация аппаратом «Тонзиллор» проходит безболезненно, так как перед процедурой глотка и гланды обрабатываются анестетиком. Однако у многих при первых процедурах все-равно возникает рвотный рефлекс.
После обработки анестетиком на миндалину устанавливают аппликатор с насадкой (миндалина помещается внутрь нее). Насадка прижимается к глотке и включается режим вакуумэкстракции. Под воздействием вакуума, который создает «эффект пылесоса», из лакун выходит содержимое. Время санации до одной минуты. После этого проводят озвучивание миндалин — с помощью ультразвука (фонофорез) лекарственные препараты вводятся в ее ткань. Для этого на насадку накладывают салфетку с лекарственным средством и прикладывают к миндалине.
Курс лечения состоит из 5-8 процедур, которые повторяют каждые полгода. Режим вакуумэкстракции нельзя использовать в острый период — можно проводить промывания классическим методом. Санация очага постоянной инфекции нормализует местную реактивность слизистой, устраняет патогенную флору и снижает аллергизацию организма.
Цена 1 процедуры в регионах России составляет 950 руб. В клиниках Москвы — несколько выше. Клиника «ABC-медицина» (метро Коломенская) является многопрофильным медицинским учреждением для взрослых и детей. Цена промываний методом вакуумного отсоса 2200 руб. Клиника имеет положительные отзывы.
Промывание миндалин в домашних условиях
Безусловно, в домашних условиях тоже проводится санация миндалин, но результативность процедуры будет меньше, чем при профессиональной аппаратной процедуре и некоторые пробки на миндалинах не удастся удалить. Как указывалось выше, почистить в домашних условиях миндалины можно шприцом с канюлей, а можно приобрести набор, в который помимо шприца для промывания входят щупы для удаления и выдавливания пробок. Щупы прилагаются стальные с LED подсветкой и прозрачные, с которыми нужно использовать фонарик (есть в комплекте и в него вставляются щупы).
Как убрать пробки? Самостоятельно можно попытаться выдавить гной из лакуны, надавив на миндалину щупом в области образования. Также можно удалять и неглубоко залегающие пробки, однако самостоятельно будет трудно извлекать глубоко залегающие, поскольку при этом можно травмировать миндалину и вызывать острое воспаление. Лучше, если эту процедуру будет проводить ЛОР врач.
Многие в домашних условиях используют ирригатор — прибор для санации полости рта. Его также можно использовать для регулярных профилактических промываний лакун миндалин. Контейнер ирригатора заполняют раствором антисептика и через насадку подавать его на миндалины. Можно менять напор струи, но максимальное ее давление не должно быть больше 150 кПа — ирригаторы с более высоким давлением не подойдут для данной процедуры.
У многих врачей возникают вопрос: стоит ли выполнять промывание лакун миндалин, если «промывка» малоэффективна — казеозные пробки после длительного курса лечения через несколько недель появляются снова. Безусловно смысл в этом есть, однако параллельно нужно устранить причины стойкого хронического тонзиллита: присутствие бактерий, гастроэзофагеальный рефлюкс, а также повысить местный иммунитет. Установлено, что причиной постоянного появления пробок является гастроэзофагеальный рефлюкс и при его лечении, которое назначает гастроэнтеролог, отмечается уменьшение симптомов и исчезновение пробок. Предполагают, что заброс рефлюктанта из желудка в носоглотку, содержащего хеликобактер, соляную кислоту и ферменты, вызывает изменения в миндалинах и колонизацию хеликобактера в миндалинах, что поддерживает постоянное воспаление.
Больным проводилось лечение гастроэзофагеального рефлюкса, классическое промывание лакун (Гексорал, Мирамистин или Октиносепт) и ультразвук на подчелюстную область. Уже после пятой процедуры лакуны освобождались от пробок, миндалины уменьшались в размерах, и исчезал запах изо рта. В комплекс процедур можно включать гомеопатические препараты с противовоспалительным и иммуномодулирующим эффектом, укрепляющие лимфоидную ткань и уменьшающие гипертрофию за счет улучшения дренажа. Например, препарат Тонзилотрен, который назначается по 3 раза в день в течение 1,5 месяцев.