Что такое болезнь Альцгеймера? Причины возникновения, диагностику и методы лечения разберем в статье доктора Полякова Т. А., невролога со стажем в 12 лет.
Определение болезни. Причины заболевания
Болезнь Альцгеймера — это хроническое нейродегенеративное заболевание, с медленным началом и значительным ухудшением с течением времени. В 70 % случаев болезнь Альцгеймера приводит к деменции.
Этиология. Факторы риска
Заболевание на данный момент изучено плохо. Предполагается, что в 70% случаев болезнь Альцгеймера объясняется генетическими причинами, среди других факторов риска — черепно-мозговые травмы, депрессия, эндокринные заболевания в анамнезе (гипотиреоз), эстрогенная недостаточность у женщин.
Сопутствующие заболевания
Статистические данные
Распространённость и факторы риска
Заболевание более распространено среди женщин. Предположительно, это связано со следующими факторами:
Симптомы болезни Альцгеймера
Признаки болезни Альцгеймера на ранней стадии часто ошибочно принимаются за нормальные признаки старения.
Кратковременная потеря памяти — наиболее распространенный ранний симптом болезни Альцгеймера, который выражается в том, что больному трудно запоминать последние события. В трети случаев заболевание можно распознать по изменениям поведения.
По мере усугубления болезни возникают следующие симптомы:
Важный признак болезни Альцгеймера — нарушение способности справляться с повседневностью. При заболевании возникают проблемы с самообслуживанием и поведенческие расстройства.
Признаки болезни Альцгеймера у мужчин и женщин
Признаки болезни Альцгеймера у женщин и мужчин схожи, однако у женщин она чаще сопровождается депрессией.
Патогенез болезни Альцгеймера
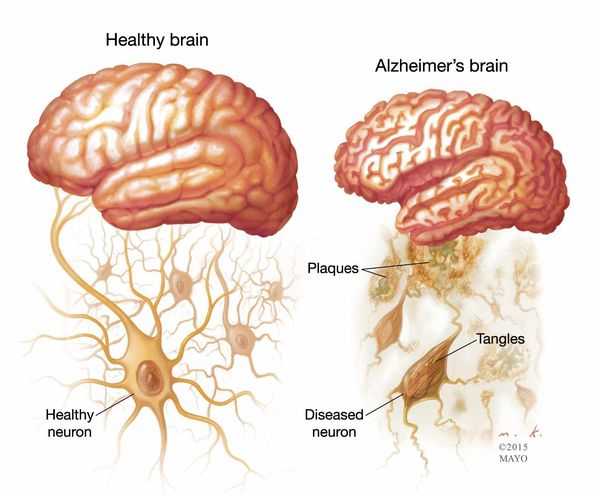
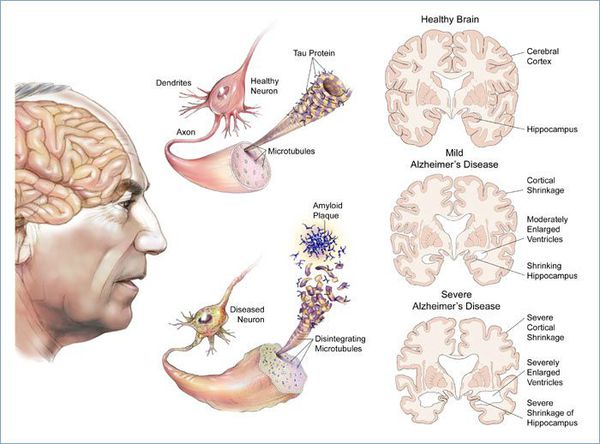
Существуют отличительные патоморфологические признаки болезни Альцгеймера: амилоидные (сенильные) бляшки — это внеклеточные отложения в виде скопления фрагмента белка, называемые бета-амилоидом; нейрофибриллярные клубочки — скрученные микроскопические нити тау-белка внутриклеточной локализации. Происходит потеря связи между клетками мозга, ответственными за память, обучение и общение. Эти соединения, или синапсы, передают информацию из клетки в клетку. Важная роль в патогенезе принадлежит воспалительному процессу, связанному с активацией микроглии, которая инициируется накоплением амилоида. [1]
Патофизиология болезни Альцгеймера:
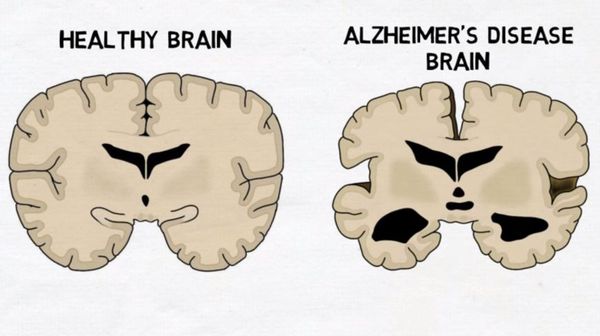
Макроскопически выявляется диффузная атрофия головного мозга с уменьшением объёма извилин и расширением боковых борозд, наиболее выраженная в височно-теменной области.
У значительной части больных цереброваскулярная патология может инициировать или усиливать дегенеративный процесс, связанный с отложением амилоида или другими характерными для заболевания изменениями.
Классификация и стадии развития болезни Альцгеймера
Типичный фенотип болезни Альцгеймера — сочетание выраженных мнестических нарушений гиппокампального типа с акустико-мнестической афазией, зрительно-пространственными нарушениями и апраксией. [3]
Три атипичных фенотипа болезни Альцгеймера (неамнестических):
Заболевание также подразделяется на формы с ранним началом, зачастую с положительным семейным анамнезом (до 65 лет) и поздним началом (старше 65 лет). Они отличаются патогенезом, генетическими факторами и разной скоростью прогрессирования.
Три стадии болезни Альцгеймера:
Первая (предеменция, ранняя деменция): больные обслуживают себя сами, но им нужна помощь для решения финансовых вопросов, приготовления пищи и т. д.
Вторая (умеренная деменция): зависимость от посторонней помощи растет — больные не способны самостоятельно одеться, осуществить гигиенические процедуры, долго оставаться дома без присмотра.
Третья (тяжёлая деменция): больные не могут выполнить ни одно из привычных повседневных действий без помощи других людей.
Переход от одной стадии к другой коррелирует со снижением оценки по MMSE (Краткая шкала психического статуса), которая является надежным инструментом для отслеживания динамики заболевания.
Осложнения болезни Альцгеймера
Продолжительность жизни людей с болезнью Альцгеймера после установления диагноза обычно колеблется от трех до десяти лет. Более четырнадцати лет после установления диагноза живут менее 3% больных. Уменьшение выживаемости связано с тяжелыми когнитивными нарушениями, снижением уровня физической активности, частыми падениями и нарушениями в неврологическом статусе. Сопутствующие соматические заболевания также влияют на продолжительность и качество жизни при болезни Альцгеймера. Пневмония и обезвоживание — наиболее частые непосредственные причины смерти, вызванной болезнью Альцгеймера. Кроме того, чем старше возраст, тем выше общий возраст выживаемости. У мужчин прогноз менее благоприятен по сравнению с женщинами.
Диагностика болезни Альцгеймера
Трудности ранней диагностики болезни Альцгеймера во многом объясняются «маскированным» характером заболевания в этот период, когда отсутствуют явные внешние признаки деменции. Для постановки диагноза, определения тактики ведения пациента необходимо выявить характер и выраженность когнитивных нарушений.
Нейропсихологический тест
Основной метод оценки когнитивных функций — нейропсихологическое обследование, которое проводит врач, обученный данным методам исследования. В некоторых странах практикуется обследование больных их родственниками с помощью шкал для оценки когнитивных функций: монреальской когнитивной шкалы, Адденбрукской, шкала краткого исследования психических функций MMSE.
Биомаркеры болезни Альцгеймера
Молекулярная диагностика на ранней стадии заболевания также создаёт перспективы для раннего назначения лечения болезни Альцгеймера. Определение биомаркеров в плазме является менее инвазивной альтернативой для диагностики болезни Альцгеймера. Биомаркеры классифицируются на биомаркеры накопления амилоида и биомаркеры нейродегенерации. Основные биомаркеры отражают патологию амилоида (внеклеточное накопление Aβ1-40/1-42) или внутриклеточные включения нейрофибриллярных клубочков (гиперфосфорилированного тау). [4] [5]
Согласно рекомендациям 4-го Канадского консенсуса по диагностике и лечению деменции и рациональному использованию биомаркеров для диагностики болезни Альцгеймера и других деменций (CCCDTD4, 2011): [6]
1. Определение биомаркеров цереброспинальной жидкости не рекомендуются для диагностики болезни Альцгеймера с типичной клинической картиной (2А уровень).
2. Исследование биомаркеров не рекомендуется для скрининга здоровых людей с целью оценки риска развития болезни Альцгеймера в будущем (уровень 1В).
3.Биомаркеры цереброспинальной жидкости можно рассматривать в особых случаях, когда есть атипичные признаки или диагностические трудности при дифференциальной диагностике лобного варианта болезни Альцгеймера от лобно-височной деменции, а также случаи первично прогрессирующей афазии как следствие болезни Альцгеймера или лобно-височной дегенерации (уровень 2В).
МРТ и КТ головного мозга
Современные методы нейровизуализации — магнито-резонансная томография и компьютерная томография головного мозга — позволяют расширить диагностические возможности прижизненной диагностики болезни Альцгеймера.
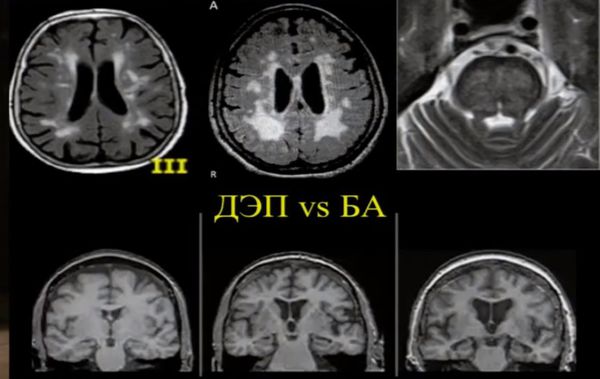
МРТ и КТ проводят для выявления поддающихся лечению причин деменции и нарушений, которые могут усугубить симптомы. Структурные изменения по данным магнитно-резонансной томографии являются более прогностически значимыми для дальнейших изменений в когнитивной сфере, чем биомаркеры цереброспинальной жидкости. По данным магнитно-резонансной томографии, признаки цереброваскулярного заболевания, такие как лейкоареоз и множественные подкорковые лакунарные инфаркты, чаще наблюдаются у пациентов с болезнью Альцгеймера, чем в контрольной группе. [7] Асимметричная атрофия медиальных отделов височной доли также не исключает сосудистую деменцию.
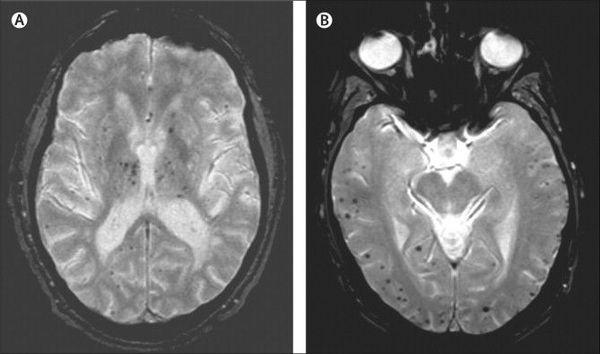
Описана смешанная модель патогенеза болезни Альцгеймера, которая предполагает взаимодействие церебральной амилоидной ангиопатии с сосудистыми факторами на ранних стадиях патологического процесса. Предполагается, что синергия между накоплением амилоида и цереброваскулярной патологией может инициировать дальнейшую дисфункцию нейронов и нейродегенерацию. [8] В этом отношении церебральные микрокровоизлияния, выявляемые в режиме Т2 градиентного эхо на магнитно-резонансной томографии, являются дополнительным и доступным диагностическим маркером, повышающим диагностическую значимость лейкоареоза и свидетельствующим в пользу церебральной амилоидной ангиопатии или гипертонической микроангиопатиии, особенно в случаях смешанной патологии и тяжелого когнитивного дефицита.
Локализация церебральных микрокровоизлияний является дифференциально-диагностическим признаком ведущего патологического процесса. В случае болезни Альцгеймера наблюдается корковая локализация микрокровоизлияний, в случае дисциркуляторной энцефалопатии или сосудистой деменции будут визуализироваться микрокровоизлияния в глубинных отделах мозга. [9] [10]
Одним из наиболее перспективных методов диагностики болезни Альцгеймера является позитронно-эмиссионная томография с лигандом, который связывается с амилоидом (PiB), однако накопление амилоида и захват соответствующего лиганда нарастают на стадии умеренных когнитивных нарушений, но после конверсии в деменцию дальнейшего накопления не происходит. [11]
Лечение болезни Альцгеймера
Болезнь Альцгеймера пока не поддается лечению. Но благодаря группе новых препаратов и симптоматическому лечению Альцгеймера можно сделать так, что снижение интеллекта больных будет более постепенным.
Лекарства
В России зарегистрированы все современные антидементные препараты. Более того, они вошли в список жизненно важных лекарственных средств. Их всего четыре, и они прежде всего от болезни Альцгеймера, но нередко применяются и при деменциях другого происхождения.
К таким средствам относятся:
Облегчение расстройств психики и поведения, сопровождающих болезнь Альцгеймера
С целью лечения сопутствующих расстройств психики и поведения используются также антидепрессанты и нейролептики.
Поддерживающие методы
Существуют и нелекарственные методы воздействия — тренировки интеллектуальных функций. Нейропсихологическая реабилитация позволяет стимулировать к развитию новых нейронный сетей, обучая рабочие нервные клетки.
Специальная диета при болезни Альцгеймера не требуется: питание не влияет на развитие заболевания.
Прекращение лечения
Причиной для прекращения приёма антидементных препаратов может стать выраженная брадикардия, но это осложнение возникает крайне редко.
Рекомендации для ухаживающих за близкими с болезнью Альцгеймера
При уходе за больным человеком важно организовать для него безопасное и удобное пространство.
Также важно внимательно выбирать обувь и одежду.
С развитием деменции постепенно сужается круг практических задач, с которыми может справиться пожилой человек. Очень важно помочь больному найти увлечение по душе.
Такими занятиями могут быть:
Ухаживая за больным, не следует игнорировать своё здоровье. Пациенту нужно обеспечить нормальное питание, режим, активный образ жизни — это в полной мере относится и к близким больного человека.
Где обеспечивают уход при болезни Альцгеймера
Государственных специализированных пансионатов по уходу за людьми с болезнью Альцгеймера в нашей стране пока нет.
Прогноз. Профилактика
С увеличением осведомлённости общества о деменции будет расти и потребность в помощи по уходу, понадобятся значительные затраты для её организации. Пока же преобладает в основном неформальная помощь в семьях. Усилия по улучшению качества и доступности помощи потребуют вложений в меры первичной профилактики, и возможно, это позволит контролировать «эпидемии» деменций в разных регионах мира. В качестве основных мишеней первичной профилактики рассматриваются улучшение образования и устранение сосудистых факторов риска.
Профилактика
На сегодняшний день одной из основных целей профилактики является создание различных новых форм внебольничной помощи пациентам пожилого и старческого возраста с целью улучшения диагностики когнитивных нарушений разной степени тяжести, более раннее выявление заболеваний. С такой целью в развитых странах созданы клиники памяти, Альцгеймеровские центры. [2]
В России также работают кабинеты памяти, научно-исследовательские центры по изучению расстройств памяти, запущены социальные интернет-проекты, например, memini.ru. Большое значение имеют «школы для родственников», так как родственники остаются один на один с этой болезнью и часто не знают, что надо делать.
Человек с деменцией обращен в прошлое. Больных надо аккуратно «тормошить» и в интеллектуальном плане, и в двигательном. Неподвижность плохо влияет на мозг. Лучший способ сохранить разум, это, как ни странно, даже не интеллектуальная деятельность, а двигательная активность. Именно в этом случае в мозге создаются условия, которые способствуют образованию новых связей между нейронами и укреплению мозгового резерва, что впоследствии противодействует развитию деменции.
Продолжительность жизни
Юридические вопросы
Требования для признания гражданина недееспособным раскрываются в статье 29 Гражданского кодекса РФ. Потеря дееспособности компенсируется больному человеку установлением опёки. Опекун «восполняет» утраченные возможности гражданина, признанного недееспособным, и действует в его интересах.
Процедура признания гражданина недееспособным описана в 31 главе Гражданского процессуального кодекса РФ, в статьях 281–285.
Болезнь Альцгеймера
Введение
Видимо, каждому времени сопутствует одна или несколько болезней, которые в социуме упоминаются и обсуждаются чаще, чем все прочие заболевания. Такие «актуальные» болезни всем известны, они становятся обыденными и чуть ли не модными. Широкой просвещенной публике они почти понятны, но, в то же время, достаточно загадочны для того, чтобы сделать их темой салонных разговоров, «компетентных» суждений (уж я-то, мол, знаю) или даже анекдотов — несмешных, нарочито-кощунственных или, простите, откровенно дурацких. В такой популярности, скорее всего, отражается сложная смесь вытесняемого страха, языческих отворотно-защитных заклинаний и надежды на то, что страшная болезнь так и останется где-то там, в эпидемиологических сводках или судьбах очень далеких знакомых.
Обычно этот эффект обусловлен появлением новых научных знаний (например, открытием неизвестного ранее патогена, как это было с ВИЧ/СПИД или прионными болезнями), осмыслением поистине устрашающих статистических взаимосвязей (онкогенные подтипы папилломавируса и рак шейки матки), социально-значимыми произведениями искусства («Пролетая над гнездом кукушки», «Человек дождя») или биографиями выдающихся людей. Так, благодаря поистине героической борьбе с болезнью, которую в течение десятилетий ведет английский физик Стивен Хокинг, весь мир заговорил о боковом амиотрофическом склерозе. Экс-президент США, переживший покушение и несколько онкохирургических операций, справлявшийся и с прогрессирующей глухотой, и с переломами, в конце концов написал простое и проникновеннное письмо своим согражданам, где заранее с ними попрощался – на тот момент еще понимая, что его ждет. Рональд Рейган перешагнул 90-летний рубеж, что до него удавалось лишь двоим президентам, и умер от воспаления легких, что является типичным исходом болезни Альцгеймера.
Болезнь, первое клиническое описание которой принадлежит Алоизу Альцгеймеру (Германия, 1906), до сих пор остается предметом не только общественного внимания, но и напряженных научно-медицинских дискуссий. В ныне действующей МКБ-10 (Международная классификация болезней, 10 пересмотр) это заболевание отнесено и к неврологическому, и к психиатрическому разделам. Некоторое время назад, на фоне наметившейся было тенденции к «фельдшеризму и алгоритмизации» медицины (увы, булгаковские шариковы бессмертны, вездесущи и по-прежнему занимают порой высокие посты, в т.ч. в международных организациях здравоохранения) – предпринимались попытки обобщить диагнозом «Болезнь Альцгеймера» вообще все пресенильные и сенильные, т.е. относящиеся к пожилому и старческому возрасту, дементирующие (ослабоумливающие) процессы: сосудистую деменцию, различные варианты атрофии и т.д. В частности, Википедия определяет болезнь Альцгеймера как наиболее распространенную форму сенильной (старше 65 лет) деменции, а ранний вариант называет редким. Однако здравый смысл и клиническое мышление, по-видимому, возобладают: большинство специалистов, — как «сугубых практиков», так и «высоколобых кафедралов», — рассматривают болезнь Альцгеймера как самостоятельную форму пресенильной, предстарческой нейродегенерации, которая обычно манифестирует в возрастном интервале 40-60 лет, характеризуется собственной спецификой, узнаваемой симптоматикой и существенными отличиями (клиническими и, вероятно, этиопатогенетическими) даже от очень близкой деменции Пика.
Неоднозначностью диагностических подходов обусловлена и разноголосица статистических оценок. Так, в одних источниках число лиц на земном шаре, страдающих болезнью Альцгеймера, оценивается на уровне около 30 млн чел; в других – свыше 50 млн чел. Достоверно установлено, что женщины заболевают чаще. Не вызывает сомнения и тот факт, что частота встречаемости постоянно и быстро растет: в течение ближайших десятилетий число болеющих должно увеличиться в 3-5 раз.
В целом, как ни избегай эмоционально-окрашенных суждений, суть проблемы от этого не меняется: болезнь Альцгеймера – безжалостный прогредиентный (непрерывно прогрессирующий) атрофический процесс, который вновь и вновь воспроизводит свои неумолимые закономерности.
Причины
Острота и глобальная значимость проблемы сразу кардинально изменятся, как только будут получены полные и непротиворечивые данные об этиопатогенезе болезни Альцгеймера. На сегодняшний день рассматриваются три основные гипотезы: холинергическая (согласно которой в организме больного вырабатывается недостаточное количество ацетилхолина, одного из веществ-нейромедиаторов); амилоидная (накопление и отложение в мозговых тканях бляшек из особого белка бета-амилоида); тау-белковая (образование аномальных сгустков и клубков видоизмененного тау-белка в нейронной ткани). Все эти гипотезы находят серьезные подтверждения и столь же серьезные контраргументы, т.е. неоспоримой доказательной базы нет ни у одной из них.
Так, препараты, разработанные в рамках нейромедиаторной гипотезы, не оправдали возлагавшихся на них надежд. Бета-амилоидные бляшки в патоморфологическом исследовании обнаруживаются не только при болезни Альцгеймера, но и при других видах деменции, а также при болезни Дауна. Неясно, каким образом наличие бляшек или тау-протеиновых клубков приводит к массовой гибели нейронов в окружающей ткани. Неизвестны причины и механизмы структурной перестройки тау-белка, которой обусловлена тенденция к его «слипанию», и т.д.
Все больше исследователей склоняется к мысли, что болезнь Альцгеймера является полиэтиологическим заболеванием, т.е. запускается не одним, а одновременно несколькими триггерными факторами, сочетание которых также может оказаться сугубо индивидуальным. Подтверждена, в частности, роль наследственного фактора. В ряде исследований доказано, что регулярная интенсивная умственная деятельность, – даже в старческом возрасте, – служит своеобразной профилактикой болезни Альцгеймера.
Характерную клиническую картину обусловливает дегенерация (упрощение, перерождение в более примитивные структуры) и атрофия (отмирание с сокращением объема и прогрессированием функциональной недостаточности – вплоть до полной несостоятельности) тканей головного мозга. Постепенно расширяются мозговые желудочки, отмирают кора и гиппокамп (элемент центральной нервной системы, отвечающий, в частности, за целостность и адекватность эмоций, координацию долговременной и кратковременной памяти, устойчивость и продуктивность произвольного внимания).
Симптоматика
Применительно к болезни Альцгеймера часто рассматривают состояние, типичное для деменций вообще — т.н. афато-апракто-агностический синдром (досл. «распад речи, праксиса и узнавания»). В развернутом нейропсихологическом обследовании комплекс нарушений, характерных именно для этого заболевания, зачастую выявляется за много лет до того, как симптоматика достигнет клинического уровня выраженности. Однако сами пациенты и их родственники чаще всего обращают внимание на ранние нарушения памяти (припоминание нужных в данный момент слов и сведений, запоминание и удержание новой информации), абстрактного мышления («мерцающие» эпизоды неспособности к логическим выводам, к непониманию отношений и взаимосвязей, к целенаправленному планированию своих действий и прогнозированию их результатов), эмоционально-волевой сферы (постепенная утрата интересов, влечений, побуждений). Очевидно, что на этом этапе симптоматика не является специфичной и трактуется обычно как «приближение старости», следствие переутомления или стресса, депрессия и т.д.
Диагноз устанавливается или, как минимум, предполагается уже на второй стадии, при т.н. ранней деменции. Становятся заметными оскудение словарного запаса и обеднение речевой организации, появляются аграмматизмы в устной и письменной речи, нарушения тонкой моторики, почерка, графики в рисуночных пробах; утрачиваются сложные навыки, снижается общий уровень когнитивных (познавательных) функций. Для болезни Альцгеймера характерно отсутствие конфабуляций и парамнезий (ложных воспоминаний, которыми компенсируют лакуны в памяти, например, пациенты с болезнью Пика). Кроме того, нарастающие апатия и когнитивный дефицит в течение длительного времени сопровождаются сознанием собственной несостоятельности – тем более болезненным, чем выше был интеллектуальный, социальный, профессиональный статус пациента в преморбиде.
Следующая, третья стадия болезни Альцгеймера характеризуется умеренной деменцией. Налицо грубое снижение памяти и внимания. Появляются парафазии (употребление тех слов, которые случайно вспоминает пациент, вместо тех, которые нужны по контексту). Прогрессируют симптомы афазии, алексии и аграфии (распад речевых функций, способности к чтению и пониманию, а также навыков письма и рисунка). Поведение и эмоциональное реагирование утрачивают адекватность (непредсказуемое чередование плаксивости, агрессивности, попыток ухода из дома и пр.). Больные все хуже справляются даже с элементарными действиями. Выраженные нарушения ориентации в окружающей обстановке и собственной личности, узнавания и распознавания объектов/субъектов могут приводить к формированию нестойких бредовых идей, которые в дальнейшем также распадаются. Пациент становится практически беспомощным, требуя постоянного надзора, ухода и обслуживания; если у родственников нет возможностей обеспечить круглосуточную домашнюю курацию, то именно на этом этапе больные, как правило, госпитализируются в психиатрический стационар.
В терминальной стадии болезни Альцгеймера пациенты влачат, по сути, вегетативное существование. Все высшие психические функции и структуры, включая мышление, личность, память, речь, произвольное внимание, эмоции, целенаправленные движения и т.д., – руинируются и фактически отсутствуют. Как правило, наблюдается неутолимый голод (булимия, полифагия) в сочетании с кахексией (тяжелое истощение, утрата массы тела). На этом этапе пациент уже не может покинуть пределы кровати даже с посторонней помощью. Непосредственной причиной смерти почти всегда становится инфицирование и гангренозное изъязвление пролежней (с исходом в фатальный сепсис) или же тяжелая пневмония, обусловленная длительной адинамией в присутствии госпитальной микрофлоры.
Общая продолжительность течения болезни Альцгеймера, – если успевают смениться и завершиться все четыре условные стадии, – составляет 10-15 лет.
Диагностика
Как правило, окончательный диагноз устанавливается в ходе консультаций психиатра, невропатолога, патопсихолога. Дополнительно назначают МРТ (для оценки состояния мозговых структур), клинические и биохимические анализы. В дальнейшем диагноз подтверждается патоморфологической посмертной верификацией.
Лечение
На сегодняшний день этиопатогенетической терапии болезни Альцгеймера не существует, поскольку недостаточно ясен сам этиопатогенез, т.е. причины и механизмы развития. Практикуется паллиативная медикаментозная поддержка, сравнительно эффективная и включающая (в зависимости от стадии и доминирующей симптоматики) нейропротекторы, стимуляторы мозгового кровообращения и питания, транквилизаторы, нейролептики и пр.
В ведущих мировых психоневрологических институтах, лабораториях, центрах не прекращаются интенсивные исследования этого жестокого заболевания. Постоянно публикуются сообщения о разработке перспективных средств профилактики и лечения болезни Альцгеймера; ряд препаратов уже сегодня успешно проходит клинические испытания. Нет сомнений в том, что ответы на все вопросы будут найдены в обозримом будущем.