Диета при атрофическом гастрите желудка
Общие правила
Атрофический гастрит является одной из разновидностей хронического гастрита для которого характерно развитие прогрессирующих атрофических изменений СОЖ (слизистой оболочки желудка), дистрофических изменений в железах (перерождение клеток желудочного эпителия в кишечные) и уменьшение их количества, что приводит к развитию функциональной недостаточности желудка (снижению секреции соляной кислоты/пепсина). Существует множество причин развития атрофического гастрита, приводящих к атрофии слизистой желудка.
Наиболее важными из них являются бактериальные инфекции (бактерии Helicobacter pylori), способствующие снижению защитных свойств слизистой оболочки и аутоиммунные процессы, в результате которых образуются антитела к париетальным клеткам желудка, участвующих в процессе выработки важнейших компонентов желудочного сока. Этот вид хронического гастрита представляет особую потенциальную опасность их-за высокого риска дисплазии эпителия СОЖ и развития рака желудка.
В зависимости от количества желез, утративших свою функцию, различают умеренную и выраженную степень атрофии. В ряде случаев атрофический мультифокальный гастрит сочетается с выраженной очаговой перестройкой СОЖ (метаплазия фундальных желез, кишечная метаплазия, дисплазия эпителия), что способствует развитию гиперпластического гастрита. Соответственно, при гиперпластическом гастрите создаются условия, и возникает риск формирования полипов.
Клиническая картина атрофического гастрита из-за выраженного снижения функциональной недостаточности желудка не выражена. Основным проявлением заболевания является синдром диспепсии (тошнота, ухудшение аппетита, чувство тяжести, слюнотечение, отрыжка воздухом/тухлой пищей, переполнение желудка, неприятный запах изо рта). В большинстве случаев отсутствует болевой синдром. На поздних стадиях заболевания при развитии В12-дефицитной анемии появляется быстрая утомляемость, слабость, головокружение, одышка, жжение в языке, тахикардия. При нарастании секреторной недостаточности отмечается склонность к диарее и снижению массы тела.
Диета при атрофическом гастрите является неотъемлемой и важнейшей составляющей частью комплексной терапии. Перед назначением лечения и диеты необходимо в обязательном порядке провести суточную рН–метрию, диагностику Helicobacter pylori с установлением статуса НР (степени инфицированности и активности воспалительного процесса). При наличии Helicobacter pylori лечение начинается с назначения эрадикационной терапии, для чего используются антибиотики из группы тетрациклинов/пенициллинов, препараты на основе метронидазола, висмута, ингибиторы протонной помпы и другие.
Поскольку атрофический гастрит в большинстве случаев сопровождается пониженной кислотностью, за основу лечебного питания берется диетический Стол №2 по Певзнеру, которая умеренно стимулирует секреторную функцию желудка, снижает интенсивность процессов брожения в кишечнике. Диета является физиологически полноценной и должна назначаться на период не менее 3-х месяцев.
Основу рациона питания составляют продукты, «подстегивающие» стимуляцию отделения желудочного сока — первые блюда на наваристом мясном/рыбном/грибном бульоне, каши на воде, кроме пшенной/перловой крупы, салаты из спелых помидоров и вареных овощей (исключая квашеную капусту, свежий лук, соленые огурцы), сельдь/форшмак, овощную икру, соусы на мясных бульонах, твердый сыр и кисломолочные напитки, заливные блюда с использованием крепких бульонов, не протертые спелые фрукты, чай с лимоном, разбавленные овощные/фруктовые соки, отвар шиповника, кофе и какао.
Для стимуляции секреции желудочного сока рекомендуется употреблять небольшими глотками по 1/2 стакана теплую минеральную воду: «Нарзан», «Ессентуки» №4, 17, «Миргородскую» 2-3 раза в день. Усилению соковыделения способствует и такая форма кулинарной обработки продуктов, как тушение и жарка без образования грубой корочки.
Диета при атрофическом гастрите желудка в стадии обострения предусматривает механическое щажение слизистой оболочки путем измельчения пищи, а по мере стихания симптоматики больного переводят на неизмельчённую пищу.
Также, в рацион питания включаются продукты, способствующие желчеотделению — различные растительные масла первого отжима, свеклу и ее сок, лимоны, бахчевые (дыня, арбуз), свежую огородную зелень, куркуму, плоды шиповника, авокадо, корень одуванчика.
Полезен прием лекарственных средств растительного происхождения (горечи): листья подорожника, полынь обыкновенная, тысячелистник обыкновенный, золототысячник, почки березы. Широко используются препараты заместительной терапии (препараты ферментов желудочного сока и соляной кислоты, натуральный желудочный сок).
Если атрофический гастрит протекает на фоне нормальной/повышенной кислотности, то за основу лечебного питания берется диетический Стол №1 по Певзнеру и его разновидности (в период обострения). В случаях аутоиммунного атрофического гастрита в фазе обострения назначается Диета №1А, обеспечивающая максимальное щажение СОЖ, а по мере стихания острой симптоматики пациентов переводят на Диету №1.
После ликвидации воспаления СОЖ больным хроническим аутоиммунным гастритом необходима постепенно нарастающая стимуляция функции желез, что достигается назначение лечебного Стола № 2.
Разрешенные продукты
Диета при атрофическом гастрите включает:
Хронический атрофический гастрит
Причины болезни
Изнутри желудок выстлан тонкой, нежной слизистой оболочкой. В норме она имеет светло-розовый оттенок, ровные складочки, блестит, словно начищенный самовар. Под воздействием агрессивных факторов клетки стареют, хиреют, деление их замедляется, а процесс регенерации сходит на нет. Клетки отмирают. Наступает атрофия, вследствие которой вырабатывается все меньше желудочного сока, происходит нарушение кислотности, недостаточное переваривание пищи. Атрофичная слизистая желудка перерождается в слизистую кишечника, мутирует, разрастается.
Второй причиной считают аутоиммунные процессы. При втором сценарии заболевание развивается более стремительно. Конкретный механизм запуска этого процесса еще до конца не изучен. Ясно только, какие факторы могут повлиять на скорость патологического процесса. Отмечают: генетическую предрасположенность, соматические заболевания, недостаток витаминов, наличие вредных привычек, безрежимность питания, вирусные инфекции.
Атрофический гастрит чаще бывает очаговым. Название само говорит, что слизистая желудка повреждена только местами, а не вся поверхность атрофирована. Между воспаленными сегментами находятся здоровые участки слизистой, которые берут на себя секрецию соляной кислоты, тем самым компенсируя ее количество.
Признаки заболевания
Наблюдается тошнота, отрыжка, повышенное газообразование, распирание, боли в желудке, снижение аппетита или его отсутствие, неустойчивый стул, неприятный привкус, запах изо рта.
При очаговом атрофическом гастрите часто нет никаких симптомов.
При лечении атрофического очагового гастрита учитывается кислотность. В зависимости от этого назначаются препараты.
Назначается антисекреторные препараты: Омепразол, Нольпаза, антациды Алмагель, Фосфалюгедь, цитопротекторы Де-нол, Викалин, Ребамипид. При положительном тесте на H.pylori проводят антибактериальную терапию, схемы подбираются индивидуально. После прохождения курса антибактериальной терапии рекомендуется пропить курс пробиотиков.
Для устранения диспепсических расстройств назначаются прокинетики: Итоприд, Тримедат, Церукал.
При болях прописывают спазмолитики Но-шпа, Папаверин.
В редких случаях, если кислотность значительно пониженная, назначается заместительная терапия, препараты которой пациент принимает пожизненно. Это Ацидин-пепсин, Абоминпепсидил, а также заместительная терапия полиферментными препаратами Креон, Пангрол.
Возможно, ли прийти к полному выздоровлению?
Вопрос спорный. Мнения специалистов разделились на тех, кто считает, что своевременное, современное комплексное лечение может способствовать выздоровлению и полному восстановлению слизистой желудка.
Диета при хроническом атрофическом гастрите
Первое, с чего нужно начать, это наладить режимпитания. По возможности есть в одно то же время. Пища должна употребляться небольшими порциями, мелко порезана или вовсе гомогенизирована.
В рационе питания рекомендуются: нежирные сорта мяса, рыбы, подсушенный белый хлеб, яйца, нежирный творог, сыр, отварной рис, овощные бульоны, картофель, кабачки, свеклу, капусту, помидоры, сезонные фрукты, ягоды.
Что исключить из рациона
Пшено, перловка, ячневая крупа могут вызывать дискомфорт. Крепкий кофе, чай, квас, жирное молоко, сливки могут спровоцировать обострение заболевания.
Алкогольные напитки, курение – главные враги, их нужно запретить или на выздоровление не стоит надеяться. Наше здоровье – в наших руках!
Диета при гастрите желудка. Меню на неделю
Гастрит у современного человека – состояние обыкновенное. Постоянные перекусы, неправильное питание, вредная пища, отравление – всё это может спровоцировать гастрит. Такой образ жизни ведёт большое количество людей. Поэтому у многих есть проблем с желудком. Так что же делать?
Неужели постоянно пить лекарства?! Медицинская фармацевтика хорошо развита, но в проблемах с желудком большую роль играет правильная диета. Основной принцип такого питания – не раздражать слизистую, чтобы не вызвать обострения, но при этом дать организму нужное количество питательных веществ. Правда, заранее нужно обследоваться на наличие хеликобактера.
Основные правила диеты при гастрите желудка
Вот несколько правил питания для людей, страдающих этим недугом:
Диета при гастрите желудка, если кислотность повышена
При таком заболевании выделяется много кислоты в желудке. В этом случае рекомендуют диету №1. Главное, уберечь свой желудок от негативных воздействий, термических, химических и механических, которые будут стимулировать выработку соляной кислоты. Данная диета способствует затягиванию язв. Основные правила:
Разрешенные продукты:
Запрещенные продукты:
Диета при гастрите в период обострения
В стадии обострения к питанию стоит подходить максимально строго, поблажек делать себе нельзя. Основной рацион составляют отварное мясо и рыба, нежирный творог. Из напитков кисель или чай с добавлением молока.
Диета при гастрите желудка, если кислотность понижена
Если соляной кислоты вырабатывается недостаточно, то это плохо сказывается на функции пищеварения. Пищеварение будет страдать, потому что начнется несварение и брожение продуктов в желудке, а следствием всего этого станут отрыжка, тошнота, тяжесть и прочие неприятные симптомы.
Грамотное лечение гипоацидного гастрита не обойдется без правильно подобранной диеты. Необходимы продукты, которые смогут увеличить кислотность и не будут раздражать слизистую. Для такого случая подходит стол №2.
Разрешенные продукты и способ их приготовления:
Какие продукты нужно исключить во время диеты при гастрите желудка с пониженной кислотностью:
Меню на неделю при гастрите желудка
При данном заболевании очень важно соблюдать диету. Чтобы избежать срывов, стоит планировать свое меню заранее и закупать продукты. Это поможет не употреблять на запрещенный продукт, когда вы хотите кушать.
Понедельник:
Вторник:
Среда:
Четверг:
Пятница:
Суббота:
Воскресенье:
Диета при атрофическом гастрите после инсульта
В редакцию «ЗОЖ» обратилась читательница из Челябинской области. «Мне 74 года, – пишет она. В начале июля случился инсульт. Сейчас всё нормально, вот сама пишу это письмо. Проблема в том, что не переношу таблетки. У меня атрофический гастрит с пониженной кислотностью, от лекарств болит желудок. Его лечу АСД-2, травами, все рецепты беру из «ЗОЖ». Но еще у меня дефицит веса, а у врачей конвейер больных, им некогда с нами. Посоветуйте, как набрать недостающие килограммы. Какова должна быть диета при атрофическом гастрите после перенесённого инсульта».
Питание после инсульта
В своем письме женщина пишет о перенесенном недавно инсульте, а также хроническом атрофическом гастрите и дефиците массы тела. К сожалению, автор не сообщила, каким был вес до болезни, когда понизился и насколько, чем питается, соблюдает ли диету, на фоне каких сопутствующих заболеваний случился инсульт, что из лекарств принимает… Эта информация позволила бы сделать наш разговор более предметным.
Перед постинсультными пациентами всегда стоят две задачи – восстановиться после инсульта и не допустить повторного. Специальной диеты для таких больных не существует. Питание корректируется индивидуально с учетом показателей артериального давления, выраженности атеросклеротических изменений сосудов и уровня холестерина в крови, поскольку у пациентов с хроническими сосудистыми заболеваниями он часто повышен. В частности, гипертоникам для снижения холестерина неврологи назначают специальные препараты — статины и рекомендуют ограничить потребление жиров до 75-80 г в сутки, при этом, чтобы половина приходилась на растительное масло.
Советую учитывать эти особенности питания, если уровень холестерина повышен. Замечу также, что у больных, страдающих гипертонической болезнью и перенесших инсульт, чаще бывает избыточный вес, который необходимо снижать. У автора письма — дефицит массы тела определяется самочувствием.
У вас правильный завтрак?
Диета при атрофическом гастрите с пониженной кислотностью тоже не требует строгих ограничений. Однако нужно знать, что овощи и фрукты стимулируют желудочную секрецию, а белковая пища, которая должна перевариваться в желудке, снижает ее.
Остановлюсь на особенностях питания в нашем случае, когда могут ухудшаться аппетит, появляться избирательность в еде, нарушаться пережевывание и глотание, возникать забывчивость — порой человек не помнит, что и когда ел.
Таким пациентам требуется качественное, сбалансированное питание, чтобы обеспечить организм всеми необходимыми компонентами: белками, жирами, углеводами, минералами и витаминами.
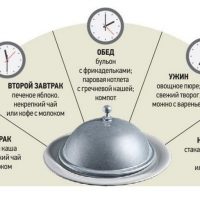
Как известно, по рекомендациям диетологов, 30% суточного рациона должно приходиться на завтрак, 50% — на обед и 20% — на ужин. Но поскольку пациентам с хроническим атрофическим гастритом необходимо дробное частое питание, соответственно и порции должны быть небольшими, сбалансированными по составу.
Например, на завтрак съешьте немного каши с ложечкой сливочного масла, 50 г творожка, свежее или печеное яблоко, выпейте чай или кофе. Такой завтрак можно назвать правильным, ибо в нем присутствуют все необходимые для жизнедеятельности компоненты — белки, жиры, углеводы. А через 3 часа съешьте бутерброд с сыром, яйцо, немного сухофруктов, запейте стаканом кефира.
Больше о правильном питании смотрите на моём YouTube «Есть, чтобы жить». Вот ролики о белках, о жирах, об углеводах.
За стол садитесь с аппетитом
Сказанное ниже справедливо не только тогда, когда используется диета при атрофическом гастрите, а вообще. Блюда должны вызывать аппетит. Хотя у пожилых людей может возникать приступ голода, всё же чаще они садятся за обеденный стол без желания и удовольствия. Для улучшения аппетита добавляйте в пищу немного любимых специй, лука, чеснока, кислых фруктов.
В питании должно быть достаточно животных и растительных белков. Старайтесь разнообразить блюда — в недельное меню вводите различные крупы, макаронные изделия, бобовые, овощи, фрукты. Предпочтение отдавайте легкоусвояемой еде — рыбе, птице, яйцам, кисломолочным продуктам.
Корректируют массу тела углеводы — вчерашний хлеб, каши, сухофрукты — а также животные и растительные жиры. В вашем меню — сливочное масло, сметана, сыр, растительное масло (не менее 1 ст. ложки в день), орехи, семечки.
Не забывайте о продуктах — источниках витаминов. Напомню, витамин С содержат овощи, фрукты, ягоды, особенно черная смородина, облепиха и шиповник. Витамины D и Е — нерафинированное растительное масло, яичный желток, печень. Витамины группы В – черный хлеб, орехи, цельные зерна, рис, горох, капуста, молоко, мясо.
Пациентам с сердечно-сосудистыми патологиями необходимы продукты, богатые калием и магнием. Много калия содержат курага, черная смородина, изюм, чернослив, картофель, зеленый горошек, а магний – отруби, гречка, фасоль. Источники фосфора, цинка, кальция, железа — цветная капуста, огурцы, грецкие орехи, пшеница, рыба, печень, мясо.
Селедка вместо солёного огурца
Диета при атрофическом гастрите обязательно предполагает сокращение употребления соли. Допустимо до трети чайной ложки в день. Советую пищу подсаливать за столом, а готовить без соли — в продуктах и так её уже содержится 2-3 грамма. В блюда вместо соли добавляйте пряности или ароматные масла. Ограничьте соленья и маринады. А вот кусочек селёдки съесть не возбраняется – она содержит витамины D и В, селен, омега-3 жирные кислоты, чего нет в солёном огурце.
Старайтесь меньше подвергать продукты кулинарной обработке. Готовьте на пару или варите. Откажитесь от жареных блюд. Из свежих овощей и фруктов делайте салаты, винегреты.
Как известно, вода притупляет аппетит. Поэтому при дефиците веса пейте только тогда, когда появляется жажда, и лучше, чтобы вода была тёплой.
Очень важна атмосфера за обеденным столом. Во время трапезы не надо смотреть телевизор, обсуждать разные проблемы, нервничать, тем более выяснять отношения — это отражается на самочувствии, аппетите и усвоении еды.
Заместительная терапия
Теперь о лекарствах. С учётом хронического гастрита с пониженной кислотностью обязательно используйте средства заместительной терапии. Это позволит наладить хорошее желудочное пищеварение, при котором желудок станет переваривать белковую пищу. Препаратами заместительной терапии могут быть натуральный желудочный сок, ацидин-пепсин, абомин, плантаглюцид.
Обращаю внимание, некоторые препараты, назначаемые при хронических заболеваниях, могут изменять вкусовые рецепторы. Спросите об этом у своего врача.
И последнее. Возьмите за правило — давать желудку пищу всегда, когда он попросит. Есть, чтобы жить!
Диета при гастрите
.jpg)
Общие сведения
Гастрит — воспалительное заболевание слизистой оболочки желудка. При длительном течении гастриты приводят к нарушению различных функций желудка, главным образом, нарушают выработку соляной кислоты и связанный с этим процесс пищеварения.
Долгое время считалось, что основная причина гастрита кроется в нарушении режима питания. Однако сегодня рядом авторитетных исследований установлено, что нарушение режима питания — малозначимый фактор в развитии гастритов. Истинных причин же у данной патологии несколько:
Хороший гастроэнтеролог в Алматы
В своем развитии гастрит проходит несколько стадий. Изначально при воздействии неблагоприятных факторов слизистая желудка краснеет и отекает. При переходе заболевания в хроническую форму стенка желудка утолщается. При прогрессировании болезни пораженные области слизистой желудка истончаются и атрофируются. На этой стадии эпителиальные клетки желудка заменяются на клетки соединительной ткани (появляются рубцы). На последней стадии появляются эрозии и язвочки.
Важно! Поскольку запущенные стадии гастрита чреваты появлением эрозий и язв, то лечебные мероприятия важно начинать как можно раньше. Это позволит остановить патологический процесс и избежать осложнений.
В зависимости от характера течения и этиологических факторов, выделяют разные виды гастритов.
По характеру течения:
По характеру воспаления:
По локализации:
Правила питания при гастрите
Питание — один из важнейших элементов успешного лечения гастрита. Диету при гастрите составляет врач в зависимости от вида гастрита, его стадии, общего состояния здоровья пациента, его возраста и ряда других особенностей.
Существует несколько важных правил питания при гастрите, которых нужно строго выполнять. Главное правило — пищу нужно тщательно пережевывать. Процесс пищеварения начинается уже в ротовой полости, где еда измельчается и частично переваривается ферментами. Если не пережеванная пища попадает в желудок, то она может раздражать слизистую.
При данной патологии нужно отказаться от питания «всухомятку». Нужно быть осторожнее с сухарями, сушками и прочей твердой и сухой пищей, чтобы избежать раздражения слизистой желудка. Пища должна быть мягкой и теплой.
Режим питания
При воспалительных патологиях ЖКТ крайне важен режим питания — количество приемов пищи и время приема. Забудьте о 2-3 разовом питании. При гастрите так редко есть нельзя. Врач порекомендует принимать пищу минимум 5 раз в сутки. Это значит, что, помимо завтрака, обеда и ужина, будет еще, по меньшей мере, 2 приема пищи. Это могут быть небольшие перекусы. Важно, чтобы при гастрите не было сильного чувства голода. В желудке должна находиться пища, иначе кислота будет разъедать слизистую желудка. Соблюдая 5-6 разовое питание, важно следить и за калорийностью пищи — она не должна быть чрезмерной.
Питаться лучше всего в одно и то же время. Соблюдение режима питания нормализует выделение желудочного сока. Организм будет знать, когда человек обычно принимает пищу и надлежащим образом подготовится к этому. При этом по составу (белки, жиры, углеводы) еда должна быть примерно одинаковой. Другими словами, если человек по утрам ест яйца, то лучше всего будет не нарушать эту привычку.
Суточный рацион: меню на неделю
У всех диет при гастрите есть много общего. При этом существует разница между диетическим питанием при остром и хроническом гастрите. Рассмотрим эти особенности.
При остром течении заболевания в первые сутки у человека почти нет аппетита из-за болевых ощущений и тошноты. В первый день острого гастрита от приема пищи лучше воздержаться. Разрешено теплое питье (вода, чай).
Уже со второго дня при остром гастрите пациенту показан стол № 1А. Эта диета разрешает жидкую пищу, картофельное и мясное пюре, суп с крупами, молочные супы, яйца всмятку, а также кисель, желе и мед. Вся пища отваривается или готовится на пару. Такая еда доставит меньше всего проблем слизистой желудка.
При острой форме не рекомендованы сырые овощи и фрукты, мясные бульоны, хлебобулочные изделия, сладости, сыр и кофе. Следует ограничить потребление соли (поваренная соль усиливает секрецию желудочного сока), а лучше на период лечения отказаться от нее вовсе. Также нельзя употреблять специи, острые и кислые блюда. Пища должна быть нейтральной на вкус.
Примерное меню на неделю:
Как правило, такое меню при гастрите нужно выдержать несколько дней, пока длится острый период болезни. После стабилизации ситуации не стоит отменять диетическое меню. Дальнейший режим питания и меню поможет составить врач исходя из динамики выздоровления.
Что касается хронического гастрита, то меню подбирается в зависимости от ряда факторов, таких как кислотность (повышенная или пониженная), а также вид и стадия гастрита. Подробнее о питании при различных видах гастрита — далее.
Примеры диет при гастрите
Нижеследующие рекомендации по питанию при разных видах гастритов позволяют пациентов быстрее справиться с болезненными симптомами заболевания. Важно строго придерживаться врачебных указаний по питанию, поскольку даже незначительные отклонения от рациона сразу же сказываются на самочувствии. Соблюдая диету при гастрите, пациент должен придерживаться и принципов сбалансированного питания. Это значит, что суточный рацион питания должен удовлетворять организм по количеству калорий, питательным веществам (белки, жиры, углеводы), витаминам и минералам. Все эти вопросы обсуждаются с лечащим врачом.
Питание при обострении гастрита
При остром гастрите, а также хронических гастритах на стадии обострения диета должна быть максимально строгой. Вся пища либо отваривается, либо готовится на пару. Запрещается употреблять макароны, бобовые, жирное мясо, а также приправы.
Основная задача при острых формах гастрита — как можно быстрее успокоить слизистую желудка. Поэтому вся пища должна быть тщательно пережевана и быть теплой.
Особенности питания при гастрите со сниженной кислотностью
При гастрите с пониженной кислотностью снимается множество ограничений, поскольку нет опасности повышенной секреции желудочного сока. По этой причине разрешается употребление кисломолочных продуктов (кефира и простокваши) и некрепкого натурального кофе.
Запреты относительно жирных продуктов и жареной пищи при гастрите с пониженной кислотностью сохраняются. Также при пониженной кислотности нельзя кушать виноград, свежую сдобу и консервацию.
Диета при гастрите с повышенной кислотностью
Хронический гастрит с повышенной кислотностью требует предельной дисциплинированности со стороны пациента. Категорически запрещены кислые овощи, фрукты и ягоды. Вместо кисломолочных продуктов разрешается употреблять теплое молоко и натуральные некислые йогурты.
При гастрите с повышенной кислотностью полезными будут кисели, поскольку они защищают желудок от действия соляной кислоты. Изредка при повышенной кислотности можно себе позволить мед и зефир.
Диета при эрозивном гастрите
При эрозивном гастрите особое внимание стоит уделить режиму питания. Нельзя допускать сильного голода и е больших перерывов между приемами пищи. Также важно следить за температурой и структурой пищи. При появлении эрозий стенки желудка особенно чувствительны к горячей, холодной и кислой еде. Не стоит создавать желудку дополнительных проблем, важно строго соблюдать все рекомендации.
Диета при атрофическом гастрите
При атрофическом гастрите можно есть каши с небольшим количеством молока, нежирное мясо птицы, разваренные и тушеные овощи, нежирный куриный бульон и подсушенный хлеб. При подборе схемы питания врач обязательно учитывает кислотность. Разрешается употреблять запеченные овощи, но только без корочек.
Диета при поверхностном гастрите
Принципы питания при поверхностном гастрите практически ничем не отличаются от общих рекомендаций для пациентов с гастритами. Важно отказаться от горячей, холодной, кислой и механически грубой пищи. Такая еда раздражает слизистую оболочку желудка, только усиливая болезненную симптоматику.
Диета при антральном гастрите
При антральном особенно особое внимание следует уделить принципам дробного питания. Питаться нужно небольшими порциями, не перегружая пищей желудок. Из молочных продуктов следует исключить кефир и простоквашу. Разрешается пить теплое молоко (можно с медом).
Диета при катаральном гастрите
При катаральной форме гастрита пациенту следует придерживаться стандартных требований по питанию при гастритах. Строго придерживаться диетических рекомендаций особенно важно при острой форме катарального гастрита. Это поможет избежать перехода заболевания в хроническую форму.
Фруктовая диета
Врачи категорически не рекомендуют отходить от лечебного питания при гастрите. Особенно это касается специальных диет для снижения веса. Не является исключением и фруктовая диета, которые многие используют для борьбы с лишними килограммами.
Фруктовая диета опасна при гастрите, прежде всего, обилием органических кислот, содержащихся во фруктах. Это дополнительное раздражение слизистой желудка, которое только усугубит течение заболевания. Особенно опасна фруктовая диета при острых гастритах и обострениях хронических форм заболевания. Врачи настоятельно не рекомендуют подобного рода диеты при острых стадиях. Во время ремиссии возможны некоторые послабления в диетическом питании, но и они требуют предварительной консультации с лечащим врачом.
Диета при гастрите для детей
К сожалению, гастриты встречаются не только у взрослых, но и детей разных возрастов. Принципы диетического питания у взрослых и детей при гастрите одинаковы. Дети также должны питаться часто и небольшими порциями. Следует исключить жирные и жареные блюда, а также соблюдать все рекомендации по питанию в зависимости от кислотности желудка.
Серьезной проблемой в лечении гастритов у детей является сложность по контролю над питанием ребенка. Это особенно тяжело в школьное время, когда ребенок свои карманные деньги может потратить на вредную пищу. Родителям следует приложить усилия и всегда объяснять ребенку логику ограничений в питании.



