Стоит ли безопасность 5 секунд?
Все чаще можно услышать сомнения врачей в необходимости проведения аспирационной пробы в процессе введения филлера. Наш колумнист врач Дарья Вторенко считает, что пробу нужно делать всегда.
Популярность процедур по введению филлеров растет, а с ней неизбежно растет и количество осложнений (в том числе и у опытных врачей). Конечно, залогом успеха являются:
В последнее время на конференциях и мастер-классах я все чаще слышу сомнения врачей в необходимости проведения аспирационной пробы в процессе введения филлера. Объяснение звучит просто: «Все случаи сосудистых осложнений, о которых я знаю, возникали после получения отрицательных результатов аспирационной пробы, поэтому я ее не провожу!»
И молодые врачи, доверяя мнению опытного доктора, могут отказаться от проведения аспирационной пробы, что, на мой взгляд, только увеличит риск возникновения сосудистых осложнений.
Классическая техника проведения аспирационной пробы включает в себя несколько этапов, на каждом из которых можно допустить ошибку.
Предлагаю проверить, не упускаем ли мы каких-то деталей в своей работе.
Кажется, что это очевидный и понятный пункт. Все мы понимаем, как это делать (даже медицинских знаний для этого не требуется, да?).
Но какое количество секунд у Вас занимает это обратное движение поршня? 1 секунда? 2? 3? Как это взаимосвязано с выбранным филлером (его эластичностью, плотностью)? А длина и диаметр иглы играет какую-то роль?
В сентябре 2017 года были опубликованы результаты исследования чувствительности аспирационной пробы перед введением разных филлеров (Van Loghem et al. 2017). Знакомый многим из Вас Яни Ван Лохем и двое его коллег проводили аспирационную пробу, используя 24 вида филлеров и 11 различных размеров игл. В искусственную среду помещалась игла с находящемся в ней гелем (филлером), имитируя интраваскулярное введение кончика иглы. Исследователи фиксировали, на какой секунде обратного движения поршня появляется «кровь» в основании иглы. Из всех исследуемых комбинаций «филлер+размер иглы» положительный результат аспирационной пробы в виде появления «крови» на 1 секунде в основании иглы был зафиксирован в 33 % от всех комбинаций. Еще 30 % комбинаций показали положительный результат аспирационной пробы с 2 по 10 секунду. Оставшиеся 37 % были ложноотрицательными из-за несоответствия размера иглы реологическим характеристикам филлера.
Например, вы выбрали Belotero Volume. Исходя из результатов исследования, если вы берете для работы иглы 23G или 25G, вероятный достоверный результат аспирационной пробы вы получаете на 1–5 секундах; 27G – 2–8 секунд; 28G, 30G и 33G – даже после 10 секунд не будет достоверного результата.
Большой процент ложноотрицательных результатов связан в первую очередь с тем, что для исследования плотных филлеров брали в том числе иглы 30G и 33G из-за необходимости соблюдения правил эксперимента (на практике мы бы и не подумали плотный филлер вводить через иглы 30G и 33G).
Статья с результатами исследования находится в открытом доступе. Очень рекомендую найти в таблице с результатами используемый вами филлер и сопоставить время для выполнения обратного движения поршня, которое зафиксировано авторами и которое у вас обычно уходит на этот пункт.
Похожие данные были получены и в недавнем исследовании (январь 2019), также посвященном соотношению вязкости, эластичности филлера и времени появления «крови» в основании иглы (Torbeck et al. 2019).
Только после проведения аспирационной пробы возможно введение филлера. Одной из рекомендаций авторов указанных исследований является избегание введения больших болюсов (многие доктора сходятся во мнении, что микроболюсная техника является наиболее безопасной).
Таким образом, проведение аспирационной пробы является важной частью процедуры введения филлера. Проводить ее нужно при каждом вколе!
Важно помнить, что результат аспирационной пробы зависит от правильного подбора диаметра и длины иглы для введения филлера с определенными реологическими свойствами.
Даже если на 10 000 отрицательных проб вы получите 1 положительную пробу, вы не введете туда филлер и спасете пациента и себя от тяжелых последствий.
Таблицы в исследованиях нам в помощь!
Мнение специалистов
«Когда я выполняю контурную пластику в средней зоне на кости и делаю болюсные инъекции, то я всегда делаю аспирационную пробу при каждом вколе. Даже если это теоретически анатомически безопасная зона. У пациента может быть масса анатомических особенностей, и у доктора нет уверенности, что он находится в абсолютной безопасности. Я за свою практику несколько раз получала положительную аспирационную пробу и просто перекалывалась рядом в этой же области, необходимой для коррекции, и работала уже с отрицательной аспирационной пробой после прижатия, чтобы не было компрессии, гематомы.
Если я колю ретроградные инъекции в анатомически безопасной зоне иглой, при этом достаточно поверхностные, то аспирационную пробу не делаю. Но при этом работаю филлером, потому что при ретроградной инъекции бесполезно делать аспирационную пробу.
При работе канюлей (не важно в какой области) аспирационную пробу я не делаю».
Чеботарева Юлия Юрьевна, врач-дерматовенеролог, врач-косметолог, главный врач клиники «ЭСТЕЛАБ».
«Аспирационную пробу выполняю всегда, жду примерно 10 секунд, особенно это касается инъекции иглой, когда мы вводим филлер максимально близко к поверхности кости – это всегда работа в области виска, глабеллы, носа, носослезной борозды, основания грушевидной апертуры и зона подбородка.
Дополнительно, конечно, всегда препарат ввожу очень медленно, маленькими порциями, с хорошей фиксацией шприца и рабочей руки на лице пациента».
Красносельских Максим Андреевич, пластический хирург, главный врач «Клиник Эстетик».
«Аспирационную пробу делаю только в грушевидной ямке, так как в большинстве случаев использую канюлю, и нет необходимости в ее проведении. Считаю, что аспирационную пробу нужно проводить при инъецировании иглой опасных зон!»
Кирсанова Леся Васильевна, к.м.н., врач-дерматовенеролог, врач-косметолог.
«Аспирационный тест выполняю в анатомически опасных зонах, в первую очередь, когда провожу коррекцию носогубной складки, варианты анатомии угловой артерии не позволяют относиться к этой области с полной уверенностью в том, что есть возможность не травмировать сосуд. В последнее время появились данные о том, что гарантии 100% нет, но если есть хоть минимальный шанс уменьшить риск, то я за данный тест!»
Гинтовт Елизавета Алексеевна, к.м.н., врач-дерматовенеролог, врач-косметолог.
Медсестрам на заметку: врачи выяснили, как избежать осложнений после вакцинации
Крайне интересное предложение сделал в своем блоге английский врач Джон Кэмпбелл. Врачи давно обратили внимание на одно из неприятных осложнений, часто возникающих после вакцинации от ковида – повреждение сердечной мышцы и, как следствие, образование тромбов. У специалистов-медиков считается, что вакцина, содержащая вирусы, не способна достичь сердца по кровеносным сосудам при инъекции в руку. Однако, кажется, что это не так. К примеру, власти Дании решили устранить риски поствакцинного тромбообразования, приняв соответствующие меры. Для России с ее аденовирусной вакциной «Спутник» подобные меры точно бы не помешали. Вот, что говорит по этому поводу Кэмпбелл в изложении Ирины Ткаченко:
«Исследование внутривенного введения мРНК вакцин мышам (вместо внутримышечного): вызвало симптоматику миоперикардита, воспаление кровеносных сосудов сердца и гистологические изменения.
На сегодня рекомендации медицинского начальства не включают этого базисного требования при прививках.
Попадание вакцины прямиком в кровеносный поток обеспечивает проникновение вакцинного материала, а затем формирование белка шипа коронавируса и воспалительную на него реакцию в местах, которые совсем для этого не предназначены. Например, в сердце. »
Кстати, доктор Кэмпбелл некогда сам инструктировал медсестёр, а потому и обратил внимание на новые рекомендации по процедуре антиковидной вакцинации, выпущенные регуляторами Дании.
Аспирация при инъекции что это
Тверская государственная медицинская академия
Тверская государственная медицинская академия
Тверская государственная медицинская академия
Тверская государственная медицинская академия
Аспирационный тест при интралигаментарной анестезии
Журнал: Стоматология. 2013;92(2): 19-21
Медведев Д. В., Петрикас А. Ж., Дюбайло М. В., Курицына И. Ю. Аспирационный тест при интралигаментарной анестезии. Стоматология. 2013;92(2):19-21.
Medvedev D V, Petrikas A Zh, Diubaĭlo M V, Kuritsyna I Iu. Aspiration in intraligamentous anesthesia. Stomatologiya. 2013;92(2):19-21.
Тверская государственная медицинская академия
Тверская государственная медицинская академия
Тверская государственная медицинская академия
Тверская государственная медицинская академия
Тверская государственная медицинская академия
Считается, что проведение аспирационной пробы необходимо для предотвращения попадания иглы в кровеносный сосуд и исключения быстрого внутрисосудистого введения раствора местного анестетика, что может вызвать токсические осложнения [2]. Аспирация — важный фактор безопасности местной анестезии, являющийся, согласно данным Американской дентальной ассоциации (1973) [7], желательным элементом инъекции, а по S. Malamed (2004) [8] — обязательным.
Интралигаментарная анестезия (ИЛА) получила широкое распространение благодаря появлению неаспирационного прессорного шприца. Аспирацию при спонгиозных методах анестезии невозможно провести прессорным шприцем, так как конструктивно в нем отсутствует механическая связь поршневого стержня c пробкой картриджа. Однако S. Malamed (2002, 2004) [8, 9] считает, что при нормально выполненной ИЛА, внутрикостной и интрасептальной анестезиях имеет место только отрицательный аспирационный тест (!?). А.Ж. Петрикас и соавт. (1987, 2011) [4, 5, 10], наоборот, показали, что при спонгиозных анестезиях — интрасептальной и собственно внутрикостной — почти всегда наблюдается положительная (!) аспирация, что подтверждают диссертационные работы их коллег [1, 3, 6].
Это — одно из доказательств сосудистого механизма внутрикостных или дополнительных анестезий. Дентист не учитывает опасности сосудистой инъекции. Нам не известны исследования аспирации при этих методах анестезии.
Предполагая сосудистый механизм интралигаментарной инъекции, целесообразно пронаблюдать связь положительной или отрицательной аспирации с эффективностью анестезии. Особый интерес при этом представляют нижние боковые зубы — самые трудные для местной анестезии. Использование электротестирования — важный элемент для лабораторной оценки обезболивания [11].
Нашими целями были: 1) исследовать частоту аспирационного теста (АТ) при ИЛА; 2) исследовать с помощью электротестирования глубину ИЛА пульпы нижнего моляра при положительной и отрицательной аспирации.
Материал и методы
Рандомизированное, перекрестное исследование выполнено на 36 добровольцах — 17 мужчинах и 19 женщинах — в возрасте 19—24 лет, практически здоровых (класс I ASA). У каждого студента после обсуждения с ним характера инъекции было получено добровольное письменное согласие на участие в опыте. Исследование одобрено этическим комитетом ТГМА с дальнейшей экспертизой протоколов.
Для ИЛА использовали 4% растворы артикаина с адреналином 1:100 000 и 1:200 000.
ИЛА каждому испытуемому проведена 1 оператором (М.Д.В.) с помощью компьютерного инъектора QuickSleeper («Dental Hi Tec Cholet», France). Использовались специальные интралигаментарные иглы длиной 9 мм и диаметром 0,3 мм Intralig-S («Dental Hi Tec»). Объектом тестирования был нижний первый моляр (Н6). При этом исключались зубы с гингивитом, с большими реставрациями и эндодонтическим лечением. Инъектор обеспечивал постоянную скорость инъекции — 1,0 мл МА≈102 с. Анестезия достигалась применением 2 классических вколов — с мезиальной и дистальной сторон этого зуба, а при их недостаточности — еще 1—3 дополнительными вколами [3].
Аспирация создавалась реверсом поршня шприца в течение 5 с. Электроодонтометрию (ЭОМ) проводили до анестезии и после каждого вкола. Эффективность анестезии оценивали по величине порога болевой чувствительности пульпы с помощью аппарата для электроодонтодиагностики ИВН-98 Пульпотест-Про («Каскад», Россия) у интактного нижнего первого моляра. Порог болевой чувствительности определяли в микроамперах (мкА) до появления ощущения боли. Критерием наступления пульпарной аналгезии служила величина порога в 100 мкА, признанная в российской эндодонтии показателем гибели пульпы или выключения ее чувствительности [2]. Дополнительно учитывали второй показатель глубины обезболивания — максимальную аналгезию (полную анестезию) — 200 мкА.
Результаты и обсуждение
ИЛА была успешной на всех 36 нижних молярах. Она достигалась несколькими вколами — от 1 до 5 (в среднем — 3,2), а также увеличением вводимой дозы анестетика от 0,4 до 1,2 мл (в среднем — 0,7 мл). В 2 случаях анестезия была достигнута 1 вколом. При каждой эффективной анестезии 1 из вколов, а иногда и 2 сопровождались положительной аспирацией. Показателем положительной аспирации была тонкая струйка крови или розовое окрашивание раствора анестетика в картридже (рис. 1). 
В результате в 34 (94,4%) из 36 успешных ИЛА имели место положительные аспирации. Положительный АТ наблюдался при 50 (43,9%) из 114 вколов, отрицательный — при 64 (56,1%) вколах (см. таблицу).
При положительной аспирации (50 вколов) пульпарная аналгезия развивалась в 42 (84%) наблюдениях, причем в 35 (70%) — с максимальным показателем ЭОМ 200 мкА (полное выключение чувствительности) и в 7 (14%) — со сниженными ее порогами — от 102 до 180 мкА. При выполнении 8 (16%) вколов показатели ЭОМ не достигали уровня пульпарной аналгезии, хотя и были относительно высокими — от 60 до 90 мкА.
При отрицательной аспирации (64 вкола) показатели ЭОМ в 96,9% случаев были ниже 100 мкА. В 2 (3,1%) случаях тем не менее через 3—5 мин наблюдалась пульпарная аналгезия с показателями ЭОМ 100 и 110 мкА.
В 2 случаях из 36 ИЛА, когда пульпарная аналгезия наступила сразу после единственного вкола при положительном аспирационном тесте, показатель ЭОМ был максимальным — 200 мкА.
Изменения средних показателей ЭОМ с результатами статистической обработки в зависимости от положительной или отрицательной аспирации представлены на рис. 2. 
Средние показатели ЭОМ при 36 ИЛА после 50 вколов с положительной аспирацией составили 171,6±7,9 мкА, при отрицательном АТ после 64 вколов — 38,2±3,4 мкА (различия между всеми показателями ЭОМ высокодостоверны; р 2 =7,75; р
Как предотвратить аспирацию
Эта информация разъясняет, что вы можете сделать для предотвращения аспирации, когда вы едите, пьете или получаете питание через зонд.
Об аспирации
Аспирация — это попадание пищи или жидкости в дыхательные пути вместо пищевода. Пищевод — это трубчатый орган, по которому пища и жидкости проходят из полости рта в желудок. Аспирация может произойти, когда вы едите или пьете, либо когда получаете питание через зонд. Она также возможна при рвоте или изжоге.
Вы можете быть подвержены риску аспирации, если вы испытываете проблемы при глотании. Это происходит из-за того, что пища или жидкость может застрять в задней части горла и попасть в дыхательные пути. Аспирация может вызвать пневмонию, респираторные инфекции (инфекции носа, горла или легких) и другие проблемы со здоровьем.
Признаки аспирации
Признаки аспирации включают:
Вы и ухаживающее за вами лицо должны следить за этими признаками до, во время и после употребления пищи или напитков, либо во время питания через зонд.
Если у вас появился любой из этих признаков, прекратите есть, пить или получать питание через зонд. Незамедлительно позвоните своему медицинскому сотруднику.
Профилактика аспирации
Следуйте нижеприведенным рекомендациям для предотвращения аспирации при употреблении пищи и напитков через рот:
Рисунок 1. Сидячее положение под углом 45 градусов
Следуйте нижеприведенным рекомендациям для предотвращения аспирации при получении питания через зонд :
Сохранение ритма приема пищи
Во избежание аспирации важно не торопиться при приеме пищи. Чтобы не съесть больше, чем сможете переварить, соблюдайте следующие рекомендации:
Если у вас возникнут вопросы, позвоните клиническому врачу-диетологу по номеру 212-639-7312 или квалифицированному специалисту по питанию по номеру 212-639-6984.
Когда следует обращаться к своему медицинскому сотруднику
Свяжитесь с медицинским сотрудником, если у вас появятся какие-либо из перечисленных ниже симптомов:
При появлении проблем с дыханием или возникновении любой другой чрезвычайной ситуации незамедлительно позвоните по номеру 911 или поезжайте в ближайший пункт неотложной медицинской помощи.
Внутрисуставное введение гилауроновой кислоты
Внутрисуставная инъекция обычно назначается, когда боль в суставе не удается снизить с помощью других консервативных методов лечения, включая болеутоляющие средства, пероральные противовоспалительные препараты и физическую терапию.
Типы внутрисуставных инъекций
Цель внутрисуставных инъекций может варьироваться в зависимости от используемого препарата. Хотя обезболивание является наиболее распространенной целью инъекций в сустав, их также можно использовать для доставки химиотерапевтических препаратов, таких как Доксил (доксорубицин), непосредственно в сустав, пораженный раком. Они также могут быть эффективным средством ликвидации грибковой инфекции в суставах (грибковый артрит).
При использовании для облегчения боли различные внутрисуставные инъекции действуют по-разному:
Внутрисуставные инъекции гиалуроновой кислоты при остеоартрите
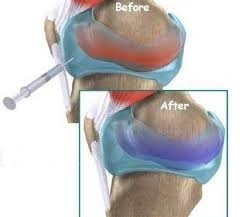
Гиалуроновая кислота вырабатывается организмом человека. Это естественная часть жидкости, которая помогает смазывать суставы и обеспечивает их бесперебойную работу.
Когда у пациента остеоартрит, количество гиалуроновой кислоты в пораженном суставе уменьшается. Инъекции гиалуроновой кислоты компенсируют дефицит этого вещества.
Препараты с гиалуроновой кислотой называют эндопротезами синовиальной жидкости, так как они берут на себя роль лубрикантов в суставах.
Кому показаны внутрисуставные инъекции гиалуроновой кислоты?
Врачи не могут точно предсказать, кому из пациентов в большей степени помогут инъекции гиалуроновой кислоты. Но многие врачи назначают эти инъекции пациентам с остеоартрозом, у которых стандартные методы лечения не дают эффекта.
Внутрисуставные инъекции гиалуроновой кислоты также часто назначают пациентам, которые по тем или иным причинам не могут принимать НПВС.
Насколько эффективны внутрисуставные инъекции гиалуроновой кислоты при остеоартрите?
Исследования показывают, что инъекции гиалуроновой кислоты у некоторых пациентов с ОА могут действовать более эффективно, чем болеутоляющие средства. Другие исследования показали, что по эффективности они не уступают кортикостероидам.
Что ожидать при инъекциях гиалуроновой кислоты?
В зависимости от того, какой тип эндопротеза синовиальной жидкости использует врач, количество инъекций может варьироваться – это может быть одна инъекция или от трех до пяти инъекций, с промежутками в одну неделю между процедурами. Облегчение боли обычно достигается через 4-12 недель, и эффект, как было показано, длится до нескольких месяцев. Лечение можно повторить по мере необходимости.
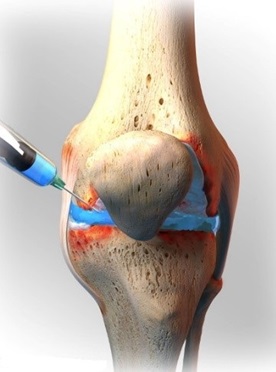
Инъекция проводится одинаково для всех типов препаратов. Сначала врач очищает область. Если колено опухло от избыточной жидкости, врач может ввести местный болеутоляющий препарат, а затем вставить иглу в сустав для удаления жидкости. С помощью той же иглы в суставе, врач может ввести гиалуроновую кислоту в коленный сустав.
После инъекции пациент должен исключить тяжелые нагрузки в течение одного или двух дней. В противном случае эффективность инъекций снижается.
Побочные эффекты
Наиболее распространенными кратковременными побочными эффектами являются незначительная боль в месте инъекции и небольшое увеличение объема суставной жидкости. Эти симптомы, как правило, снижаются в течение нескольких дней.
Иногда при использовании некоторых форм гиалуроновой кислоты может возникать серьезная реакция с отеком, покраснением и болью, называемая псевдосептической реакцией. Достаточно редко инъекция может обострить воспалительный процесс.
Препараты гиалуроновой кислоты для инъекций в суставы
Существует несколько вариантов инъекций гиалуронана, также называемых viscosupplementation, которые используются для лечения остеартрита. Они вводятся непосредственно в сустав. Они включают:
Как действует внутрисуставная инъекция гиалуроновой кислоты?
Нормальная суставная жидкость содержит вещество, называемое гиалуронан. Она действует как амортизатор и смазка в суставе и необходима для нормальной функции сустава. Гиалуронан очень вязкий и позволяет хрящевым поверхностям костей плавно скользить друг по другу. Это приводит к снижению симптомов остеоартрита.
Какие суставы, пораженные остеоартритом, можно лечить с помощью этих инъекций?
В настоящее время препараты доказали свою эффективность только для лечения умеренно выраженного остеоартрита коленного сустава. Тем не менее, возможно введение этих препаратов и в другие суставы.
Противопоказания для внутрисуставных инъекций
Противопоказания для любой внутрисуставной инъекции будут включать:
Относительные противопоказания включают кристаллические инъекции стероидов вблизи критических артерий или суставов. Большие кристаллы стероидов потенциально могут оказывать механическое эрозионное действие при нагрузке сразу после инъекции кортикостероидов. При введении гиалуроновой кислоты также не рекомендуются значительные нагрузки на сустав в течение нескольких дней.
Факторы риска, которые необходимо учитывать до проведения процедуры:
Каждый врач, выполняющий внутрисуставные инъекции на регулярной основе, в конечном итоге должен столкнуться с решением, следует ли вводить внутрь внутрисуставного пространства препарат после суставной артропластики. Инфекционное осложнение после суставной артропластики может быть катастрофическим, включая удаление аппаратного обеспечения, введение устройств с антибиотиками, длительный прием антибиотиков и пересмотр процедуры артропластики. Однако могут быть моменты, когда эффект перевешивает риск, и врач может выполнить эту процедуру. Следует обратить внимание на потенциальную активацию латентных инфекций, таких как Mycobacterium tuberculosis, Nocardia, Cryptococcus, Pneumocystis, Borrelia burgdorferi, токсоплазмоз и т. д. при использовании кортикостероидов.
Инъекции под контролем УЗИ
Ультразвуковые методики вмешательства быстро становятся популярной новой технологией. С улучшением разрешения изображения и переносимостью новой ультразвуковой технологии, а также с отсутствием радиационного воздействия ожидается, что использовании УЗИ для инъекций будет приобретать популярность. Изображения подтвержденного начального размещения иглы, а также положения после инъекции должны быть сохранены.