Ротационный подвывих атланта: как распознать и как вылечить?
В результате физического воздействия на шейный отдел возникает ротационный подвывих атланта. Что это за заболевание? По каким признакам его распознают врачи? Какие эффективные методы лечения предлагает нам современная медицина?
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
Первый позвонок шейного отдела называют атлантом. Поэтому при его вывихе целесообразно говорить о подвывихе атланта. Подобная травма появляется, как результат физического воздействия, как прямого, так и непрямого. Еще одна причина деформации позвонка – непроизвольное мышечное сокращение. Люди сталкиваются с подвывихом, когда неудачно ныряют в воду или после ДТП. Не только взрослые подвержены этому недугу, но и новорожденные дети. Они получают этот дефект при прохождении по тесным родовым путям. Груднички тоже могут столкнуться с такой проблемой, в основном, по причине того, что родители неправильно держат их на руках. Голова малыша должна иметь постоянную поддержку.
Какие существуют разновидности подвывиха?
В медицине выделяют несколько вариантов подвывиха. Критерий деления – степень смещения атланта (или первого позвонка в шейном отделе). В соответствии с ним выделяют следующие травмы:
Как распознать травму?
В результате сдвига атланта он принимает несвойственное позвонку положение. Это приводит к ограничению движения шеей. Голова непроизвольно наклоняется в сторону, что противоположна вывиху. Если человек захочет повернуть её в другом направлении, сделать это у него не получится. Причина состоит и в потере атлантоаксиальным суставом своей подвижности, и в постоянном напряжении мышц шеи. Они не расслабляются и в таком состоянии выглядят, как валик. Мягкие ткани отекают.
Если у вас диагностирован подвывих шейного отдела, будьте бдительны: в некоторых ситуациях это приводит к проблемам со спинным мозгом, хотя очень редко. Позвоночный канал деформируется. Основная причина – нестабильность шейных позвонков. Помимо спинного мозга может пострадать артерия, которая питает мозг. К болевым ощущениям в шейном отделе добавляются головные боли, начинает кружиться голова, возможна потеря сознания.
Что делать пациенту с подвывихом?
Если вы подозреваете, что у вас подвывих, обратитесь к врачу, причем как можно быстрее. Несвоевременное обращение за специализированной медицинской помощью приводит к негативным последствиям, в числе которых усугубление ситуации и стремительное ухудшение здоровья. Врачи диагностируют травму следующим образом:
Если на лицо ЧМТ, помимо МРТ специалист отправляет на допплерографию, ангиографию. Цель обследований – выявить повреждения сосудов или их отсутствие.
Как лечат подвывих?
Существует несколько способов вернуть позвонок в шейном отделе в исходную позицию. Основными методами восстановления сустава являются тракция (вытягивание) и деротация (возвращение сустава в первоначальное положение).
Сколько времени займет лечение, зависит от степени смещения. Поставить позвонок на место можно за 1 раз – такая терапия называется одномоментной. Иногда требуется несколько сеансов – вытягивание шеи будет постепенным. Некоторые врачи в рамках терапии используют петлю Глиссона.
По окончании подобных манипуляций больного вторично отправляют делать рентген. Нужно быть уверенным, что все суставы встали на место. Кроме физического воздействия для лечения подвывиха используют медикаменты (анальгетики, миорелаксанты).
Если врач диагностировал черепно-мозговую травму, чтоб снизить давление внутри черепа и нормализовать кровообращение в мозгу, он выписывает все витамины группы В.
Подвывих шейного позвонка
МКБ-10
Общие сведения
Подвывих шейного позвонка – частичное смещение суставных поверхностей двух соседних позвонков. Может возникать вследствие удара, падения или резкого поворота головы. Иногда остается не диагностированным. Самым широко распространенным в травматологии и ортопедии является ротационный подвывих атланта (С1), составляющий около 30% от общего числа повреждений шейного отдела позвоночника. Как правило, подвывихи позвонков являются изолированной травмой. При адекватной терапии исход благоприятный.
В ряде случаев (обычно при падении с высоты) подвывихи II шейного и нижележащих позвонков сочетаются с другими травматическими повреждениями: переломами позвонков, ЧМТ, переломами костей конечностей, повреждением грудной клетки, тупой травмой живота и т. д. При наличии сочетанных повреждений, особенно – ЧМТ и переломов позвонков прогноз ухудшается, а вероятность возникновения неврологических осложнений увеличивается. Лечением изолированных подвывихов занимаются врачи-травматологи. При выявлении сопутствующей неврологической симптоматики больных передают в ведение нейрохирургов.
Причины
Причиной подвывиха атланта в детском возрасте обычно становится резкий нескоординированный поворот головы. Травма возникает во время уроков физкультуры, активных игр или занятий спортом, реже – при первом движении после состояния покоя (например, после сна). Кроме того, как у детей, так и у взрослых подвывих С1 может развиваться вследствие внешнего пассивного или активного воздействия на голову или шею (например, при ударе волейбольным мячом во время игры). У взрослых ротационные подвывихи атланта выявляются значительно реже, чем у детей.
Причиной подвывиха С1 у новорожденных может стать даже незначительная травма при продвижении по родовым путям. Сухожильный и связочный аппарат младенцев еще недостаточно зрелый, поэтому при значительной амплитуде движений связки могут растягиваться и разрываться. Если во время движения по родовым путям головка отклоняется от центральной оси тела, давление родовых путей может вызвать дислокацию одного позвонка относительно другого. Такие повреждения достаточно часто остаются нераспознанными.
Симптомы подвывиха
При повреждении обычно наблюдаются боли в шейном отделе позвоночника, вынужденное положение головы, болезненность при пальпации, напряжение мышц и припухлость мягких тканей шеи. Кроме того, при сдавлении нервных корешков и спинного мозга могут возникать головокружения, нарушения сна, головные боли, судороги в руках, боли в спине, плечах, нижней или верхней челюсти, шум в ушах, ощущение мурашек в пальцах, снижение объема и силы движений в верхних и нижних конечностях.
Для ротационного подвывиха С1 характерны следующие признаки: боль в верхних отделах шеи, поворот головы в сторону (при правостороннем подвывихе – влево, при левостороннем – вправо), резкое усиление боли при попытке движений, невозможность повернуть голову в больную сторону. В отдельных случаях наблюдаются головокружения и потеря сознания. При подвывихах С2-С3 возникают боли в шее, затруднение глотания и ощущение отечности языка. Подвывихи нижних шейных позвонков проявляются болями в шее, иррадиирующими в плечо. Возможно также вздутие живота, боли или неприятные ощущения за грудиной.
Врожденные подвывихи шейных позвонков в первые месяцы жизни часто протекают бессимптомно. При увеличении вертикальных нагрузок (стоянии и ходьбе) возникает необходимость выполнять сложные движения, в том числе – и в шейном отделе позвоночника, и патология нередко проявляется в нарушении выработки стереотипов походки (неправильной походке). В отдаленном периоде у таких детей могут отмечаться головные боли, дефицит внимания, ухудшение памяти, быстрая утомляемость и повышенная капризность.
Диагностика
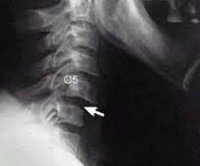
Основным инструментальным методом диагностики подвывиха шейных позвонков является рентгенография позвоночника с использованием как стандартных (боковой и прямой), так и дополнительных проекций: косых снимков, снимков через рот, рентгенограмм в положении разгибания и сгибания шеи. Перечень дополнительных проекций, назначаемых в каждом конкретном случае, определяется с учетом предположительного уровня повреждения. Наряду с рентгенографией могут быть назначены КТ и МРТ.
На КТ позвоночника выявляется уменьшение высоты диска и смещение суставных поверхностей, а при подвывихе С1 – асимметрия между атлантом и зубом. Проведение МРТ позвоночника позволяет уточнить состояние мягких тканей. Кроме того, пациентам с подозрением на подвывих позвонков назначают консультацию невролога для выявления возможных неврологических нарушений. При застарелых подвывихах и подозрении на ухудшение кровоснабжения головного мозга показана реоэнцефалография.
Лечение подвывиха шейного позвонка
При травме шеи необходимо полностью обездвижить голову и шею пострадавшего. Если пострадавший находится в автомобиле, следует сначала надежно зафиксировать шею, а уже затем доставать его из транспортного средства. Для фиксации применяют специальные шины. При отсутствии шин можно использовать самодельный воротник из нескольких слоев ваты, завернутой в марлю, главное – чтобы он надежно фиксировал поврежденный отдел и при этом не препятствовал дыханию. Самостоятельное вправление подвывиха категорически запрещается, манипуляцию может проводить только квалифицированный специалист в условиях стационара.
Процедуру желательно осуществлять в ранние сроки, поскольку с течением времени нарастает отек мягких тканей, и вправление подвывиха становится затруднительным. Обычно применяется петля Глиссона. Пациента укладывают на спину с небольшой плоской подушкой под плечами. Возможно как постепенное вправление с использованием небольшого груза, так и одномоментная манипуляция, во время которой травматолог при помощи петли осуществляет тягу, а затем производит разворот головы.
В момент вправления слышится характерный негромкий щелчок, пациент отмечает уменьшение боли и исчезновение препятствия движениям. Из-за повреждения связочного аппарата после вправления легко может возникнуть повторный подвывих, поэтому больному запрещают двигать головой и накладывают воротник Шанца или краниоторакальную повязку на срок от 2 недель до 3 месяцев (в зависимости от уровня и характера подвывиха). После вправления обязательно выполняют контрольную рентгенографию.
В последующем используют лекарственную терапию, физиолечение, массаж и ЛФК. По показаниям для расслабления мышц шеи назначают толперизон, для нормализации деятельности нервной системы и улучшения кровообращения – витамины группы В, для улучшения микроциркуляции – пентоксифиллин. Массаж может применяться с первых дней после травмы, его цель – расслабление мышц, улучшение питания и кровоснабжения тканей. Используются преимущественно щадящие методики – поглаживания и растирания.
Занятия ЛФК начинают сразу после вправления и продолжают вплоть до выздоровления. На начальном этапе выполняют только упражнения для плеч и надплечий. После снятия воротника Шанца в комплекс добавляют движения шеей. Все упражнения необходимо делать осторожно и аккуратно, постепенно увеличивая нагрузку. Одновременно с занятиями ЛФК применяют физиотерапевтические восстановительные методики: электрофорез с новокаином, ультразвук и тепловые процедуры.
Асимметрия в атланто аксиальном сочленении что это
Краниоцервикальное соединение (КЦС) является наиболее мобильным элементом черепно-мозговой оси, и является местом развития широкого спектра аномалий, многие из которых часто присутствуют у детей.
В задачи статьи не входит попытка всеобъемлющего обзора всех патологических процессов этой области, а скорее упрощенный подход к классификации, обследованию и ведению этих пациентов. Опухоли кранио-цервикальной области и аномалия Киари не будут рассматриваться в этой статье.
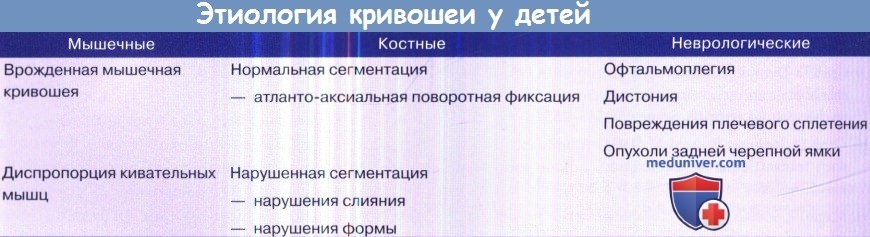
а) Классификация кривошеи. Существует ряд различных классификаций патологических изменений этой области. В прежних вариантах за основу брали предполагаемое происхождение заболеваний (врожденные или приобретенные) или механизм их развития (аномалии развития, травматические, опухолевые, дегенеративные и т.д.). В педиатрической популяции спектр нарушений широк, и многие состояния не являются специфичными для одной подгруппы, либо специфичны для нескольких. Здесь предлагается более прагматичный и функциональный подход, который может способствовать обследованию и лечению.
Влияние на краниоцервикальное соединение (КЦС) сводится к трем механическим процессам: деформация, нестабильность и компрессия. Они происходят как изолированно, так и, достаточно часто, вместе.
1. Деформация. Деформации краниоцервикального соединения (КЦС) могут быть результатом нарушения в нормальной анатомии или возникать в результате аномальной сегментации.
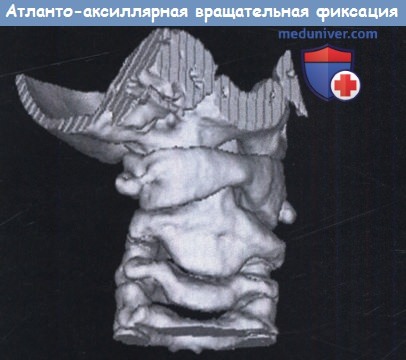
— Вращательные деформации. Одним из клинических проявлений является кривошея, включающая комбинацию наклона и вращения. Есть множество причин кривошеи у детей. Атланто-аксиальная вращательная фиксация не лечится хирургически и почти никогда не встречается среди взрослого населения. У детей проявляется острая, болезненная кривошея, которая может быть спонтанной или появиться после незначительной травмы, оперативных процедур (например, ЛОР-процедуры с чрезмерными поворотами головы) или после инфекционного процесса в носоглотке (синдром Гризеля).
— Нарушение процесса сегментации. Различные нарушения сегментации в любом месте краниоцервикальной оси часто встречаются у детей. Нередко они развиваются как компонент более обширной черепно-позвоночной аномалии, такой как краниосиностоз и нарушения развития жаберных дуг, при которых появляются глазные или ушные аномалии. Выделяют два типа аномалий.
Аномалии сращения (аномалия Клиппеля-Фейля). При этой аномалии происходит нарушение развития межпозвонкового диска с формированием блока позвонков. Обычно это проявляется на уровне С0-С1 и С2/С3, хотя известно и гораздо более широкое вовлечение позвонков. Для синдрома Клиппеля-Фейля характерна триада: короткая шея, низкая линия роста волос и ограниченные движения в шее.
Аномалии формы. Полупозвонок, позвонок в виде бабочки или эктопические центры окостенения приводят к появлению различных рентгенологических проявлений. Асимметрия, вызванная этими аномалиями, более серьезна, а риск прогрессирования деформации также больше, чем для аномалий сращения.
2. Нестабильность краниоцервикального соединения (КЦС). Целостность и стабильность краниоцервикального соединения (КЦС) поддерживается с помощью костей, связок и мышц. При нарушениях в связи с врожденными или приобретенными изменениями, движения могут превышать нормальные физиологические пределы, что приводит к возрастанию риска повреждения спинного мозга. В младенчестве и детстве в силу слабости связочного аппарата и недоразвитых суставов возможен больший диапазон движений. Особенно склонны к нестабильности КЦС дети со следующими заболеваниями: синдром Дауна, синдром Моркио и спондило-эпифизарная дисплазия Локализация нестабильности:
— Атланто-затылочное соединение
— Атланто-аксиальное соединение
— Их комбинация.
3. Компрессия краниоцервикального соединения (КЦС). Оценка последствий или возможностей компрессии спинного мозга на уровне краниоцервикального соединения (КЦС) имеет основополагающее значение для диагностики и лечения. Механизм компрессии может быть стенозирующим или телескопическим.
— Стеноз. Стеноз — это сужение позвоночного канала по всему диаметру, которое может возникнуть в результате инфильтрации мягких тканей (гликозаминогликанами при мукополисахаридозе) или в результате роста костей (например, ахондроплазии).
— «Телескопическая» компрессия. Существует ряд заболеваний, которые характеризуются размягчением костей: синдром Чейни, несовершенный остеогенез и рахит, при котором основание черепа сворачивается в результате базилярной импрессии или инвагинации. Результатом является постепенное смещение и компрессия шейно-медуллярного перехода.
б) Симптомы аномалии краниоцервикального соединения. Симптомы нарушений КЦС очень разнообразны. У детей раннего возраста очаговые неврологические симптомы, как правило, не обнаруживаются. Очень важен клинический анамнез, значение имеют все подробности, описываемые родителями. Все имеющиеся признаки нарушений могут быть разделены на спинальные, бульбарные, постуральные и синдромные.
— Спинальные неврологические признаки. При нестабильности и компрессии на уровне краниоцервикального соединения (КЦС) возникают боли в шее, головные боли, обычно в затылочной области, часто мигренеподобные. Нарушения чувствительности, слабость в конечностях, ухудшение походки (падения, неустойчивость) и неуклюжесть являются жалобами, которые возникают у детей, но иногда в очень раннем возрасте их значение упускается из виду.
— Бульбарные неврологические признаки. Приступы апноэ во сне, паралич взора, аспирационная пневмония и нарушения глотания являются частыми симптомами в случаях, связанных, например, с базилярной компрессией.
— Постуральные признаки. Наклон головы, сколиоз и ригидность затылочных мышц обычно сопровождают деформации краниоцервикального соединения (КЦС). На основании данных анамнеза можно дифференцировать причины кривошеи, перечисленные в таблице ниже.
— Синдромные признаки. Дети с такими синдромами, как спондило-эпифизарная дисплазия и мукополисахаридоз имеют склонность к развитию нарушений в области краниоцервикального соединения (КЦС). Знание патогенеза этих заболеваний обязательное условие правильного обследования и лечения.
в) Методы исследования. Правильный выбор методов нейровизуализации для исследования нарушений краниоцервикального соединения (КЦС) является важным фактором. Именно здесь может быть полезна представленная нами классификация.
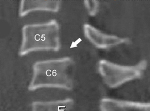
1. Деформации. Вращательные деформации и аномалии сегментации лучше всего определяются с помощью КТ с высоким разрешением. При особенно сложных аномалиях может помочь 3D реконструкция. При подозрении на атланто-аксиальную вращательную фиксацию сканирование должно быть выполнено с поворотом головы сначала в одну, потом в другую сторону. У здоровых детей большой диапазон вращательного движения в С1/С2. Для диагностики атланто-аксиальной вращательной фиксации необходимо, чтобы деформация между С1 и С2 оставалась неизменной при поворотах головы. При других причинах кривошеи, таких как дистония и мышечная кривошея, некоторая подвижность в C1—С2 рассматривается как результат поворота головы.
Окципитализация атланта является наиболее частой аномалией сегментации и нередко встречается при аномалии Киари, что лучше всего демонстрируется при КТ.
Наклоны или повороты головы, характеризующие эти аномалии, делают интерпретацию простой рентгенографии чрезвычайно трудной, ее роль в данном случае сильно ограничена.
2. Нестабильность. Так как нестабильность может быть оценена на статических изображениях, то функциональные рентгеновские снимки со сгибанием и разгибанием головы хорошо определяют степень движения и место нестабильности (атланто-затылочная или атлантоаксиальная). Для сложных врожденных аномалий может быть полезным КТ со сгибанием/разгибанием, однако обычная рентгенография, как правило, позволяет оценить более широкий диапазон движений, чем КТ. Поскольку эти тесты требуют чтобы пациент находился в сознании, то у детей выполнить обычную рентгенографию можно быстрее и проще.
В качестве показателя нестабильности обычно используется зубо-атлантный интервал, однако этот признак необходимо интерпретировать с осторожностью. Пленки должны быть хорошего качества и необходимо избегать любого вращения. Если ребенок испытывает боль, страх или отказывается выполнять команды, то полученная информация может быть недостоверной. У детей диапазон нормальных движений больше, чем у взрослых. Задний атланто-зубовидный интервал до 4 мм считается нормальным. Задний зубо-атлантный интервал, соответствующий глубине позвоночного канала на этом уровне, как полагают некоторые авторы, является более полезным показателем выраженности нестабильности. Так как у детей еще не завершено окостенение КЦС, то интерпретация результатов чрезвычайно трудна, при этом лучшую визуализацию хрящевых элементов С1 и С2 может обеспечить МРТ.
3. Компрессия. МРТ является методом выбора для оценки масштабов и последствий в этой группе заболеваний спинного мозга. Сужение субарахноидального пространства (например, ахондроплазия), деформация спинного мозга (например, незавершенный остеогенез) и изменения сигнала или наличие сириенгомиелитической полости в шейно-медуллярной области (например, связанные с грыжей заднего мозга) легко выявляются при МРТ. Также при МРТ можно с легкостью оценить эффекты компрессии мягких тканей, например, инфильтрация гликозаминогликанов при мукополисахаридозе, которые плохо видны при КТ.
г) Описательные термины:
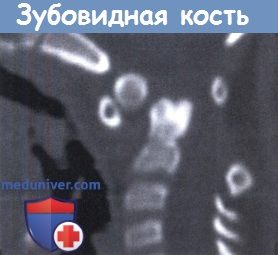
1. Зубовидная кость. Зубовидный отросток отделен от остальной части аксиса. Ранее считалось, что зубовидная кость является врожденной аномалией, но в настоящее время доказано, что зубовидная кость может быть результатом перелома зубовидного отростка на ранней, хрящевой стадии развития из-за чрезмерного движения и несращения. Таким образом, зубовидную кость можно рассматривать как следствие, а не причину нестабильности. Это часто наблюдается при синдроме Дауна и определяет значительную нестабильность из-за недоразвитой поперечной связки. Зубовидную кость необходимо отличать от терминальной косточки, которая, как правило, гораздо меньше, и является костным узелком в апикальной связке и не связана с нестабильностью.
2. Базилярная инвагинация и импрессия. Задняя черепная ямка основания черепа уменьшается в размере с компрессией нервных структур. Базилярная инвагинация используется для описания врожденных аномалий развития затылочной кости. Она часто сопровождается аномалиями сегментации, такими как атланто-затылочная ассимиляция и аномалия Киари. Базилярная импрессия относится к аналогичным аномалиям задней черепной ямки, но формируется вторично по отношению к размягчению костей, в результате несовершенного остеогенеза и синдрома Чейни.
3. Транслокация. Транслокация — это смещение зубовидного отростка вверх по отношению к большому затылочному отверстию и С1 позвонку. Часто встречается в сочетании с базилярной инвагинацией, а также происходит из-за деструктивных процессов или пороков развития боковых масс С1 (например, ревматоидный артрит) или затылочных мыщелков.
4. Платибазия. Платибазия — это уплощение основания черепа, при котором скат имеет более горизонтальное расположение, чем обычно. Иногда развивается в сочетании с пороками развития КЦС, но этот термин чаще используется в сравнительной анатомии.
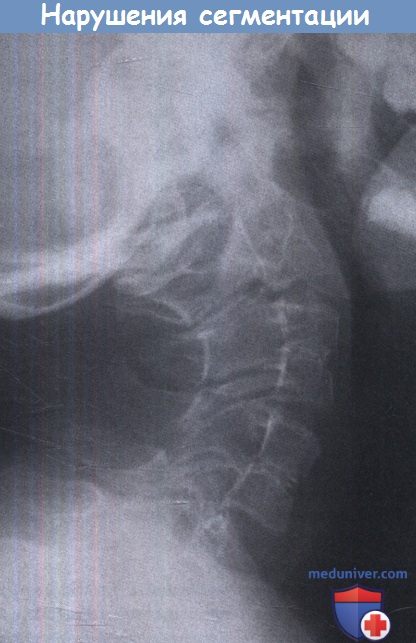
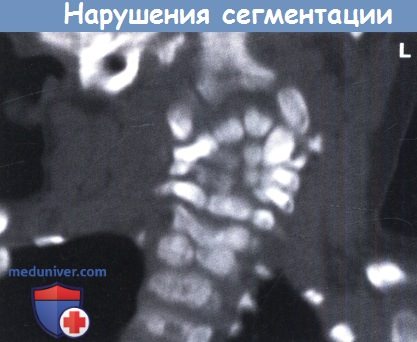
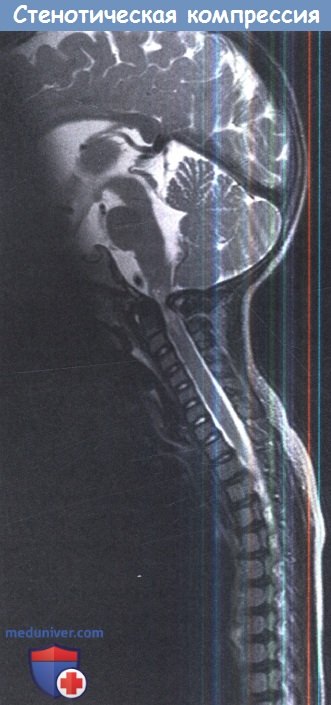
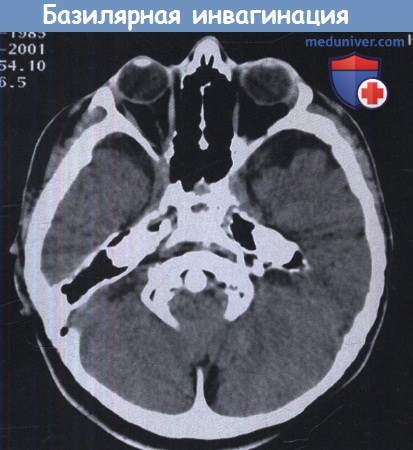
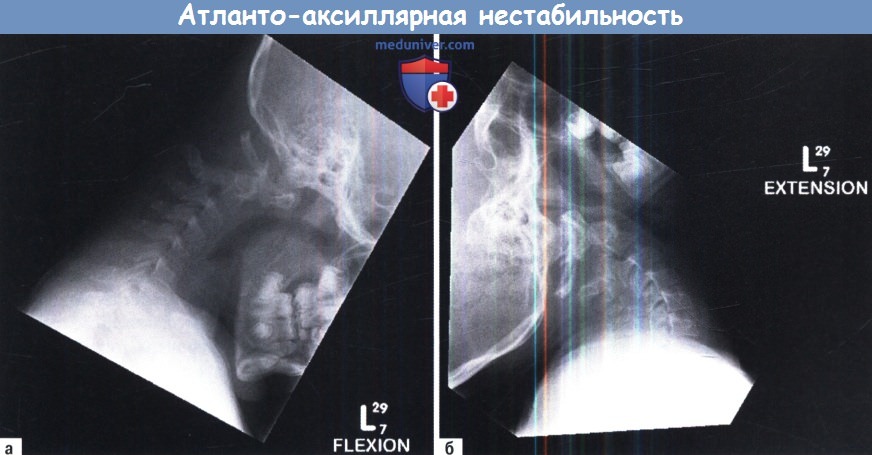
А. Сгибание. Б. Разгибание.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021