Назначение депрограмматора Койса и тонкости его применения
В современной ортодонтии для исправления дефектов зубочелюстной системы используется несколько разновидностей приспособлений ― шины, брекеты, каппы, сложные аппараты.
При определенных показаниях для уточнения степени выраженности дефекта и подготовки к основной терапии, врачи рекомендуют пациентам ношение депрограмматора Койса.
Содержание статьи:
Общее представление
Депрограмматор – конструкция съемного типа, которая покрывает собой большую часть твердого неба, способствует образованию только одной контактной точки между нижнечелюстными резцами и надкусочной фронтальной платформой.
Конструкция производится из акрила, который характеризуется гипоаллергенностью и абсолютной безопасностью для здоровья пациента.
Основная цель использования в стоматологии депрограмматора – поиск и регистрация центрального соотношения (сокращенно — ЦС) челюстей. Без надлежащего инструментального оснащения, мероприятия оказываются трудновыполнимыми. С данным устройством процессы понятны, несложны в исполнении, и проходят быстрее.
Центральным соотношением называется физиологическая позиция вершины мыщелкового отростка нижнечелюстной дуги в суставной впадине, когда сустав находится в максимально поднятой задней позиции.
Процедуры, связанные с поднятием высоты прикуса, точнее и корректнее проходят, если выполняются с позиции ЦС. Но при сложных дефектах окклюзии без применения специальных приспособлений, поставить челюсти в правильное соотношение чрезвычайно сложно.
Показания и противопоказания
Применение депрограмматора показано в нескольких случаях:
Использовать аппарат Койса не рекомендуется если имеются:
Подготовительные мероприятия
При использовании депрограмматора в определении ЦС, важен индивидуальный подход к каждому пациенту, поскольку от точности измерений в дальнейшем зависит конечный результат коррекции прикуса.
Оценка рисков
Предсказуемый подход к исправлению дефектов зубочелюстной системы, прежде всего, связан с правильной диагностикой.
Для конструкции Койса систематический контроль предполагаемых рисков в биомеханической, периодонтальной, зуболицевой, функциональной области является для стоматолога гарантом уверенности в точности определения клинических моментов, с которыми придется работать.
Составление адекватной и подробной тактики лечения становится реальным только после подробной оценки всех моментов.
Впрочем, анализ окклюзионных параметров проблематичен из-за трехмерной природы лицевого скелета. Изменение одного из его параметров сразу же влечет изменение и другого.
Поэтому знание того, как взаимосвязаны между собой компоненты зубочелюстной системы, как работают, также важно для получения стойкого положительного результата лечения.
Согласно теории доктора Койса, есть 5 состояний окклюзионного риска лечения в рамках от самого низшего уровня до самого наивысшего. К наименьшему уровню риска относятся:
К наивысшему уровню отнесен бруксизм и неврологические расстройства.
В отношении пациента с наименьшей степенью риска могут применяться практически любые восстановительные процедуры, а пациенту с высоким риском важен интегративный подход к выбору тактики лечения.

Заходите сюда, если интересует как проводится определение центральной окклюзии.
Важные параметры
Доктор Койс с коллегами представляет иной подход к выяснению параметров системы окклюзии. Методика проста в исполнении, и основывается на анализе трех положений (П):
Вопросы пациенту
Согласно этой же методике, точно определить диагноз и степень выраженности патологии можно, задав пациенту 5 ключевых вопросов:
Этот вопрос помогает стоматологу точно выявить изменения в челюстной системе, определить степень активности патологии.
Главное ― врачу надо понять, являются ли происходящие изменения активными, либо пациент к ним приспособился и перестал испытывать каких-либо негативных ощущений. Если человек приспособился, то адаптация чревата неутешительными последствиями.
Если рассматривать первый диагноз, нужно обратить внимание на степень стертости эмалевого покрытия. При нормальном состоянии эмали (когда ее состояние соответствует возрасту пациента), нужно уделить внимание анамнезу, расспросить о видах и длительности приема медикаментов.
Важно! Когда сложности со сном связаны с психоневрологическими проблемами, коррекция окклюзии не сможет помощь таким пациентам.
Дополнительно, опрос дает прекрасную возможность втянуть клиента в диалог о здоровье зубов и способах их защиты. Разговор позволит осознать ему последствия некачественного пережевывания пищи, которые опасны развитием болей в суставах и мышцах, проблем с эстетикой лица, чувствительности и подвижности зубов, что снижает качество жизни.
Этапы изготовления
Изготовление депрограмматора – процесс долгий и многоэтапный. Чтобы исключить даже малейшие неточности в его параметрах, создать аппарат под конкретного пациента, надо получить оригинальные слепки обеих челюстей.
На их основе из гипса делается несколько моделей. Далее оттиски ставятся в артикулятор в бугорково-фиссурном максимальном контакте. В данном случае регистраторы прикуса и лицевая дуга не нужны.
Весь дальнейший процесс проходит в следующей последовательности:
После получения депрограмматора из лаборатории, стоматолог обязан сначала проверить соответствие его размеров параметрам челюстей пациента, а только потом провести проверку в полости рта.
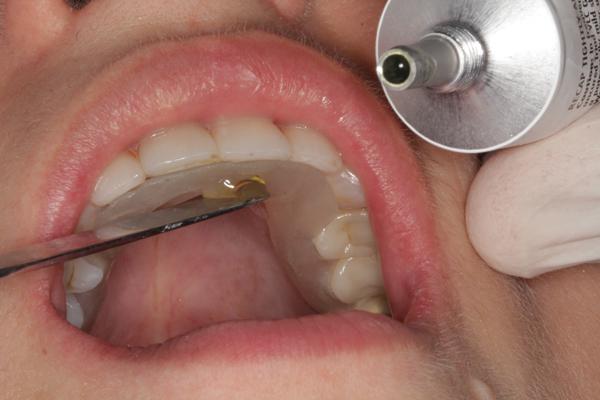
Важно: место контакта на площадке должно быть узким. Сам контакт должен затрагивать серединную черту одного из нижнечелюстных резцов.
При повторном закрывании, первоначальный контакт должен подтвердиться, т.е. депрограммироваться. Повторяемость контакта является основным критерием того, что подтверждение выполнено.

В этой публикации поговорим о необходимости подпиливания зубов при ношении брекетов.
Принцип использования
Аппарат работает все время, пока находится во рту. Принцип действия основывается на регистрации окклюзии в правильном положении и изменении контактов зубов.
С помощью данного устройства изменяется нейромышечная координация, проходит суставная и мышечная боль, улучшается функционирование ВНЧС, жевательная нагрузка распределяется равномерно.
Спустя 2-3 недели пользования депрограмматором, у человека проходят неприятные ощущения, связанные с челюстными и суставами, нормализуется сон.
В видео специалист рассказывает о конструкции и использовании депрограмматора Койса.
Сроки ношения и подтверждение результата
Носить аппарат Койса нужно до тех пор, пока депрограммирование мышц не будет выполнено, т. е. пока старая память мышц не заменится новой. На это обычно уходит от двух до четырех недель.
Длительность ношения устройства в день разная и в основном зависит от сложности дефекта прикуса. Так, одним пациентам показано 6-8 часовое ношения, другим – круглосуточное с возможностью снятия только для проведения гигиены рта и приема еды.
Для достоверности результата, начальная контактная точка должна всегда обозначаться при смыкании челюстей на полоске артикуляционной бумаги. Если во время закрывания рта подтверждается первоначальный контакт, значит, человек прошел депрограммирование.
Заключение
Можно бесконечно рассуждать о концепциях лечения, применяемых в ортодонтии, об особых параметрах терапии в отношении конкретного пациента. Но неоспоримой истиной остается то, что начинать лечение нужно сразу после того, как обозначен диагноз.
В достижении положительного результата важно подобрать реально действенные методики диагностирования и лечения.
Во многих клинических случаях невозможно обойтись без использования депрограмматора. Именно при помощи этого аппарата, можно быстро купировать проявление неприятной симптоматики патологии, а также подготовить зубочелюстную систему к основному курсу лечения.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
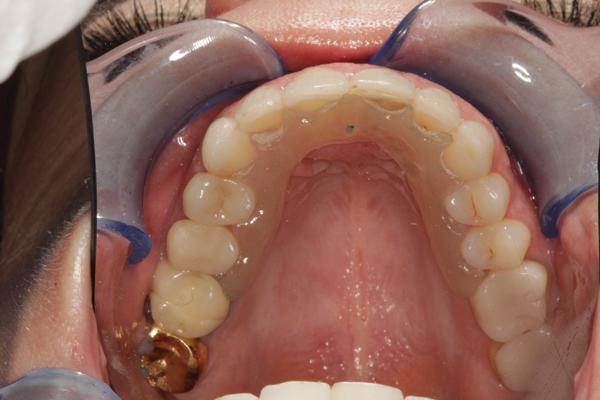
Депрограмматор Койса
Методики ортодонтического лечения предусматривают применение различных аппаратов, призванных исправить дефекты развития челюстного отдела. Среди известных опций стоит отметить брекеты, капы и ретейнеры, однако существуют и более сложные конструкции, выполняющие определенные функциональные задачи. В отдельных случаях, когда требуется уточнить степень выраженности выявленного в ходе предварительной диагностики дефекта, а также подготовить пациента к основному курсу лечения, применяется депрограмматор Койса.
Общее представление
С технической точки зрения депрограмматор представляет собой съемную конструкцию, покрывающую большую часть неба, и оставляющего единственную точку контакта между резцами нижней челюсти и передней надкусочной платформой. Для изготовления аппарата используется акрил, отличающийся гипоаллергенными свойствами, и безопасностью для организма человека даже при продолжительном ношении.
Задача устройства – выявление центрального челюстного соотношения, то есть физиологической позиции, в которой находится верхняя часть мыщелкового отростка нижней дуги в структуре суставной впадины при поднятии заднего участка. Методика обеспечивает точность и корректность процедуры исправления прикуса, и рекомендуется при сложных окклюзионных дефектах, затрудняющих выбор правильной позиции для постановки.
Показания и противопоказания
Ношение депрограмматора Койса рекомендуется в следующих ситуациях:
Среди факторов, ограничивающих возможность применения устройства, выделяют:
Подготовительный этап
В рамках подготовки к процедуре применяется индивидуальный подход, обуславливаемый особенностями анатомического строения челюстного отдела пациента. От точности получаемых показаний зависит качество коррекции, поэтому врач должен грамотно оценивать потенциальные риски, и уделить внимание диагностическим процедурам. Теория доктора Койса выделяет пять состояний риска лечения, варьирующихся от приемлемой функциональности до неврологических расстройств и бруксизма. Среди параметров, определенных в ходе исследований, были выделены три показателя:
Для постановки диагноза используется стандартный опросник, включающий пять пунктов, и позволяющий оценить степень выраженности изменений, а также сделать вывод о наличии признаков дисфункции. Кроме того, установление диалога между врачом и пациентом способствует лучшему пониманию необходимости соблюдения рекомендаций по уходу за полостью рта и расчету допустимой нагрузки, что в конечном счете позволяет последнему избавиться от постоянного дискомфорта.
Особенности изготовления
Подготовка депрограмматора представляет собой многоэтапный процесс, что обуславливается высокими требованиями, предъявляемыми к точности изделия. Для разработки корректного аппарата необходимо снять слепки с верхнего и нижнего рядов, после чего разместить гипсовые модели в артикуляторе. Для изготовления вестибулярной дуги используется проволока, конфигурация которой исключает контакт с поверхностью единиц. Базис в форме подковы создается из полимера, и предусматривает наличие площадки под нижние резцы. Готовая конструкция обрабатывается и полируется, после чего врач проверяет соответствие габаритов и примеряет аппарат на зубной ряд. Стоит подчеркнуть, что участок контакта должен иметь суженую площадь, и затрагивать срединную линию одного из фронтальных элементов нижнего отдела.
Аппарат работает все время, пока находится во рту. Принцип действия основывается на регистрации окклюзии в правильном положении и изменении контактов зубов. С помощью данного устройства изменяется нейромышечная координация, проходит суставная и мышечная боль, улучшается функционирование ВНЧС, жевательная нагрузка распределяется равномерно. Спустя две-три недели ношения наблюдается устранение дискомфорта, вызванного аномальным развитием ВНЧС, а также нормализация сна и восстановление естественного состояния челюстного отдела в период бодрствования.
Депрограмматор Койса
Для исправления дефектов зубного ряда применяют несколько видов ортодонтических конструкций. Одной из них выступает депрограмматор Койса. Это съемная конструкция, закрывающая часть неба и помогающая образованию контактной точки между фронтальной надкусочной областью и резцами нижней челюсти. Для изготовления используется акрил, безопасный для здоровья и не вызывающий аллергических реакций.
Показания и противопоказания
Использование аппарата этого типа показано в следующих случаях:
Перед установкой депрграмматора требуется выполнение ряда подготовительных мероприятий, включая диагностику и оценку рисков. Это требуется для разработки тактики лечения, учета всех факторов, включая вероятные осложнения. К меньшим степеням риска при лечении относятся:
В этих случаях использовать конструкцию для коррекции и контроля можно. Но при расстройствах нервной системы или поврежденной эмали – нет.
Параметры окклюзии
При лечении надо предварительно выяснить степень нарушений, для чего применяется анализ таких положений:
При осмотре Пациенту будет задан ряд вопросов:
В некоторых случаях для коррекции нужен только измененный рацион, то есть переход на мягкую пищу позволяет устранить нарушения. При проблемах со сном, имеющих психоневрологическую природу, коррекция ортодонтическими аппаратами не поможет.
Особенности изготовления
Процесс производства аппарат длительный, требует выполнения нескольких этапов. Сначала проводится визуальный осмотр, опрос Пациента с целью выяснения состояния полости рта, противопоказаний или показаний к установке. После лечения кариеса и кабинетной части врач изготавливает слепки и передает их в лабораторию. На основе готовых слепков с обеих челюстей производятся модели из гипса. Оттиски устанавливаются в бугорково-фиссурном контакте, это позволяет не применять лицевую дугу или регистратор прикуса. Далее проводятся такие действия:
Для установки нужны такие шаги:
Устройство работает все время нахождения в ротовой полости, изменяя положение и окклюзию. Боли в мышцах и суставах проходят, восстанавливается нормальный прикус. Носить изделие надо до момента, пока депрограммирование мышечного каркаса не будет завершено. Сроки – две-четыре недели, в сутки аппарат устанавливается на шесть-восемь часов. Но при сложных случаях показано круглосуточное ношение. Носить конструкцию следует под регулярным контролем стоматолога, посещать кабинет по установленной схеме.
Депрограмматор Койса – прогрессивный подход к восстановлению функциональной окклюзии
Доказательный и обоснованный подход к лечению – основа организации стоматологической помощи.
Это значит, что перед исправлением окклюзии специалист должен провести грамотную диагностику, позволяющую в полной мере спрогнозировать риски.
Важную роль играет получение данных о центральном соотношении (ЦС) челюстей и положении сустава, которое будет служить отправной точкой в дальнейших изучениях степени аномалии и разработке плана адекватного лечения.
Чтобы найти и зафиксировать срединную ориентировочную точку и правильное расположение высоты зубных единиц, а также достичь равного двустороненного контакта челюстей, в ортодонтии используют депрограмматор Койса.
Приспособление представляет собой систему уравновешивания, необходимую в той ситуации, когда контакты центральной окклюзии (ЦО) фиксируются на последних жевательных зубах.
Общее представление
Поиск ЦС челюстей – сложный и трудоемкий процесс для ортодонтов. Однако сегодня это трудная задача стала разрешимой с помощью депрограмматора Койса, который сделал процесс определения срединного ориентира очевидным и несложным.

Практический опыт специалистов показал, что комплексные работы в ротовой полости, направленные на увеличение высоты окклюзии, лучше проводить на основании ЦС.
Процесс определения ЦС описан во многих научных изданиях по стоматологии, однако, не всегда результат оправдывает ожидания. Практикующие ортодонты отмечают сложность регистрации челюсти в ЦС во многих клинических случаях.
Доктор Джон Койс не только предложил рассмотрение объекта, как системы для оценки рисков в лечении по трем главным положениям, но и изобрел эффективный аппарат для установки ЦС.
Депрограмматор Койса – изделие из пластмассы съемного типа, перекрывающее твердое небо и работающее на создание одной точки соприкосновения между фронтальными резцами подвижной челюсти и фронтальной накусочной площадкой.
Аппарат применяется для следующих целей:
Заходите сюда, если интересует, в каких случаях требуется консультация ортодонта.
По этому адресу http://dr-zubov.ru/ortodontiya/prikus/kovarstvo-tortoanomalii.html мы расскажем о тортоаномалии в мельчайших подробностях.
Показания и противопоказания
Необходимость в определении ЦС челюстей аппаратом Койса возникает в случаях:

Рассмотрим противопоказания для депрограмматора:
Подготовительные мероприятия
По мнению Доктора Койса прогнозируемый подход в лечении окклюзии возможен исключительно при грамотной диагностике.
Рассмотрим адекватные диагностические мероприятия детально.
Оценка рисков
Специалист должен применить систематическую оценку рисков в следующих областях:
Важные параметры

Оценка окклюзионных параметров – самое проблематичное диагностическое мероприятие.
Доктор Койс настоятельно рекомендует специалистам определять параметры окклюзии с помощью трех положений:
Вопросы к пациенту
Доктор Койс утверждает, что существует 5 диагнозов, определяющих окклюзионные риски, а именно:
Это говорит о том, что пациенты с аномалиями, попадающими в группу пониженного риска, могут прибегнуть к любым восстановительным мероприятиям.
Что касается пациентов, страдающих от зубного скрежета или неврологических нарушений, то для их лечения рекомендован комплексный подход.
Чтобы правильно определить диагноз, важно получить ответы пациента на 5 главных вопросов:
При отсутствии серьезных стоматологических проблем, защитный слой зуба стирается на 1 мм за 100 лет. Перечисленные вопросы помогают пациенту озвучить все изменения зубочелюстного аппарата, наблюдаемые им в процессе жизни.
Также, благодаря опросу, врач может определить соответствие состояния зубов биологическому возрасту пациента. Кроме этого, важно определить активность изменений.
Если пациент никак не реагирует на имеющуюся патологию, то есть приспособился и больше не испытывает дискомфорта, то такое привыкание может обернуться неблагоприятным результатом.
Также необходимо провести осмотр зубов на степень стертости, составить список всех лекарств, принимаемых пациентом от неврологических расстройств.
Это поможет больше осведомиться об истории болезни. Врач должен помнить, что пациентам с такими проблемами не может помочь восстановление окклюзии. Для защиты зубных единиц в таких случаях применяются каппы.
Например, если ответ больного на первые два вопроса был отрицательным, но в разговоре выясняется, что он вообще не есть сухари и предпочитает специальную диету с мягкой пищей, то такие изменения в предпочтениях также можно назвать приспособлением.
Таким образом, скрупулезный опрос помогает врачу не только грамотно поставить диагноз, но и убедить пациента, что нарушение окклюзии изменило качество его жизни. Многие люди не обращают внимания на изменения предпочтений в пище и визуальное состояние элементов зубного ряда, но их ответы помогут дантисту правильно определить степень привыкания.
При неполной адаптации и наличии выраженных нарушений, назначается лечение, помогающее устранить вынужденное привыкание.
Если положительные ответы были даны на все поставленные вопросы, значит, оптимальную функцию можно исключить. Проблемы имеют место, а это большой риск и неблагоприятный результат.
Этапы изготовления
Процедуру изготовления депрограмматора Койса для регистрации центрального соотношения разделяется на несколько этапов:
В этой публикации все самое важное о лечении открытого прикуса у детей.
Принцип использования
Действия врача после получения готового изделия от техника:
В видео специалист рассказывает о конструкции и использовании депрограмматора Койса.
Сроки ношения и подтверждение
Аппарат необходимо надевать до тех пор, пока мышечные структуры не будут оптимально депрограммированы. На это уходит от 2 до 4 недель.
В ряде случаев специалисты назначают постоянное ношение (снять аппарат можно только для приема пищи). Это поможет добиться перестройки мышечных клеток и создать новую память мышц.
Начальная точка контакта при закрытии рта обозначается при помощи артикуляционной бумаги. Если пациент закрыл рот и контакт подтвердился, значит, депрограммирование произошло. При этом ключевой отличительный признак – повторяемость.
Заключение
Полученные сведения помогают подобрать оптимальный способ дальнейшего лечения аномалий.
При помощи аппарата дантист получает возможность зарегистрировать центральное соотношение и определить точку первого контакта, которая в свою очередь и будет отравной в дальнейшей коррекции.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Комплексный подход лечения с использованием прямого депрограмматора у пациента с фобией
Пациенты, которые обращаются за стоматологической помощью, имеют свои личные жалобы, приоритеты и взгляды на лечение, и стоматологам, чтобы зарекомендовать себя хорошими врачами, нужно обязательно учитывать все эти факторы, и дать понять пациенту, что его пожелания – превыше всего. Особенно важно вовремя обратить внимание на жалобы пациента с уже присутствующим негативным опытом стоматологического лечения, поскольку в таком случае первостепенная задача врача – возобновить уверенность в и эффективности стоматологического лечения.
Клинический случай
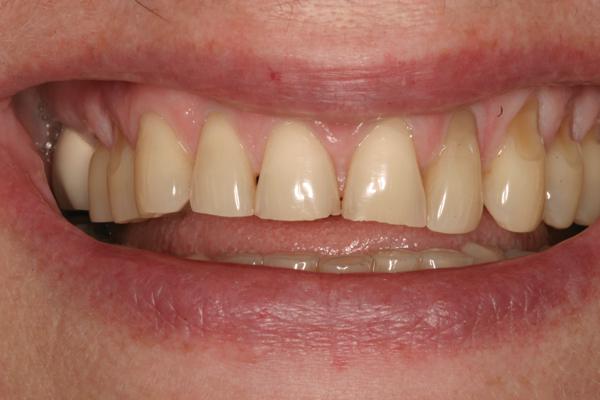
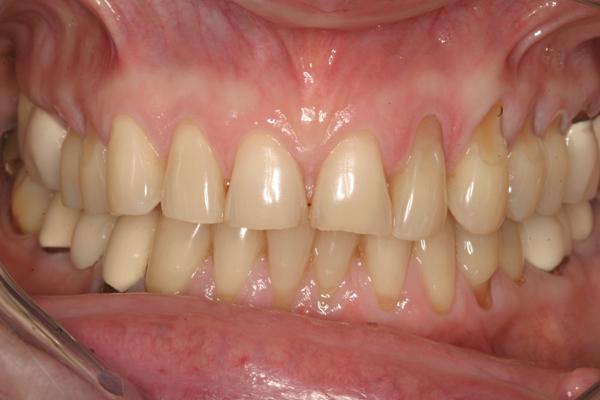
65-летняя пациентка обратилась за помощью по поводу дискомфорта в области жевательной мышцы, странных звуков в суставе и отсутствия оптимального прикуса. Пациентка страдала от этих симптомов на протяжении многих лет, но также отметила, что проблемы с прикусом ухудшились после предыдущего стоматологического лечения. Как она сама высказалась, ей казалось, что ее зубы «распадаются, стираются и скалываются» (фото 1). Последняя сделанная реставрация – коронка на нижней челюсти с правой стороны – не соответствовала положению в прикусе, что мешало пациентке удобно кусать и спровоцировало постоянное чувство дискомфорта. Она так опасалась лечения из-за предыдущего негативного вмешательства и его проблемных исходов, что заявила, что не хочет никакой «косметической стоматологии», даже несмотря на то, что внешний вид ее зубов был не весьма эстетичным (фото 2). Пациентка дала четко понять, что основная цель лечения для нее – комфорт, а не эстетика, поскольку она не хочет «еще раз проходить через повторное стоматологическое лечение в возрасте 80 лет».
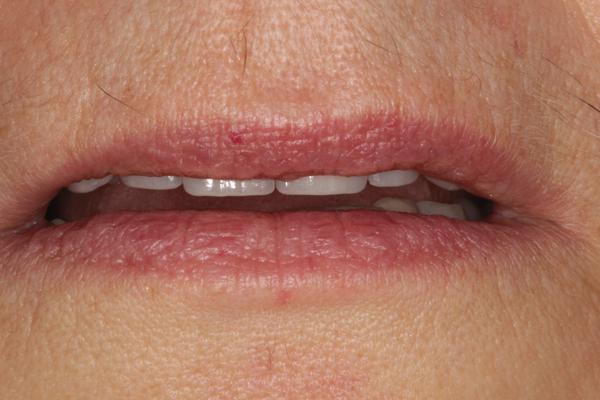
Фото 1. Фотография до вмешательства: при полной улыбке видно старые реставрации и стертость верхних резцов.
Фото 2. Приближенный вид передних зубов: признаки эрозии и сколов, неровность окклюзионной поверхности.
История болезни
В анамнезе у пациентки присутствовали проблемы с гипертонией, которые она купировала с помощью статинов. Признаки гастроэзофагеальной рефлюксной болезни (ГЭРБ) также были купированы с помощью пантопразола (Protonix, Pfizer). С учетом возраста пациентка относилась ко второй группе риска согласно классификации физического статуса Американской Ассоциации Анастезиологов.
Стоматологический анамнез
Пациентка боялась стоматологического лечения и субъективно оценила фобию в 8 баллов из 10 в своей личной стоматологической карте. Она негативно откликалась о своем предыдущем лечении из-за возникших проблем с прикусом и болью в области жевательной мышцы. Также ей не нравилась промежуточная часть протеза на нижней челюсти. Ей казалось, что ее зубы очень стерты и со временем их состояние только ухудшается, в чем она винила своего предыдущего доктора и сделанные им реставрации, в области которых застревала пища. Кроме того, она жаловалась на плохой сон и храп во время сна.
Диагностика, оценка рисков и прогноз
Пародонтальные критерии: В ходе диагностики обнаружено легкое кровотечение при зондировании, глубина карманов до 3 мм и несколько карманов глубиной в 4 мм в области жевательной группы зубов. На рентгенограмме не было обнаружено потери кости больше чем на 2 мм. Диагноз: II тип заболевания пародонта согласно классификации Американкой Академии Пародонтологии.
Риск: Низкий.
Прогноз: Хороший.
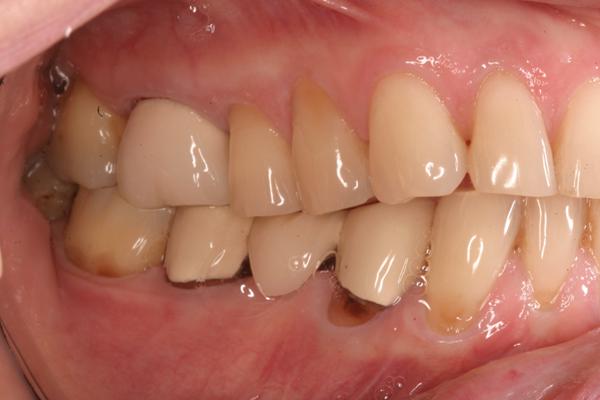
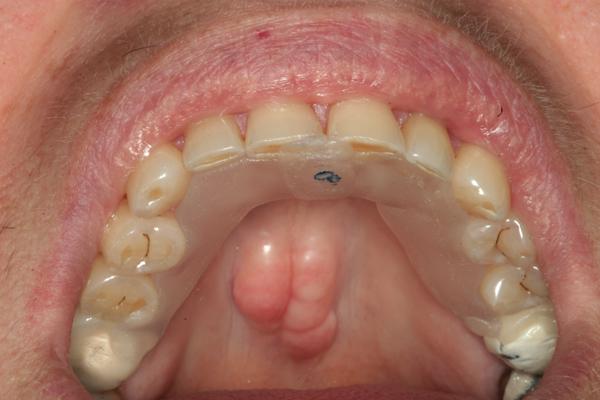
Биомеханические критерии: В ходе клинического обследования были отмечены признаки патологического стирания зубов, а также сколы керамики в области зафиксированных коронок. Еда застревала в области открытых контактов между зубами, провоцируя кариес и неприятный запах изо рта. В области жевательных зубов были обнаружены признаки корневого кариеса и кислотной эрозии (фото 3 и фото 4).
Риск: Высокий.
Прогноз: Неудовлетворительный, при отсутствии лечения – безнадежный для зубов, пораженных кариесом.
Фото 3. Область застраивания пищи под консольной частью протеза с левой стороны.
Фото 4. Компрометирующие реставрации и признаки эрозии с правой стороны.
Функциональные критерии: Пациентка лично осознавала серьёзность проблем стирания зубов и изменения физиологического прикуса, ведь ее передние зубы были настолько стерты, что она не могла найти удобную позицию нижней челюсти (фото 5). Первоначальным диагнозом была окклюзионная дисфункция. Основываясь на данных анамнеза, пациентка находилась в группе риска относительно возможности возникновения апноэ во время сна, поэтому проблемы со сном оставались открытыми для дальнейшего исследования.
Риск: Умеренный.
Прогноз: Без соответственного лечения – плохой.
Фото 5. Вид прикуса до вмешательства (снимок сделан с помощью ретрактора).
Челюстно-лицевые критерии: При полной улыбке пациентки все ее переднее зубы полностью обнажались, а их состояние компрометировало внешний вид. Но поскольку пациентку интересовал только вопрос функционального лечения без достижения конкретных эстетических результатов, то проводить анализ челюстно-лицевых критериев в данном случае было не целесообразным.
Риск: Высокий
Прогноз: Без соответственного лечения – плохой.
Цели лечения
Пациентка желала сохранить зубы до конца жизни с перспективой минимальных стоматологических вмешательств в будущем. Для этого роботу нужно было сделать раз и качественно, поэтому в ходе лечения было запланировано выполнить следующее:
План лечения
Лечение предусматривало изготовление прямого KOIS-депрограмматора наряду с получением диагностических моделей, регистрацией прикуса, фотографированием и изготовлением диагностической восковой репродукции. С целью восстановления структуры зубов, участков кариозных поражений и дефектных реставраций, предусматривалось изготовление непрямых реставраций на 2, 15, 18, 19, 28, 30 и 31 зубы, а также прямых композитных конструкций на 20, 21, и 27 зубы. В области 29 зуба планировалась имплантация с последующей фиксацией коронки на абатмент, а также экстракция 32 зуба. Кроме того, будет проведено детальное исследование расстройства сна.
Фазы лечения
Этап 1: Восстановление доверия пациента: диагностика, анализ основной жалобы, разработка плана лечения
Учитывая чувства пациентки, ее негативные эмоции и разочарование предыдущим стоматологическим лечением, собеседование и установка контакта были первоначальными задачами доктора. Собеседование проводили за пределами клинического кабинета, чтобы пациентка чувствовала себя максимально комфортно и могла свободно объяснить все свои переживания, спровоцированные физическим и эмоциональным дискомфортом. Было ясно, что пациентке требуется, чтобы ее выслушали и помогли избавиться от боли. Только в таком случае можно было бы говорить о доверии и ее согласии на проведение последующих клинических процедур.
Через неделю после собеседования пациентка вернулась для продолжения лечения. В ходе этого визита были проведены тест на нагрузку (для диагностики сустава) и тест на иммобилизацию (для диагностики мышц). Отрицательные результаты обеих тестов свидетельствовали о том, что ее височно-нижнечелюстной сустав может принять соответственную нагрузку, поэтому следующим этапом лечения оказалось изготовление депрогамматора. Непосредственное изготовление депрограмматора также помогло избавиться от долгосрочных проблем с прикусом, что значительно улучшило состояние пациентки (фото 6). В течение первых 2 дней пациентка сообщила об улучшении, о котором она мечтала все эти годы, и согласилась носить аппарат в течение еще 2 недель, а затем вернуться на комплексное обследование для получения моделей, регистрации прикуса и фотографирования.
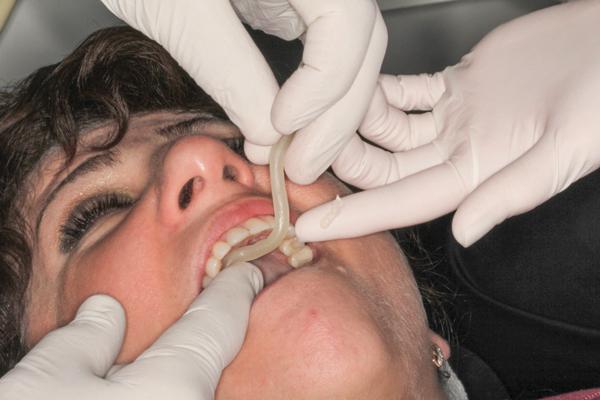
Фото 6. Прямой депрограмматор в полости рта.
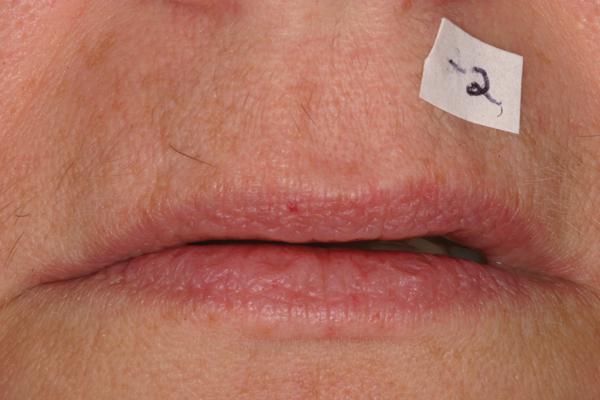
Клиническая оценка и фотографирование позиции губ в состоянии покоя помогли определить идеальное положение режущих краев (фото 7), с учетом чего была выполнена диагностическая восковая репродукция на отлитых моделях. С восковой репродукции от 6 до 11 зубов был снят оттиск, перед тем как была отмоделирована область жевательных зубов. Второй оттиск сделали после того, как были отмоделированы задние зубы (за исключением вторых моляров), чтобы обеспечить стабильность будущих провизорных конструкций в области фронтальной и жевательной групп зубов.
Фото 7. Расстояние от губ до режущего края клыка в состояние покоя.
В ходе третьего визита пациентке продемонстрировали восковую репродукцию и объяснили весь последующий алгоритм лечения. С пациенткой обсуждалось изменение позиции режущих краев фронтальных зубов, но с условием, что она сможет оценить новый вид реставраций до того, как вмешательство приобретет необратимый характер. Также было согласовано финансовую сторону лечения.
Этап 2: Восстановительное лечение
После седации пациентке экстрагировали 32 зуб, а на месте 29 зуба установили имплантат. Две недели спустя она вернулась для начала восстановительной фазы лечения. Силиконовый оттиск, сделанный из восковой репродукции фронтальных зубов, был наполнен бис-акриловым материалом (Kerr Temphase, Kerr Dental), после чего конструкции установили в полость рта с целью визуализации предлагаемых изменений (фото 8). После того как пациентка одобрила внешний вид, зубы с 6 по 11 были отпрепарированы с использованием прямой mock-up для определения границ препарирования. Провизорные конструкции был сделаны с выступом на язычной стороне, чтобы одновременно выполнять и функцию депрограмматора. Данный выступ был также ориентиром для достижения желаемых вертикальных размеров. Данные параметры было легко проверить, так как второй моляр не был отпрепарирвован и силиконовый оттиск можно было сопоставить с диагностической моделью прямо в полости рта. После того как определили новые вертикальные параметры в области фронтальных зубов, оттиск, полученный из восковой репродукции всей верхней челюсти, использовали при препарировании 3-5 и 12-14 зубов, с последующей установкой на них временных конструкций. Заново сформированную вертикальную высоту определили на модели с помощью силиконового ключа, полученного между вторыми молярами в ротовой полости.
Фото 8. Mock-up в полости рта для контроля препарирования.
Во время следующего визита на верхней челюсти были зафиксированы непрямые e.max реставрации (Ivoclar Vivadent) с помощью цемента RelyX UNICEM (3M) согласно стандартным протоколам.
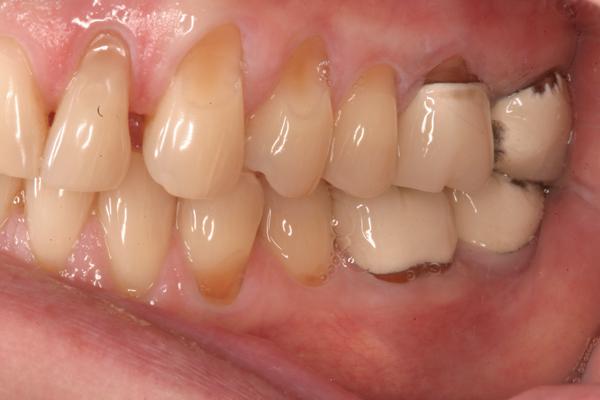
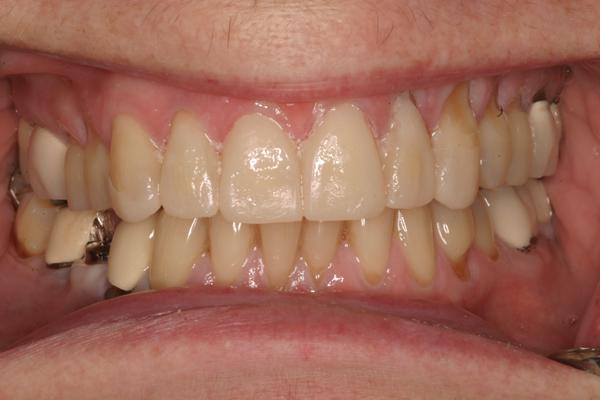
Во время третьего визита зубы нижней челюсти с правой стороны были отпрепарированы и подготовлены для последующей фиксации временных конструкций. 27 зуб восстановили с помощью прямой композитной реставрации (Filtek Z250, 3M ESPE). Когда пациентка явилась на следующий клинический прием, непрямые e.max реставрации были зафиксированы с правой стороны нижней челюсти, а зубы с левой стороны были отпрепарированы и восстановлены помощью непрямых реставраций в ходе четвертого визита. После того как восстановительная фаза была закончена (фото 9-11), было проведено исследование нарушений сна, и на нижнюю челюсть был изготовлен специальный аппарат для предотвращения проблем в будущем.
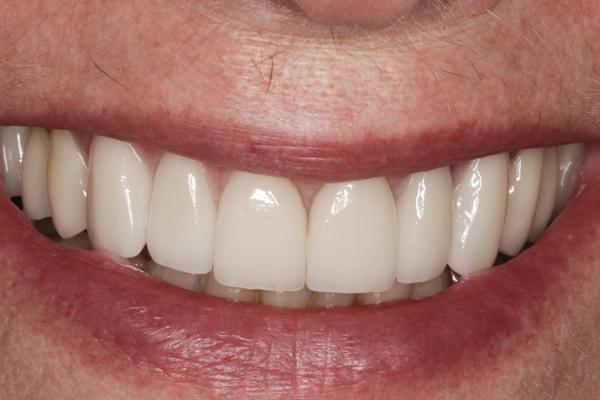
Фото 9. Вид резцов после лечения (губы в состояние покоя).
Фото 10. Приближенный вид фронтальных реставраций.
Фото 11. Конечный результат: вид улыбки довольного пациента
Выводы
Пациентка прошла курс лечения с использованием системного подхода, рекомендованного KOIS центром, который предполагает проведения комплексной диагностики и оценку всевозможных рисков. Такой подход помогает обеспечить достижение предсказуемых результатов в будущем, а также помогает предрасположить больного к лечению. Кроме того, внимание, предоставленное пациенту, помогает ему избавиться от чувства дискомфорта и страха перед лечением, а соответственно и повышает уровень доверия к врачу. Таким образом, можно подытожить, что пациент лечиться не только от физического, но и от эмоционального дискомфорта, а это помогает ему понять, что именно он (пациент) является главной и ключевой фигурой проводимого стоматологического лечения.
Инструкции по изготовлению прямого депрограмматора
В позиции максимального фисурно-бугоркового контакта регистрируют уровень чрезмерного перекрытия зубов в прикусе. Если прикус глубокий, передняя стоп-точка депрограмматора будет визуально невидимой и позиционируется лингвально в области центральных резцов. При нормальном прикусе стоп-точка будет находиться в области режущего края. Если же прикус является открытым, стоп-точка будет находиться несколько за пределами центральных резцов верхней челюсти, так что пациент должен быть проинформирован о том, что небольшая часть аппарата будет визуально видимой.
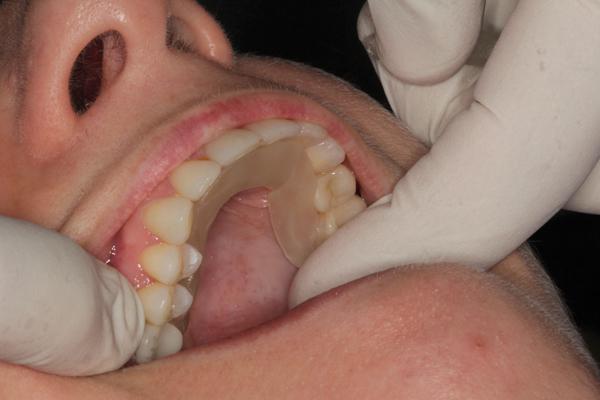
Фото 12. Формирование формы из фрагмента материала для изготовления капп.
Фото 13. Адаптация материала в полости рта.
Фото 14. Удаление излишков материала после полной припасовки.
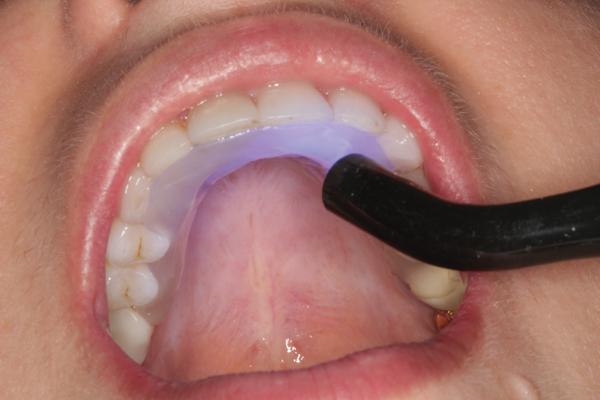
Материал отверждается с помощью светополимерной лампы на протяжении 60 секунд, при этом лампу передвигают с места на место, пока все участки материала не будут полностью заполимеризированными (фото 15). Прочность полимеризации тестируется пальцем. Чтобы предотвратить блокировку аппарата в области внутренних поднутрений зубов, после начальной полимеризации депрограмматор слегка освобождают, однако ни в коем случае не удаляют (фото 16). Нужно послабить депрогамматор только после начальной полимеризации, поскольку если этого не делать, то во время его удаления из полости рта он попросту сломается из-за блокировки. После этого аппарат устанавливают заново и проводят дополнительную окончательную полимеризацию (фото 17). Используемый материал является довольно гибким даже после окончательной полимеризации, поэтому его несколько сложно прочно зафиксировать в полости рта. Тем не менее, если депрограмматор несмотря на все усилия не фиксируется, его можно попросту удалить и сделать заново. Риск блокировки аппарата в полости рта увеличивается при отсутствии зубов или при больших десневых проемах.
Фото 15. Первичная полимеризация депрограмматора.
Фото 16. Послабление материала с целью профилактики блокировки в области поднутрений.
Фото 17. Конечная посадка депрограмматора.
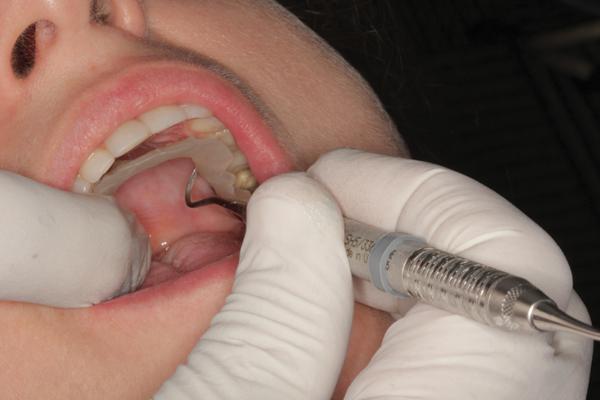
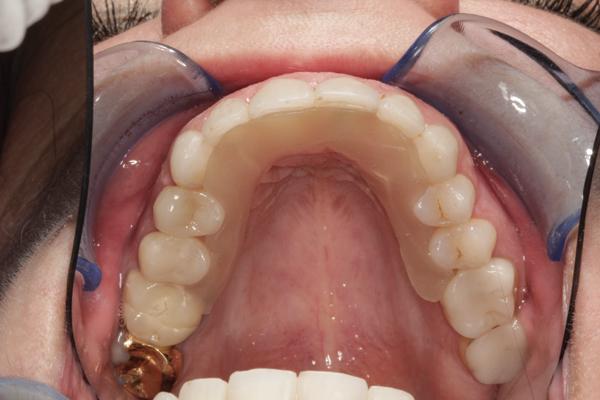
Избыток материала удаляют с помощью бора, заглаживают края и фиксируют в нужном положении. Режущая платформа формируется путем размещения и последующей полимеризации небольшого количества прозрачного геля Triad Gel Clear (DENTSPLY) с образованием стоп-точки по срединной линии (фото 18). Для этого может быть использовано и небольшое количество TruTray, хотя гель обеспечивает более плавную платформу. Высота упора регулируется до тех пор, пока зазор между коренными зубами не будет составлять 1-1,5 мм. После того как размер зазора подтверждают с использованием артикуляционной бумаги, депрограмматор снимают и корректируют вне полости рта для того, чтобы создать на платформе небольшую контактную точку для нижних центральных резцов (фото 19). Если ретенция аппарата недостаточна, депрограмматор можно подкорректировать с помощью Gel Clear.
Фото 18. Формирование лингвальной платформы.
Фото 19. Вид депрограмматора с одной точкой окклюзионного контакта.
После того как все коррекции завершены, депрограмматор полируют щеткой и пастой с мятным вкусом, чтобы устранить неприятный вкус материала. Рекомендации использования аппарата аналогичны таковым для Kois-депрограмматора, изготовленного в лаборатории.