Остеохондропатии
Клинические проявления остеохондропатий связаны с рассасыванием и замещением разрушенных участков кости. Диагностика остеохондропатии основывается на УЗИ, рентгенологических и томографических данных. Лечение включает иммобилизацию, физиотерапию, витаминотерапию, ЛФК. По показаниям может проводиться и хирургическое лечение. Остеохондропатии развиваются у пациентов детского и юношеского возраста, чаще поражают кости нижних конечностей, характеризуются доброкачественным хроническим течением и относительно благоприятным исходом.
ТЕЧЕНИЕ ОСТЕОХОНДРОПАТИЙ.
Первая стадия. Некроз костной ткани. Продолжается до нескольких месяцев. Больного беспокоят слабые или умеренные боли в пораженной области, сопровождающиеся нарушением функции конечности. Пальпация болезненна. Региональные лимфатические узлы обычно не увеличены. Рентгенологические изменения в этот период могут отсутствовать.
Вторая стадия. «Компрессионный перелом». Продолжается от 2-3 до 6 и более месяцев. Кость «проседает», поврежденные костные балки вклиниваются друг в друга. На рентгенограммах выявляется гомогенное затемнение пораженных отделов кости и исчезновение ее структурного рисунка. При поражении эпифиза его высота уменьшается, выявляется расширение суставной щели.
Третья стадия. Фрагментация. Длится от 6 месяцев до 2-3 лет. На этой стадии происходит рассасывание омертвевших участков кости, их замещение грануляционной тканью и остеокластами. Сопровождается уменьшением высоты кости. На рентгенограммах выявляется уменьшение высоты кости, фрагментация пораженных отделов кости с беспорядочным чередованием темных и светлых участков.
Четвертая стадия остеохондропатии. Восстановление. Продолжается от нескольких месяцев до 2х лет. Происходит восстановление формы и несколько позже структуры кости.
Полный цикл остеохондропатии занимает 2-4 года. Без лечения кость восстанавливается с более или менее выраженной остаточной деформацией, в дальнейшем приводящей к развитию деформирующего артроза.
Остеохондропатия ладьевидной кости стопы. (Болезнь Келлера). Развивается редко. Чаще поражает мальчиков в возрасте 3-7 лет. Вначале без видимых причин появляются боли в стопе, развивается хромота. Затем кожа тыла стопы краснеет и отекает. Лечение амбулаторное. Пациенту ограничивают нагрузку на конечность, при сильных болях накладывают специальный гипсовый сапожок, назначают физиолечение. После выздоровления показано носить обувь с супинатором.
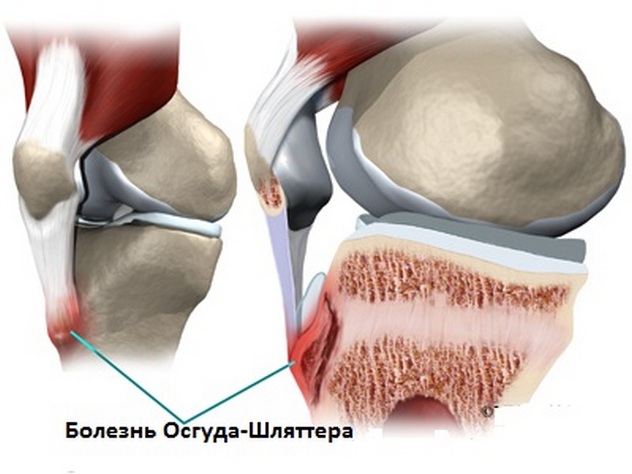
Остеохондропатия бугристости большеберцовой кости. (Болезнь Осгуда-Шлаттера). Болезнь развивается в возрасте 12-15 лет, чаще болеют мальчики. В области поражения постепенно возникает припухлость. Пациенты жалуются на боли, усиливающиеся при стоянии на коленях и ходьбе по лестнице. Функция сустава не нарушается или нарушается незначительно. Лечение консервативное, проводят амбулаторно. Назначают ограничение нагрузки на конечность, при сильной боли накладывают гипсовую шину на 6-8 недель, физиолечение (электрофорез с фосфором и кальцием, парафиновые аппликации), витаминотерапию. Болезнь протекает благоприятно, заканчивается выздоровлением в течение 1-1,5 лет.
Остеохондропатия бугра пяточной кости. Болезнь Шинца развивается очень редко, как правило поражает детей в возрасте 7-14 лет. Сопровождается появлением болей и припухлости. Лечение амбулаторное, ограничение нагрузки, электрофорез с кальцием и тепловые процедуры.
Частичные остеохондропатии суставных поверхностей. Обычно развиваются в возрасте от 10 до 25 лет у мужчин. Обычно в области коленного сустава. Участок некроза появляется на выпуклой суставной поверхности. В последующем поврежденная область может отделиться от суставной поверхности и превратиться в «суставную мышь» (свободно лежащее внутрисуставное тело). Диагностика проводится путем УЗИ или МРТ коленного сустава. На первых стадиях проводят консервативное лечение: покой, физиотерапия.
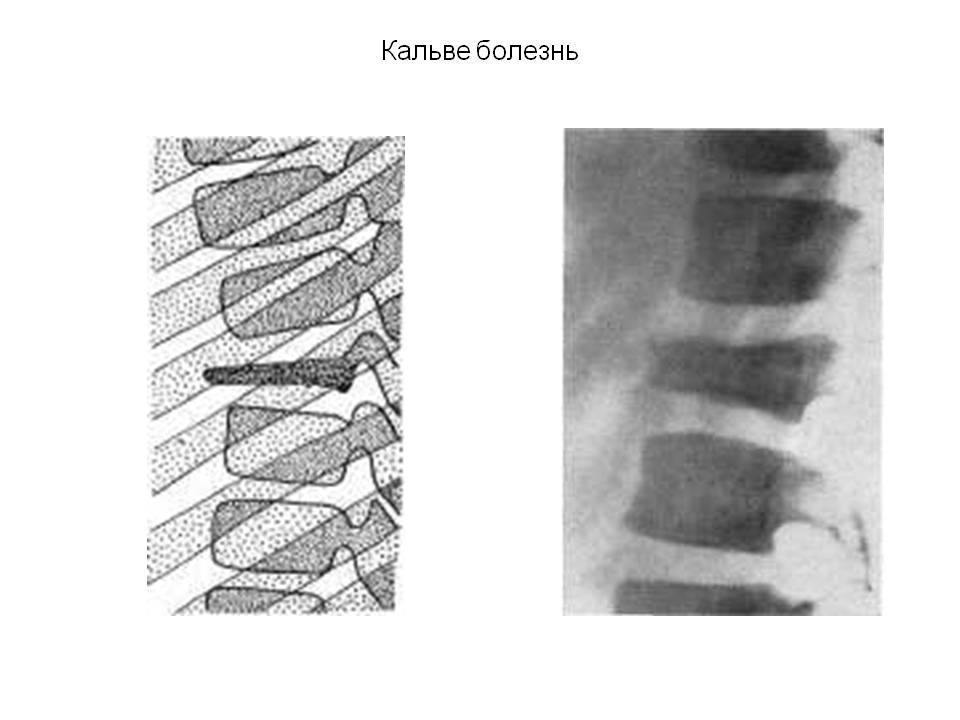
Остеохондропатия тела позвонка. Развивается болезнь Кальве в возрасте 4-7 лет. Ребенок без видимых причин начинает жаловаться на боль и чувство утомления в спине. При осмотре выявляется локальная болезненность и выстояние остистого отростка пораженного позвонка. На рентгенограммах определяется значительное (до 1/4 от нормы) снижение высоты позвонка. Обычно поражается один позвонок в грудном отделе. Лечение только стационарное. Показан покой, лечебная гимнастика, физиопроцедуры. Структура и форма позвонка восстанавливается в течение 2-3 лет.
Публикации в СМИ
Переломы костей у детей
У детей редко бывают переломы костей, несмотря на частые падения во время подвижных игр, тем не менее, кроме обычных переломов, наблюдающихся у взрослых, возникают некоторые виды переломов, характерные только для детского возраста, что объясняется особенностями анатомического строения костной системы и её физиологическими свойствами у детей • Меньшая масса тела и хорошо развитый покров мягких тканей ребёнка ослабляют силу удара при падении • Кости тоньше, менее прочные, но более эластичные. Эластичность и гибкость обусловлены меньшим содержанием минеральных солей в костях • Надкостница более толстая и обильно кровоснабжается, что придаёт кости большую гибкость и защищает её при травме • Эпифизы на концах трубчатых костей соединены с метафизами широким эластичным ростковым хрящом, ослабляющим силу удара.
Типичные переломы • Надломы и переломы по типу «зелёной ветки» или «ивового прута» обусловлены гибкостью костей • Поднадкостничные переломы чаще возникают при воздействии силы вдоль продольной оси кости. Сломанная кость покрыта неповреждённой надкостницей • Эпифизеолизы и остеоэпифизеолизы — травматический отрыв и смещение эпифиза по отношению к метафизу или с частью метафиза по линии росткового хряща до окончания процесса окостенения. Эпифизеолиз возникает в результате прямого действия силы на эпифиз. Имеет значение место прикрепления суставной капсулы к суставным концам кости: эпифизеолизы и остеоэпифизеолизы возникают там, где суставная сумка прикрепляется к эпифизарному хрящу кости, например, на лучезапястном и голеностопном суставах, дистальном эпифизе бедренной кости. В местах, где сумка прикрепляется к метафизу так, что ростковый хрящ покрыт ею и не служит местом её прикрепления (например, тазобедренный сустав), эпифизеолиза не бывает • Апофизеолиз — отрыв апофиза по линии росткового хряща. Пример: смещение внутреннего и наружного надмыщелков плечевой кости.
Особенности клинической картины • При надломах отсутствуют симптомы, характерные для полного перелома: движения ограниченны, патологическая подвижность отсутствует, контуры повреждённой конечности не изменяются, при пальпации — локальная болезненность. Диагностике помогает рентгенологическое исследование • В первые дни после травмы у детей наблюдают повышение температуры до 37–38 °С, что связано с всасыванием содержимого гематомы.
Диагностика • У новорождённых и детей грудного возраста отсутствуют или слабо выражены ядра окостенения в эпифизах, поэтому затруднена рентгенологическая диагностика поднадкостничных переломов, эпифизеолиза и остеоэпифизеолиза без смещения. Смещение ядра окостенения по отношению к диафизу кости удаётся выявить только при сравнении со здоровой конечностью на рентгенограммах в двух проекциях. У более старших детей остеоэпифизеолиз диагностируется легче: на рентгенограммах находят отрыв костного фрагмента метафиза трубчатой кости • У маленьких детей невозможность полного сбора анамнеза, хорошо выраженная подкожная клетчатка, затрудняющая пальпацию, и отсутствие смещения отломков при поднадкостничных переломах затрудняют распознавание и приводят к диагностическим ошибкам • Припухлость, болезненность, нарушение функции конечности, повышение температуры тела напоминают клиническую картину остеомиелита. Для исключения перелома необходимо рентгенологическое исследование • Часто бывает необходимым более детальное обследование с измерением абсолютной и относительной длины конечностей, определением объёма движений в суставах.
Общие принципы лечения
• Ведущий метод лечения — консервативный: применяют фиксирующую повязку, иммобилизацию проводят гипсовой лонгетой в функционально выгодном положении с охватом 2/3 окружности конечности и фиксацией двух соседних суставов. Циркулярную гипсовую повязку при свежих переломах не применяют, так как существует опасность возникновения расстройств кровообращения из-за нарастающего отёка.
• Скелетное вытяжение применяют обычно у детей старше 4–5 лет.
• При переломах со смещением рекомендуют одномоментную закрытую репозицию в возможно более ранние сроки после травмы.
• У детей младшего возраста при репозиции следует применять общее обезболивание.
• У детей младше 7–8 лет допустимы смещения при диафизарных переломах по ширине на 2/3 диаметра при правильной оси конечности. В процессе роста происходит самоисправление таких деформаций.
• Открытую репозицию производят с особой тщательностью, щадящим оперативным доступом, с минимальной травматизацией мягких тканей и костных фрагментов и часто заканчивают простыми методами остеосинтеза — спицы Киршнера, экстрамедуллярный остеосинтез.
• Сроки консолидации переломов у здоровых детей значительно более короткие.
МКБ-10 • T14.20 Перелом в неуточнённой области тела (закрытый) • T14.21 Перелом в неуточнённой области тела (открытый)
Код вставки на сайт
Переломы костей у детей
У детей редко бывают переломы костей, несмотря на частые падения во время подвижных игр, тем не менее, кроме обычных переломов, наблюдающихся у взрослых, возникают некоторые виды переломов, характерные только для детского возраста, что объясняется особенностями анатомического строения костной системы и её физиологическими свойствами у детей • Меньшая масса тела и хорошо развитый покров мягких тканей ребёнка ослабляют силу удара при падении • Кости тоньше, менее прочные, но более эластичные. Эластичность и гибкость обусловлены меньшим содержанием минеральных солей в костях • Надкостница более толстая и обильно кровоснабжается, что придаёт кости большую гибкость и защищает её при травме • Эпифизы на концах трубчатых костей соединены с метафизами широким эластичным ростковым хрящом, ослабляющим силу удара.
Типичные переломы • Надломы и переломы по типу «зелёной ветки» или «ивового прута» обусловлены гибкостью костей • Поднадкостничные переломы чаще возникают при воздействии силы вдоль продольной оси кости. Сломанная кость покрыта неповреждённой надкостницей • Эпифизеолизы и остеоэпифизеолизы — травматический отрыв и смещение эпифиза по отношению к метафизу или с частью метафиза по линии росткового хряща до окончания процесса окостенения. Эпифизеолиз возникает в результате прямого действия силы на эпифиз. Имеет значение место прикрепления суставной капсулы к суставным концам кости: эпифизеолизы и остеоэпифизеолизы возникают там, где суставная сумка прикрепляется к эпифизарному хрящу кости, например, на лучезапястном и голеностопном суставах, дистальном эпифизе бедренной кости. В местах, где сумка прикрепляется к метафизу так, что ростковый хрящ покрыт ею и не служит местом её прикрепления (например, тазобедренный сустав), эпифизеолиза не бывает • Апофизеолиз — отрыв апофиза по линии росткового хряща. Пример: смещение внутреннего и наружного надмыщелков плечевой кости.
Особенности клинической картины • При надломах отсутствуют симптомы, характерные для полного перелома: движения ограниченны, патологическая подвижность отсутствует, контуры повреждённой конечности не изменяются, при пальпации — локальная болезненность. Диагностике помогает рентгенологическое исследование • В первые дни после травмы у детей наблюдают повышение температуры до 37–38 °С, что связано с всасыванием содержимого гематомы.
Диагностика • У новорождённых и детей грудного возраста отсутствуют или слабо выражены ядра окостенения в эпифизах, поэтому затруднена рентгенологическая диагностика поднадкостничных переломов, эпифизеолиза и остеоэпифизеолиза без смещения. Смещение ядра окостенения по отношению к диафизу кости удаётся выявить только при сравнении со здоровой конечностью на рентгенограммах в двух проекциях. У более старших детей остеоэпифизеолиз диагностируется легче: на рентгенограммах находят отрыв костного фрагмента метафиза трубчатой кости • У маленьких детей невозможность полного сбора анамнеза, хорошо выраженная подкожная клетчатка, затрудняющая пальпацию, и отсутствие смещения отломков при поднадкостничных переломах затрудняют распознавание и приводят к диагностическим ошибкам • Припухлость, болезненность, нарушение функции конечности, повышение температуры тела напоминают клиническую картину остеомиелита. Для исключения перелома необходимо рентгенологическое исследование • Часто бывает необходимым более детальное обследование с измерением абсолютной и относительной длины конечностей, определением объёма движений в суставах.
Общие принципы лечения
• Ведущий метод лечения — консервативный: применяют фиксирующую повязку, иммобилизацию проводят гипсовой лонгетой в функционально выгодном положении с охватом 2/3 окружности конечности и фиксацией двух соседних суставов. Циркулярную гипсовую повязку при свежих переломах не применяют, так как существует опасность возникновения расстройств кровообращения из-за нарастающего отёка.
• Скелетное вытяжение применяют обычно у детей старше 4–5 лет.
• При переломах со смещением рекомендуют одномоментную закрытую репозицию в возможно более ранние сроки после травмы.
• У детей младшего возраста при репозиции следует применять общее обезболивание.
• У детей младше 7–8 лет допустимы смещения при диафизарных переломах по ширине на 2/3 диаметра при правильной оси конечности. В процессе роста происходит самоисправление таких деформаций.
• Открытую репозицию производят с особой тщательностью, щадящим оперативным доступом, с минимальной травматизацией мягких тканей и костных фрагментов и часто заканчивают простыми методами остеосинтеза — спицы Киршнера, экстрамедуллярный остеосинтез.
• Сроки консолидации переломов у здоровых детей значительно более короткие.
МКБ-10 • T14.20 Перелом в неуточнённой области тела (закрытый) • T14.21 Перелом в неуточнённой области тела (открытый)
Публикации в СМИ
Остеохондропатия
Остеохондропатия — общее название болезней, характеризующихся возникновением асептического некроза губчатого вещества эпифизов трубчатых костей и клинически проявляющихся нарушением функции сустава и деформацией поражённой кости.
Генетические аспекты. Большинство остеохондропатий наследуется по аутосомно-доминантному типу с различной пенетрантностью (*165800, Â ).
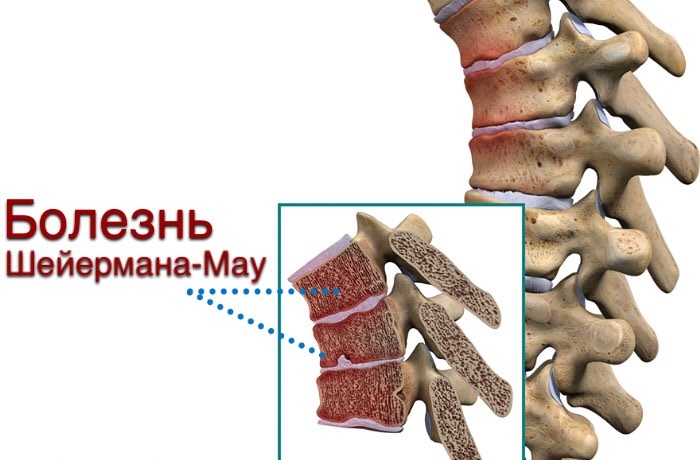
Эпонимы. В зависимости от локализации остеохондропатии подразделяют на следующие болезни: • Бернса — для локтевой кости • Бланта — для проксимального эпифиза большеберцовой кости • Брейлсфорда (головка лучевой кости) • Бьюкенена (гребень подвздошной кости) • Ван–Нека (седалищно-лобковый синхондроз) • Диаса (таранная кость) • Излена (V плюсневая кость) • Кальве — для тел позвонков • Келера (Келера I, ладьевидная кость предплюсны) • Келера II — для головок II, III, IV плюсневых костей • Кинбека (полулунная кость запястья) • Ларсена–Юханссона — для надколенной чашечки • Легга–Кальве–Пертеса (головка бедренной кости) • Моклера — для головок костей пястья • Осгуда–Шлаттера (бугристость большеберцовой кости) • Паннера — для головки дистального мыщелка плечевой кости • Пирсона — для лонного сочленения • Прейсера — ладьевидная кость кисти • Ренандера–Мюллера — для сесамовидной кости I плюснефалангового сустава • Севера — для пяточной кости • Тиманна — для эпифизов фаланг (165700) • Фрайберга (Фриберга) — для головки II плюсневой кости • Хааса — для головки плечевой кости • Хаглунда — для аномальной кости, расположенной между ладьевидной костью предплюсны и головкой таранной кости • Хаглунда–Шинца — для апофиза пяточной кости • Шейерманна — для акромиона лопатки (181440) • Шейерманна–Мау — для апофизов грудных позвонков (TVII–TX).
Факторы риска, приводящие к нарушению кровоснабжения • Травма • Инфекции • Нарушение иннервации и обмена веществ.
Стадии процесса • I — асептический некроз • II — вторичный компрессионный перелом • III — фрагментация, рассасывание участков некротизированного губчатого вещества • IV — репарация • V — стадия вторичных изменений.
Синонимы (часто с указанием поражённой кости) • Остеохондрит рассекающий • Асептический некроз • Юношеский остеохондроз
МКБ-10 • M91 Юношеский остеохондроз бедра и таза • M92 Другие юношеские остеохондрозы.
Код вставки на сайт
Остеохондропатия
Остеохондропатия — общее название болезней, характеризующихся возникновением асептического некроза губчатого вещества эпифизов трубчатых костей и клинически проявляющихся нарушением функции сустава и деформацией поражённой кости.
Генетические аспекты. Большинство остеохондропатий наследуется по аутосомно-доминантному типу с различной пенетрантностью (*165800, Â ).
Эпонимы. В зависимости от локализации остеохондропатии подразделяют на следующие болезни: • Бернса — для локтевой кости • Бланта — для проксимального эпифиза большеберцовой кости • Брейлсфорда (головка лучевой кости) • Бьюкенена (гребень подвздошной кости) • Ван–Нека (седалищно-лобковый синхондроз) • Диаса (таранная кость) • Излена (V плюсневая кость) • Кальве — для тел позвонков • Келера (Келера I, ладьевидная кость предплюсны) • Келера II — для головок II, III, IV плюсневых костей • Кинбека (полулунная кость запястья) • Ларсена–Юханссона — для надколенной чашечки • Легга–Кальве–Пертеса (головка бедренной кости) • Моклера — для головок костей пястья • Осгуда–Шлаттера (бугристость большеберцовой кости) • Паннера — для головки дистального мыщелка плечевой кости • Пирсона — для лонного сочленения • Прейсера — ладьевидная кость кисти • Ренандера–Мюллера — для сесамовидной кости I плюснефалангового сустава • Севера — для пяточной кости • Тиманна — для эпифизов фаланг (165700) • Фрайберга (Фриберга) — для головки II плюсневой кости • Хааса — для головки плечевой кости • Хаглунда — для аномальной кости, расположенной между ладьевидной костью предплюсны и головкой таранной кости • Хаглунда–Шинца — для апофиза пяточной кости • Шейерманна — для акромиона лопатки (181440) • Шейерманна–Мау — для апофизов грудных позвонков (TVII–TX).
Факторы риска, приводящие к нарушению кровоснабжения • Травма • Инфекции • Нарушение иннервации и обмена веществ.
Стадии процесса • I — асептический некроз • II — вторичный компрессионный перелом • III — фрагментация, рассасывание участков некротизированного губчатого вещества • IV — репарация • V — стадия вторичных изменений.
Синонимы (часто с указанием поражённой кости) • Остеохондрит рассекающий • Асептический некроз • Юношеский остеохондроз
МКБ-10 • M91 Юношеский остеохондроз бедра и таза • M92 Другие юношеские остеохондрозы.
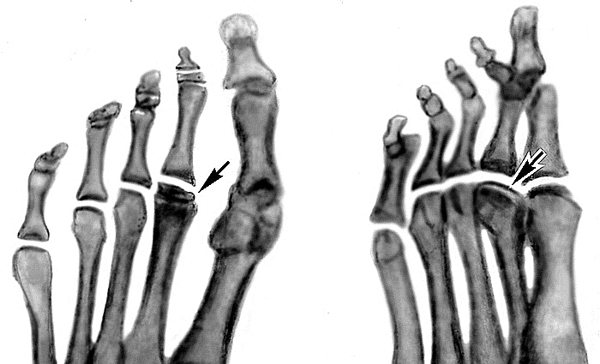
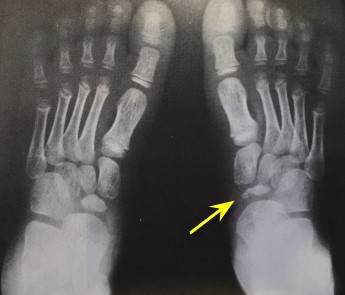
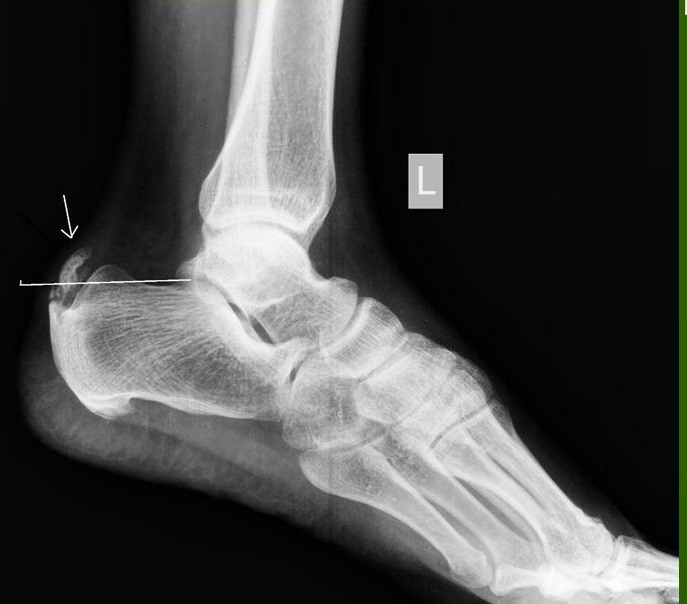
Остеохондропатия V плюсневой кости
Синонимы: болезнь Иселина (Iselin’s Disease)
Первое сообщение о болезни Иселина относятся к 1912 году, когда она была изучена немецким врачом Хансом Иселином из Базеля и описана как «тяговый» апофизит подростков-спортсменов, поражающий бугристость в основании V плюсневой кости. Заболевание трудно диагностируется, и часто ошибочно расценивается как перелом V плюсневой кости
Болезнь Иселина это доброкачественный, болезненный тяговый апофизит или остеохондроз, который представляет собой хрящевой тяж, к физису или пластинке роста.
Болезнь Иселина чаще всего встречается у подростков обоих полов, и впервые появляется на рентгенограммах примерно в 8-11 лет и в возрасте от 11 до 14 лет соответственно. Его часто путают с переломом основания пятой плюсневой кости, когда пациент схожие симптомы в области основания V плюсневой кости.
Болезнь Иселина может быть вызвана незначительной травмой, и натяжением сухожилия Peroneus brevis, действующего на апофиз V плюсневой кости.
Процесс тягового апофизита может также возникать в других анатомических областях, приводя к заболеваниям, таким как болезнь Осгуда-Шлаттера и болезнь Севера.
Клиническая картина.
Пациенты обычно жалуются на боль, отек в области основания V плюсневой кости.
При внешнем осмотре отмечается отечность в области среднего отдела стопы, а при глубокой пальпации предъявляют жалобы но болевой синдром в проекции основания V плюсневой кости.
Диагностика.
Диагностика основана на оценке клинических данных, полученных врачом во время обследования стопы пациента, характерных жалобах и данных опроса больного.
Основу диагностики составляют инструментальные методы исследования, рентгенография обеих стоп в прямой и боковой проекциях стоя в опоре дополненная МСКТ и МРТ исследованием пораженной стопы.
Лечение
Безусловно, в ряде случаев консервативное лечение эффективно.
При отсутствие эффекта от консервативного лечения, сохранения болевого синдрома, присоединения деформации стопы, решением проблемы является хирургическое лечение, о чем подробную информацию можно получить на амбулаторном приеме у специалиста по с проблемам стопы и голеностопного сустава.