… после 70 жизнь только начинается
Структура статьи
Помимо атеросклеротических поражений сосудов жизненно важных органов (сердца и мозга), которые могут вызвать опасные осложнения в виде инсульта и инфаркта, еще одной напастью для пациентов в возрасте 70 лет и старше являются повреждения клапанов сердца и, в частности, аортального клапана.
Аортальный клапан особенно подвержен патологическим изменениям (чаще всего сужению) у людей пожилого возраста.
Основными причинами данной проблемы являются:
По данным ВОЗ склеротические изменения аортального клапана наблюдаются у трети пациентов старше 65 лет и более чем у 37% людей в возрасте от 75 лет. Из них примерно у 15% наблюдается значительное сужение клапана (стеноз).
Чем опасен стеноз аортального клапана?
Как же помочь людям старше 70 лет с аортальным стенозом?
Медикаментозное лечение в данном случае практически неэффективно, а хирургическое лечение зачастую невозможно, потому что в таком возрасте у пациентов множество серьезных сопутствующих заболеваний.
Но последние достижения медицины дают шанс таким пожилым пациентам улучшить качество жизни, вести полноценную, активную жизнь, путешествовать, участвовать в общественной жизни и не опасаться за смертельно опасные осложнения.
О технологии
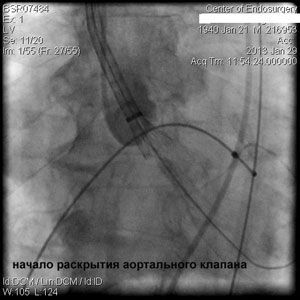
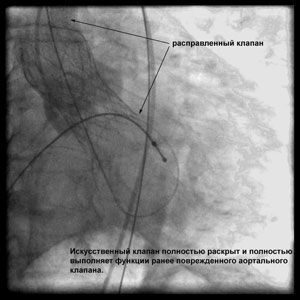
Через прокол (или маленький разрез) в артерии, в сжатом состоянии проводят искусственный клапан, который расширяется при его установке на месте поврежденного аортального клапана. После раскрытия клапан начинает функционировать и восстанавливает полноценную и нормальную работу аорты.
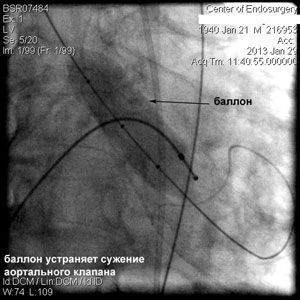
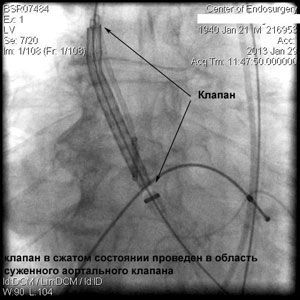
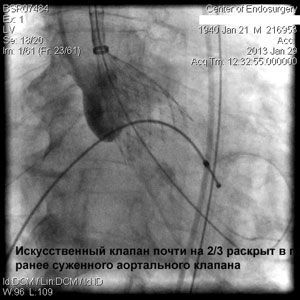
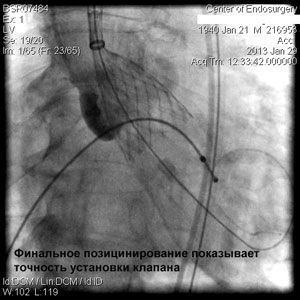
Впервые в России частная многопрофильная клиника «Центр эндохирургии и литотрипсии», опираясь только на собственные ресурсы и не расходуя бюджетные средства на здравоохранение, выполнила эту уникальную и высокотехнологическую операцию у двух пациентов в возрасте 74 и 82 года.
При этом у одного из пациентов ранее были устранены множественные атеросклеротические поражения сосудов сердца «нехирургическим» способом без наркоза. Таким образом, комплексное поражение сосудов сердца и клапана аорты у пациента было вылечено полностью с применением двух высокотехнологических малоинвазивных методик без кардиохирургической операции, требующей наркоза, вскрытия грудной клетки и искусственного кровообращения.
Порок сердца может быть бессимптомным! Кардиохирург о том, как заметить болезнь вовремя
Сердце — один из самых важных внутренних органов. Мышца работает у каждого от рождения до смерти без отдыха. У кого может развиться порок сердца? Как вовремя его обнаружить? Что значит профилактика? Об этом рассказал Александр Шкет, врач-кардиохирург высшей категории, кандидат медицинских наук, заведующий отделением операционной кардиохирургии ГУ «Республиканский клинический медицинский центр» Управления делами Президента Республики Беларусь.
Как часто встречаются врожденные и приобретенные пороки сердца?
— Порок сердца — дефект строения сердца. В частности, какой-либо его части/структуры. При заболевании страдают именно сердечные клапаны, перегородки или отходящие от сердца крупные сосуды. В результате чего наступает нарушение кровотока внутри сердца.
Врожденные пороки сердца формируются внутриутробно. Могут проявиться после рождения или быть обнаруженными у плода еще до рождения.
В Беларуси статистика такова, что со врожденным пороком сердца появляется на свет 1 ребенок из 150 новорожденных. Т.е. в течение года с этим заболеванием рождается от 800 до 1000 детей.
— Приобретенные формируются в процессе жизнедеятельности человека. В современной популяции большему риску подвержены люди после 65 лет. В Беларуси подобные исследования не проводились, но по результатам наблюдений в других странах (Европа, США, Япония) в среднем около 2.5% населения страдает выраженными пороками клапанов сердца.
Какой порок опаснее: врожденный или приобретенный?
— Все зависит от формы, выраженности и скорости формирования порока. Бывают врожденные пороки, которые могут быть не совместимы с жизнью. В таких случаях счет идет на часы, которые ребенок с заболеванием сердца может прожить. Встречаются и случаи, когда, наоборот, с врожденным пороком сердца люди доживают до глубокой старости. При этом хирургическое вмешательство иногда и не требуется. Тоже самое касается и приобретенных пороков сердца.
Распространенность тех или иных видов порока сердца зависит от региона проживания человека. Раньше, к примеру, основной причиной формирования порока сердца был ревматизм. Так было и в Беларуси в 50-80-е годы прошлого века.
— Сейчас количество ревматических пороков сердца в нашей стране значительно снизилось. Все чаще регистрируются пороки клапанов сердца неревматической этиологии. В частности, дегенеративного характера (возрастные), которые сегодня так же больше распространены в Западной Европе, США.
Объясняется это тем, что продолжительность жизни людей в развитых странах увеличивается. И оказывается, что с возрастом часто формируются в том числе и пороки клапанов сердца.
Порок сердца может передаваться по наследству
Генетика также играет не последнюю роль в формировании пороков сердца. К ней имеют отношение почти все врожденные пороки сердца. Кроме того, есть заболевания, которые передаются по наследству и сопровождаются формированием порока сердца. Например, болезнь Марфана, миксоматозная дегенерация митрального клапана, пролапс митрального клапана. И со временем количество сообщений о причастности установленных генных мутаций к порокам сердца, которые проявляются уже в процессе жизни, только растет.
— Условно здоровым людям, если они чувствуют себя хорошо, достаточно проходить профилактический осмотр 1 раз в год. В случае появления жалоб или обнаружения патологий в ходе обследования, следует придерживаться индивидуальной программы дальнейших осмотров.
О первых признаках порока сердца
Многие пороки сердца (особенно возрастные) на первых порах могут проходить бессимптомно. Нередко их обнаруживают во время плановых или случайных врачебных осмотров. Если симптомы появляются, то наиболее типичные из них следующие:
О методах лечения
Операции на сердце сегодня могут проводиться на любой стадии заболевания. Но желательно делать их как можно раньше.
— Большинство выраженных пороков сердца лечится хирургическим путем. Невыраженные требуют либо регулярного наблюдения, либо медикаментозного лечения.
В Беларуси доступно немалое количество хирургических методов лечения. Причем различных видов пороков сердца. Классика — операции на открытом сердце (операции с искусственным кровообращением). Проводится коррекции порока в виде пластики или замены клапана.
— Отличаются и способы доступа к сердцу. Есть классические доступы и так называемые миниинвазивные, которые характеризуются меньшей длинной разреза. Для этого применяется специальный инструментарий и оборудование.
В зависимости от способа визуализации объекта и применяемого инструментария эти вмешательства выполняются под контролем зрения, с помощью эндоскопической или роботической техники.
— Значительная часть врожденных пороков сердца и часть приобретенных может быть излечена эндоваскулярным методом (вмешательство, которое проводится без разрезов — через пункцию, небольшие проколы на коже инструментом 1-4 мм в диаметре, под рентгеновским контролем в специальной рентгенооперационной).
Сочетание эндоваскулярного лечения с открытой хирургией принято называть гибридным методом. Применение миниивазивных методик, эндоваскулярных, гибридных все время растет и по отдельным видам патологии достигает 100%.
Процент полностью поправившихся — внушительный!
— Если операция проводится по показаниям и вовремя, то процент положительного результата весьма высокий. Большинство операций на клапанах сердца имеют эффективность порядка 95%-99%.
Результат зависит от исходного состояния пациента, от того, как далеко развилась болезнь, какие есть сопутствующие заболевания при условии, что техническое оснащение клиники и профессиональный уровень персонала на высоте. Сегодня риски этих вмешательств достаточно точно просчитываются.
— Восстановительный период зависит от ряда факторов, перечисленных выше. Типично, что после проведения операции на открытом сердце восстановительный период в клинике занимает от 7 до 11 дней.
Далее наступает реабилитационный период. В среднем, он длится 2-3 недели.
В отдаленном периоде очень много зависит от ответственности самого пациента за свое здоровье, а также его способности взаимодействовать со своим наблюдающим врачом.
— Спектр рекомендаций после выписки широкий. Если мы говорим о клапанной коррекции, то обычно советуем следить за работой системы свертываемости крови. Принимать необходимые для этого медикаменты. Также рекомендуем следить за уровнем артериального давления и вести правильный образ жизни. Т.е. не забывать об умеренных физических нагрузках, правильном питании и режиме сна.
Пороки аортального клапана у взрослых: современная патология и показания к операции
Докт. мед. наук, профессор, кардиохирург, отдел сердечно-сосудистой хирургии РКНПК
В развитых странах кальцинированный аортальный порок является третьей по частоте встречаемости нозологической формой после артериальной гипертонии и ишемической болезни сердца [1].
Знание этиологии процесса, приведшего к аортальному пороку, может в значительной степени влиять как на хирургическую тактику, так и на протокол послеоперационного лечения пациентов и, в итоге, на прогноз отдаленного периода. Поэтому на всех этапах лечения следует стремиться ответить на вопрос об этиологии первичного процесса, вызвавшего дисфункцию клапана. Иногда этот ответ может дать только хирург, визуально оценивающий характер поражения клапана уже во время операции. В любом случае выяснение этиологии, даже с предположительным заключением, чрезвычайно важно.
Оценивая собственный опыт и опубликованные данные коллег из других российских клиник, нужно подчеркнуть, что и сегодня в кардиохи-рургических стационарах доминируют аортальные пороки ревматической этиологии, хотя и не так отчетливо, как в статистике полувековой давности. Эта цифра не превышает 30-40%. Однако если принять во внимание, что только за период с 1993 по 1998 г. в России частота кардиальной формы ревматизма возросла в 7 раз [2], то в будущем следует вновь ожидать увеличения числа пациентов с ревматическими клапанными пороками.
К этому же типу «дегенеративных» пороков с выраженной кальцификацией примыкает группа пациентов с врожденной двухстворчатой конфигурацией аортального клапана. Для нас это оказалось неожиданным, но число таких пациентов возрастает по мере увеличения числа оперированных пожилых больных.
Чистая или доминирующая аортальная недостаточность встречается значительно реже, чем стеноз. При комбинированном поражении наиболее частой причиной является ревматический вальвулит, приводящий к сморщиванию и укорочению створок аортального клапана. Значительную роль играет инфекционный эндокардит, формирующий аортальную недостаточность либо на нативном клапане, либо изменяя естественное течение таких аномалий, как двухстворчатый или пролабирующий аортальный клапан. И все-таки, несмотря на то, что ревматизм является наиболее частой причиной аортальной недостаточности и при данной нозологии не является абсолютно доминирующим процессом, другие причины аортальной недостаточности в совокупности значительно более разнообразны, чем при аортальном стенозе. Все это многообразие может быть разделено на три патоморфологичес-кие группы:
• аортальная недостаточность с изменением только полулунных створок (ревматизм, инфекционный эндокардит, двухстворчатый клапан, пролапс створок);
• аортальная недостаточность в результате патологии восходящей аорты при анатомически неизмененных створках (синдром Марфа-на, синдром Элерса-Данлоса, сифилитический аортит, анкилозирую-щий спондиллит, расслаивающая аневризма восходящей аорты);
• аортальная недостаточность при анатомически сохраненных аорте и аортальных створках (вторичный пролапс при дефекте межжелудочковой перегородки, гипертоническая болезнь).
Показания к операции
Симптомокомплексы, характерные для того или иного клапанного порока, определяют современную лечебную тактику в значительно большей степени, чем собственно характер поражения аортальных створок. Поэтому любая попытка обозначить диагноз состояния, обосновать показания к хирургическому вмешательству и хирургическую тактику только на данных топической диагностики (диаметр отверстия, величина пролабиро-вания створок, величина перепада давления на клапане, наличие или отсутствие признаков кальциноза и т.п.) не свидетельствует в пользу всесторонне проведенного клинического анализа состояния конкретного пациента.
Поэтому в настоящей публикации мы специально приводим данные O’Keefe et al., [17], которым удалось проследить группу из 50 пациентов, ожидающих операцию баллонной дилатации стенозированного аортального клапана. Средний возраст пациентов превышал 70 лет, выживаемость без операции к 3-му году наблюдения составила лишь 25%. В то же время в рандомизированной группе больных без аортальной патологии показатель выживаемости составил 77%. Если учесть, что сегодня летальность при аортальном протезировании минимальна, то эти данные должны убедительно доказывать кардиологам необходимость оперативного пути лечения таких пациентов.
В своей практике мы, естественно, особенно настороженно относимся к выбору решения у пациентов с «малыми» симптомами и, тем более, у пациентов с бессимптомным течением. Известно, что клинические проявления и жалобы могут отсутствовать даже при выраженном тяжелом аортальном стенозе с площадью отверстия менее 0,8 см3 и со снижением фракции изгнания до 25-30% [18].
Допплеровская ЭхоКГ позволяет практически с такой же точностью, как зондирование левого желудочка, установить величину перепада давления. Понимая условность и многофакторную зависимость этого показателя, мы считаем его величину в 40-50 мм рт. ст. достаточным основанием для более детального обследования пациента и поиска аргументов в пользу операции.
При наличии сопутствующей коронарной патологии, требующей хирургической коррекции, или сопутствующих пороков митрального клапана критерии для ревизии и вмешательства на аортальном клапане могут быть значительно более либеральными и часто определяются индивидуальным решением оперирующего хирурга.
Постоянный плановый контроль состояния необходим всем пациентам с симптомами аортального порока и обязателен каждые 12 мес, чтобы не упустить время возможного выполнения хирургических вмешательств.
1. Jund B. et al. // Eur. Heart J. 2002. V. 23. P. 1253.
2. Болезни сердца и сосудов // Патологическая анатомия / Под ред. Пальце-ваМ.А., Аничкова Н.М. Т. 2.Ч. 1. Гл. 11. М., 2001. C. 8.
3. Lindroos M. et al. //J. Amer. Coll. Cardiol. 1993. V. 21. P. 1220.
4. Iivanainen A.M. et al. // Amer. J. Cardiol. 1996. V. 78. P. 97.
5. Stewart B.F. et al. //J. Amer. Coll. Cardiol. 1997. V. 29. P. 630.
6. Nystrom-Rosander С et al. // Scand. J. Infect. Dis. 1997. V. 29. P. 361.
7. Juvonen J. et al. // J. Amer. Coll. Cardiol. 1997. V. 29. P. 1054.
8. Passik C.S. et al. // Mayo Clin. Proc. 1987. V. 62. P. 119.
9. Davies M.I. Butterworths. L., 1980.
10. Subramanian R. et al. // Mayo Clin. Proc. 1984. V. 59. P. 683.
11. Subramanian R. et al. // Mayo Clin. Proc. 1985. V. 60. P. 247.
12. Peterson M.D. et al. //Arch. Pathol. Lab. Med. 1985. V. 109. P. 829.
13. David T.E.//J. Heart Valve Dis. 1999. V. 8. P. 495.
14. Roberts W.C. et al. // Amer. J. Cardiol. 1973. V. 31. P. 557.
15. Roberts W.C. et al. // Circulation. 1967. V. 36. P. 449.
16. Pritzker M.R. et al. // Ann. Intern. Med. 1980. V. 93. P. 434.
17. O’Keefe J.H. et al. // Mayo Clin. Proc. 1987. V. 62. P. 986.
18. Corabello B. // J. Heart Valve Dis. 1995. V. 4. Suppl. 11. P. 132.
19. Rahimtoola S.H. //J. Amer. Coll. Cardiol. 1989. V. 14. P. 1.
Статья опубликована в журнале Атмосфера. Кардиология
Порок сердца
Пороки сердца – общее название для группы стойких нарушений сердечной деятельности, обусловленных патологическими изменениями строения сердца, его клапанного аппарата и отходящих от него сосудов. Как следствие, наступают расстройства внутрисердечной и общей гемодинамики (кровообращения).
Классификация, симптомы и признаки
Существует общепринятая классификация, согласно которой различают врожденные пороки сердца и приобретенные. Это 2 основные группы, каждая из которых включает несколько типов патологий. Они отличаются как причинами возникновения, так и симптомами, особенностями развития, методами диагностики и лечения.
Врожденный порок сердца (ВПС)
Возникает вследствие аномального формирования сердца и больших сосудов в первые 3–8 недель внутриутробного развития плода, чему способствовало негативное воздействие некоторых внешних факторов, болезни матери или прирожденная наследственность. Некоторые ВПС возникают в первые 2-3 месяца жизни человека из-за нарушения перестройки внутриутробного кровообращения плода, совмещенного с материнским кровотоком, на самостоятельный механизм.
Известно более 35 типов различных ВПС, далее приведены наиболее часто встречающиеся из них.
Дефект межпредсердной перегородки (ДМПП)
Врожденное аномальное соединение между левым и правым предсердиями, которому в 2-3 раза больше подвержены представители женского пола. У детей может протекать без каких-либо симптомов, некоторые спокойно занимаются спортом. С возрастом появляются
На какое-то время самочувствие может субъективно улучшиться, но после 20 лет у большинства больных состояние ухудшается. Нарастает одышка, появляется цианоз (синюшный окрас) кожных покровов, нарушается ритм сердца.
Дефект межжелудочковой перегородки (ДМЖП)
Порок развития перегородки, приводящий к формированию сообщения левого и правого желудочков. Жалоб пациенты обычно не предъявляют, размеры сердца не увеличены, легочная гипертензия не развивается, есть склонность к спонтанному закрытию дефекта. При средних и больших дефектах дети отстают в физическом развитии, возможны частые пневмонии. При осмотре отмечается бледность кожных покровов, парастернальный «сердечный горб».
Открытый артериальный проток (ОАП)
Артериальный проток – сосуд, соединяющий аорту и легочную артерию, необходим только для внутриутробного развития плода. После первого вдоха при рождении появляется легочное кровообращение, и необходимость в протоке отпадает, он закрывается на протяжении 10 дней. Пороком считается его функционирование у доношенных детей свыше этого срока.
Клинические проявления зависят от объема сбрасываемой через проток крови. При широком протоке, когда сброс большой, отмечается:
Если же размер протока небольшой, то патология длительное время не демонстрирует никаких признаков, выражаясь в пубертатном возрасте или позже (роды, значительные нагрузки, занятия спортом). Пульс у пациентов с ОАП высокий, быстрый, определяется пульсация сосудов шеи, капиллярный пульс. Диастолическое давление снижено, хотя систолическое в норме или умеренно повышено.
Коарктация аорты (КА)
Врожденное сужение аорты, чаще всего в месте перехода дуги аорты в её нисходящую часть. Составляет 5-8% от общего числа ВПС, среди больных гораздо больше мужчин. Симптоматика определяется анатомическими, возрастными изменениями и сочетанием с другими ВПС, а именно:
Со временем возможны носовые кровотечения, боли в области сердца, судороги мышц ног, жалобы на то, что мерзнут стопы. У женщин могут быть нарушения менструального цикла, бесплодие. Иногда у больных случаются гипертонические кризы.
Сегодня ВПС встречаются с частотой 8 на 1000, или 1 на 125 новорожденных. Чаще других видов наблюдается ДМЖП (от 30 до 50% всех ВПС), ОАП приходится на 10% случаев.
Приобретенный порок сердца (ППС)
Заболевание, в основе которого лежат морфологические (изменения в строении) или функциональные нарушения клапанного аппарата (створок клапанов, фиброзного кольца, хорд, папиллярных мышц). Развиваются ППС в результате острых или хронических болезней либо травм, нарушающих функцию клапанов и вызывающих изменения внутрисердечной гемодинамики.
В нормальном состоянии сердечные клапаны обеспечивают ток крови в одном направлении: в должные моменты они закрываются и открываются, пропуская кровь или ставя ей заслон. При образовании порока случается органическое поражение клапанного аппарата различного генеза (происхождения). Поражение клапанов сердца проявляется в их неспособности к полному раскрытию (приводит к сужению соответствующего отверстия) либо в неполном смыкании (вызывает их недостаточность).
Стеноз (сужение) клапанных отверстий сопровождается уменьшением площади выходного отверстия, что приводит к затруднению опорожнения полости сердца и увеличению давления между его отделами.
Недостаточность клапанов характеризуется регургитацией, то есть обратным потоком крови за счет неполного смыкания створок по причине их укорачивания, сморщивания, перфорации либо расширения фиброзного клапанного кольца.
Недостаточность митрального клапана (НМК)
Поскольку компенсация приходится на самый мощный отдел сердца – левый желудочек, то этот период довольно длительный. Бессимптомное течение можно наблюдать на протяжении нескольких лет. При появлении клинических симптомов наиболее типичны жалобы на одышку (98%), быструю утомляемость (87%). На более поздних стадиях отмечаются:
Митральный стеноз (МС)
Так называют сужение левого предсердно-желудочкового отверстия, что препятствует току крови из левого предсердия в желудочек при диастоле желудочков. Самая характерная жалоба – одышка, именно она часто служит причиной обращения к врачу. Она возникает при нагрузке, когда площадь клапана уменьшается вдвое. По мере прогрессирования сужения появляются другие симптомы:
Типичные признаки тяжелого МС – синюшно-красный цвет щек, возникающий в результате уменьшения сердечного выброса, и разный пульс на лучевых артериях верхних конечностей.
Недостаточность клапана аорты
Причиной служит деформация соединительной ткани клапана аорты. Его створки стают короче, могут провисать, края утолщаются – всё это приводит к недостаточному смыканию створок при диастоле.
Симптоматика зависит от темпов формирования и размера дефекта клапана. На стадии компенсации субъективные ощущения обычно отсутствуют. Одышка начинается только при значительной физической нагрузке, но далее, по мере развития недостаточности левого желудочка, – в покое и напоминает сердечную астму. Также могут присутствовать:
Иногда присутствует капиллярный пульс – ритмичное изменение интенсивности окраса нёбного язычка и миндалин (симптом Мюллера), ногтевого ложа (симптом Кринке).
Стеноз устья аорты
Вследствие поражения створки аортального клапана утолщаются, стают плотнее, этим процессам способствует появление фиброзных наложений на желудочковой стороне клапана. Одновременно разрастается ткань клапана из-за механического раздражения интенсивным кровотоком. Свободные края створок спаиваются, что вызывает постепенное сужение аортального отверстия.
При небольших анатомических изменениях аортального клапана пациенты на протяжении многих лет не жалуются на здоровье, сохраняют довольно высокую трудоспособность, могут заниматься спортом и хорошо переносить большие физические нагрузки. Более выраженная преграда для кровотока из левого желудочка увеличивает силу сердечных сокращений, появляется ощущение выраженного сердцебиения. Развитие порока сопровождается такими признаками:
Нередко наблюдается стенокардия напряжения, вызванная несоответствием коронарного кровотока метаболическим потребностям гипертрофированного левого желудочка. Неадекватная, чрезмерная нагрузка сожжет спровоцировать отек легких. Появление приступов сердечной астмы в сочетании со стенокардией рассматриваются как симптом неблагоприятного прогноза.
Сочетанный аортальный порок сердца
Представляет собой сочетание клапанного стеноза устья аорты и недостаточности аортального клапана. Створки утолщенные, ригидные (двигаются с трудом), сросшиеся, что обуславливает их неполное раскрытие при систоле желудочков.
Клиническая картина в этом случае сочетает признаки стеноза аорты и аортальной недостаточности. Но при этом отсутствуют симптом Квинке, «танец каротид», а пульсация крупных артерий усилена.
Недостаточность трикуспидального клапана (НТК)
Порок связан с регургитацией крови из правого желудочка в правое предсердие. Компенсаторные механизмы во многом схожи с таковыми в левых отделах сердца при НМК. Но ввиду ограниченных компенсаторных возможностей тонкостенного правого предсердия рано возникают системная венозная гипертензия и развернутая картина правожелудочковой недостаточности.
С началом декомпенсации порока развивается быстро прогрессирующая симптоматика:
Диагностика
Диагностические мероприятия при обнаружении порока сердца и определении его типа требуют комплексного подхода. Для начала врач собирает анамнез: выясняет жалобы пациента, время и обстоятельства их проявления, интенсивность, наследственные факторы. На этом этапе ценной будет и информация от близких людей, нередко они замечают подробности, которым больной не придает значения.
Далее врач проводит физикальную диагностику:
Визуально оценивают окрас кожного покрова, строение тела пациента, особенности развития, предпочитаемую позу. При пальпации определяются характеристики пульса, сердечных сокращений, систолическое дрожание, температура кожных покровов на разных участках тела. Аускультативно определяются тоны сердца, их акценты, диастолические и систолические шумы. Перкуторно выявляется расширение границ сердца, других органов. Обязательно измеряется артериальное давление.
В обязательном порядке назначается лабораторная диагностика:
После физикальной и лабораторной диагностики назначают инструментальные методы обследования.
Эхокардиография
Один из основных методов диагностики пороков сердца и выявления сопутствующих им аномалий. Разрешает осуществить подробную визуализацию аномалии, оценить её размеры и влияние на гемодинамику. В режимах цветного и импульсного доплера есть возможность определить скорость и направление кровотока. Ключевое исследование для подтверждения диагноза, оценки тяжести патологии и прогноза.
Разновидность этой методики – чреспищеводная эхокардиография – показана при затрудненной по разным причинам классической трансторакальной эхокардиографии. Обязательно осуществляется при операции на клапане для мониторинга результатов.
Катетеризация сердца
Применяется для подтверждения диагноза, если доплерэхография не в состоянии детально выявить морфологические параметры порока и его гемодинамическую значимость, а также при выполнении некоторых видов коррекции аномалий.
Нагрузочные тесты
Тесты с физической нагрузкой полезны для обнаружения объективных признаков у пациентов без клинических симптомов и выраженных жалоб. Метод рекомендован истинно бессимптомным больным с аортальным стенозом.
Компьютерная томография (КТ)
Методика разрешает точно установить выраженность кальциноза клапанов с высокой достоверностью результата. В специализированных центрах спиральную КТ используют для исключения ишемической болезни сердца у пациентов с низким риском атеросклероза.
Также применяют другие методы инструментального обследования:
Причины развития
К наиболее распространенным причинам врожденных пороков относятся:
Среди причин развития приобретенных пороков сердца называют:
Лечение
В большинстве случаев рекомендовано оперативное лечение пороков сердца, то есть осуществление хирургических операций. Традиционная (медикаментозная) терапия играет роль вспомогательной методики, используются препараты для профилактики и лечения сердечной недостаточности и других осложнений.
Лечение медикаментами при ВПС патогенетическое, направлено на мобилизацию компенсаторных механизмов и достижение оптимального состояния организма больного ко времени хирургической операции. Консервативная терапия при ППС на стадиях компенсации поводится медикаментозная терапия сердечной недостаточности и, при необходимости, ревмокардита, операции показаны в случае декомпенсации.
Какие врачи лечат
Помимо них в процессе лечения принимают участие врачи инструментальной и лабораторной диагностики. Больным с пороком сердца нужно в обязательном порядке проходить тщательное обследование хотя бы раз в год. Это позволит вовремя выявить критические нарушения и предпринять необходимые лечебные мероприятия.
Пороки сердца часто сложно отличить от других заболеваний. Так, коарктация аорты часто проходит под маской вегетососудистой дистонии, артериальной гипертензии неясного генеза. Симптоматика артериального стеноза схожа с клинической картиной целого ряда сердечно-сосудистых заболеваний, а митральный стеноз нужно отличать от тиреотоксикоза.
Поэтому очень важна квалификация врача. Кардиологи АО «Медицина» (клиника академика Ройтберга) обладают многолетним опытом успешного лечения пороков сердца, клиника занимает одно из ведущих мест в этой области.
Показания
Для патологий, вызванных ВПС показания к проведению хирургических операций следующие:
Показанием к операции при ППС является развитие любого типа этих пороков до стадии выраженной декомпенсации, когда возникает непосредственная угроза жизни пациента.
Противопоказания
Противопоказанием для оперативного вмешательства при ВПС будет развитие обратного (веноартериального) сброса крови через дефект.
Относительными противопоказаниями при ППС выступают:
Стоимость первичного приема, исследований, лечения
Говорить о какой-либо фиксированной цене лечения порока сердца в Москве будет нецелесообразно. Нужно понимать, что ситуация каждого пациента индивидуальна, очень многое зависит от особенностей и состояния организма, типа и стадии развития порока. Лечение этой патологии не может быть дешевым, но это не повод отчаиваться. Существует государственная программа финансирования (полного или частичного) лечения таких пациентов, в том числе проведения операций за счет бюджетных средств.
Сориентироваться в стоимости первичного приема можно по соответствующей таблице услуг. Там же приведены цены на основные виды диагностических процедур, лабораторные анализы.
Преимущества лечения в клинике АО «Медицина»
В лечении любой болезни на первый план всегда выходит профессионализм врача. Клиника АО «Медицина» по праву гордиться своими специалистами. На их счету сотни успешных операций, а значит – спасенных жизней!
Здесь практикуют ведущие кардиологи и кардиохирурги России. При необходимости пациентов консультируют академики, профессора, кандидаты и доктора медицинских наук, ведь клиника является базой для медицинского университета. Поддерживается постоянная связь с международными врачебными сообществами, внедряются новые методики лечения.
Не менее важно техническое оснащение. Оснащение современным сверхточным оборудованием, помноженное на многолетний опыт врачей, позволяет добиться успеха даже в самых тяжелых случаях. Огромное значение имеет и своевременное обращение за медицинской помощью, а в случае с пороком сердца счет времени может быть на дни. Не медлите, запишитесь на прием – мы сумеем помочь!