Стратегия выбора фармакотерапии стабильной ишемической болезни сердца
В статье обсуждаются вопросы дифференцированного выбора антиангинальной терапии у больных стабильными формами ишемической болезни сердца (ИБС). Особое внимание уделено возможностям ингибитора If-каналов ивабрадина у больных ИБС, стабильной стенокардией на
The article highlights the issues of differentiated choice of antianginal therapy in patients with stable forms of ischemic heart disease (IHD). Special attention was paid to possibilities of If-channels inhibitor of ivabradin in patients with IHD, stable stenocardia of tension.
Несмотря на успехи медицины, в настоящее время сохраняются высокие показатели заболеваемости и смертности от сердечно-сосудистой патологии, при этом основной среди заболеваний сердечно-сосудистой системы является ишемическая болезнь сердца (ИБС), на долю которой приходится более 60% умерших от кардиоваскулярной патологии. Показатели сердечно-сосудистой смертности в России в 2–4 раза выше, чем в западноевропейских странах, США, Канаде, Австралии [1, 2]. Данная ситуация обосновывает необходимость продолжения исследований, направленных на уточнение механизмов прогрессирования заболевания, что напрямую связано с возможностью совершенствования методов терапии ИБС.
Лечение ИБС нередко представляет большие трудности, которые обусловлены как разнообразием клинических форм, стадий болезни, вариантов ее течения, осложнений, так и многочисленностью используемых лекарственных препаратов, длительным их приемом. Необходимость многолетнего (иногда в течение всей жизни) приема значительного количества, зачастую дорогостоящих, медикаментов, ведет к возникновению ряда побочных эффектов, развитию толерантности (привыкания) к действию препаратов, уменьшению приверженности пациентов к лечению, а значит, к снижению эффективности проводимой терапии.
В связи с этим проводится постоянный поиск и разработка новых, наиболее эффективных способов и методов терапии данного заболевания.
Стратегия лечения больных стабильной ИБС
Основной стратегией лечения больных стабильной ИБС является предупреждение прогрессирования, улучшение прогноза и улучшение качества жизни за счет уменьшения частоты и интенсивности ангинозных приступов. Для решения этих задач необходимо проводить фармакотерапию в соответствии с современными рекомендациями, основанными на принципах доказательной медицины [3].
Общие принципы ведения больных с хроническими формами ишемической болезни сердца предполагают обязательное проведение мер, направленных на вторичную профилактику ИБС.
Целями вторичной профилактики пациентов с ИБС являются:
Направления вторичной профилактики ИБС
Медикаментозные методы лечения необходимо сочетать с мерами немедикаментозного воздействия на факторы риска развития атеросклероза, который в подавляющем большинстве случаев является морфологическим субстратом поражения коронарных артерий при ИБС.
Основные направления воздействий на факторы риска ИБС:
Подходы к фармакотерапии стабильной ИБС
В терапии стабильной ИБС выделяют два основных направления: влияние на прогноз и уменьшение симптомов. К первой группе относят препараты и вмешательства, которые по данным крупных исследований оказали влияние на «жесткие» конечные точки («hard» end-points): общую и сердечно-сосудистую смертность, острые сердечно-сосудистые катастрофы. К таким вмешательствам относится назначение всем больным препаратов (при отсутствии противопоказаний), доказанно улучшающих прогноз и увеличивающих продолжительность жизни (снижающие риск инфаркта миокарда (ИМ) и внезапной смерти), антитромбоцитарные препараты, статины (при непереносимости статинов или при недостижении целевых уровней липидов другие гиполипидемические препараты в монотерапии или в комбинации со статинами), ингибиторы АПФ.
Больным с приступами стенокардии или при выявлении эпизодов ишемии миокарда с помощью инструментальных методов назначают антиангинальную (антиишемическую) терапию. К препаратам антиангинального действия относят: бета-адреноблокаторы (БАБ), блокаторы кальциевых каналов (БКК), нитраты и нитратоподобные препараты, ивабрадин, никорандил, миокардиальные цитопротекторы (триметазидин, ранолазин), которые используют как в виде монотерапии, но чаще — в различных комбинациях.
Алгоритм оптимальной медикаментозной терапии больных стабильной ИБС изложен в рисунке. Он был внедрен в клиническую практику после проведенного исследования, показавшего конкурентоспособность фармакотерапии по сравнению с инвазивными методами (коронарная ангиопластика) лечения больных ИБС в плане прогноза.
Перечень антиангинальных препаратов значительно расширился и включает 2 группы. К 1-й группе относятся препараты, оказывающие влияние на развитие ишемии через показатели гемодинамики: БАБ, БКК, ингибиторы If-каналов (ивабрадин), нитраты и нитратоподобные средства. Активаторы калиевых каналов, триметазидин, ранолазин относятся к антиангинальным препаратам 2-й группы, не оказывающим существенного влияния на гемодинамические показатели. Сравнительная характеристика антиангинальных препаратов по механизму действия представлена в табл. 1, по гемодинамическим эффектам — в табл. 2.
Как видно из таблицы, наибольшим числом показаний обладают бета-адреноблокаторы и антагонисты кальция, с другой стороны — довольно быстро расширяются и доказательная база, и терапевтическая ниша для применения относительно новых молекул — в частности, ивабрадина. Во многом это объясняется тем, что одним из основных направлений антиишемической терапии является контроль частоты сердечных сокращений (ЧСС).
В клинической практике на сегодняшний день применяются три группы лекарственных средств, обладающих брадикардитическим действием: бета-адреноблокаторы, недигидропиридиновые антагонисты кальция и ингибитор If-каналов.
Бета-адреноблокаторы. Одни из самых изученных при лечении стабильной стенокардии, как препараты, влияющие на заболеваемость и смертность, включены в клинические рекомендации [3–6]. Для пациентов со стабильной ИБС предпочтительно выбирать высокоселективные, длительного действия средства, желательно обладающие плейотропными эффектами (вазодилатирующими, устраняющими эндотелиальную дисфункцию). Этим требованиям соответствуют метопролол сукцинат модифицированного высвобождения, бисопролол и, в наибольшей степени, небиволол.
Недигидропиридиновые антагонисты кальция. На практике используются пролонгированные формы верапамила и дилтиазема — как альтернатива бета-адреноблокаторам при противопоказаниях (например, при бронхиальной астме). С другой стороны, при хронической сердечной недостаточности (ХСН) применение ограничено, так как они ухудшают клиническое течение ХСН и повышают риск развития отека легких.
Стоит отметить, что снижение ЧСС до целевых значений зачастую требует назначения высоких доз бета-адреноблокаторов или антагонистов кальция, что сопряжено с нарастанием числа нежелательных явлений, или дозирование может быть лимитировано состоянием пациента (низкое АД, ухудшение бронхиальной проводимости).
Возможности ивабрадина
Большая часть больных ИБС со стабильной стенокардией напряжения в рутинной клинической практике не получает полноценной антиишемической и антиангинальной терапии в силу объективных трудностей и ограничений в назначении лекарственных средств, в первую очередь БАБ [7].
Ивабрадин — первый и единственный представитель нового терапевтического класса препаратов — ингибиторов If-каналов. Он специфически связывается с If-каналами в синоатриальном узле и избирательно подавляет ионный ток If, играющий ключевую роль в развитии спонтанной диастолической деполяризации; не затрагивает время проведения импульсов по внутрипредсердным, предсердно-желудочковым и внутрижелудочковым проводящим путям, не влияет на сократительную способность миокарда.
Большая доказательная база изучения различных эффектов ивабрадина свидетельствует о том, что области его применения не ограничиваются стабильными формами ИБС, а распространяются и на другие состояния и клинические ситуации. Так, доказано, что целесообразно назначать препарат больным c острым коронарным синдромом [8], после реваскуляризации миокарда [9–11], при острой декомпенсированной сердечной недостаточности [12] и при хронической сердечной недостаточности [13, 14].
Столь широкий спектр возможностей во многом объясняется наличием у препарата дополнительных свойств, таких как способность препарата положительно влиять на биохимические маркеры повреждения сердечно-сосудистой системы и уменьшать выраженность эндотелиальной дисфункции. Несмотря на то, что механизм действия ивабрадина напрямую не предполагает подобных влияний, имеется ряд экспериментальных и клинических работ, свидетельствующих о достаточно широком спектре положительных эффектов данного препарата, таких как обратное развитие ремоделирования ЛЖ, уменьшение фиброза, выраженности активации РААС, САС, улучшение функции эндотелия, положительное влияние на биохимические маркеры, свидетельствующие о повреждении сердечно-сосудистой системы, такие как sP-селектин, активатор плазминогена t-PA и др. [15–18].
Важное практическое значение имеют результаты крупного исследования SIGNIFY, которые позволили сформулировать четкие рекомендации по выбору оптимального режима дозирования ивабрадина у больных со стабильной стенокардией [19]. Эксперты Европейского агентства по контролю за оборотом лекарственных средств считают, что не следует начинать терапию ивабрадином с высоких доз. Стартовая доза препарата у пациентов со стенокардией напряжения II–IV ФК не должна превышать 5 мг 2 раза в день, а максимальная — 7,5 мг 2 раза в сутки.
Также в целях повышения безопасности проводимой комбинированной фармакотерапии следует избегать совместного применения ивабрадина с лекарственными препаратами, влияющими на активность изоферментов системы цитохрома P450. Так, сильными ингибиторами изоферментов системы цитохрома P450 являются противогрибковые средства группы азолов — кетоконазол, итраконазол, антибиотики макролиды (кларитромицин, эритромицин пероральный, джозамицин, телитромицин), ингибиторы ВИЧ-протеаз (нелфинавир, ритонавир), нефазодон, которые повышают средние концентрации ивабрадина в плазме крови в 7–8 раз. Не рекомендовано совместное применение ивабрадина с индукторами CYP3A4: рифампицин, барбитураты, фенитоин, зверобой продырявленный (Hypericum perforatum), грейпфрутовый сок, т. к. они снижают концентрацию ивабрадина в крови и его эффективность. Не следует сочетать ивабрадин с недигидропиридиновым БКК верапамилом, т. к. возрастает риск развития брадикардии и фибрилляции предсердий в результате увеличения концентрации ивабрадина в крови в 2 раза.
Фармакоэкономические исследования различных режимов фармакотерапии свидетельствуют о целесообразности и экономической обоснованности включения ивабрадина в комплексную терапию больных как со стабильными формами ИБС, так и с ХСН [20, 21].
Оригинальные и воспроизведенные лекарственные средства в России — законодательная база
В условиях постоянно расширяющегося рынка лекарственных препаратов (ЛП) практикующий врач постоянно сталкивается с вопросом выбора оригинальных препаратов и их генериков, или, согласно современной терминологии, воспроизведенных лекарственных средств (ЛС).
Согласно приказу Минздрава № 1175н от 20.12.2012 N 1175н (ред. от 30.06.2015) «Об утверждении порядка назначения и выписывания лекарственных препаратов, а также форм рецептурных бланков на лекарственные препараты, порядка оформления указанных бланков, их учета и хранения», с июля 2013 года выбор конкретного торгового наименования ЛП не входит в компетенции лечащего врача, который должен выписывать ЛП только по международному непатентованному наименованию (МНН) [22].
Федеральный закон 61-ФЗ «Об обращении лекарственных средств» (ред. от 29.12.2015) содержит следующие определения оригинальных/референтных и воспроизведенных лекарственных средств и способов оценки их эквивалентности.
Оригинальное лекарственное средство — лекарственное средство, содержащее впервые полученную фармацевтическую субстанцию или новую комбинацию фармацевтических субстанций, эффективность и безопасность которых подтверждены результатами доклинических исследований лекарственных средств и клинических исследований лекарственных препаратов.
В действующей редакции 61-ФЗ отсутствует понятие оригинального ЛС, оно заменено на «референтное» — лекарственный препарат, который впервые зарегистрирован в Российской Федерации, качество, эффективность и безопасность которого доказаны на основании результатов доклинических исследований лекарственных средств и клинических исследований лекарственных препаратов, проведенных в соответствии с требованиями федерального законодательства, и который используется для оценки биоэквивалентности или терапевтической эквивалентности, качества, эффективности и безопасности воспроизведенного или биоаналогового (биоподобного) лекарственного препарата [23].
Воспроизведенный лекарственный препарат (дженерик, генерик, «многоисточниковое ЛС») — лекарственный препарат, который имеет такой же качественный состав и количественный состав действующих веществ в такой же лекарственной форме, что и референтный лекарственный препарат, и биоэквивалентность или терапевтическая эквивалентность которого референтному лекарственному препарату подтверждена соответствующими исследованиями.
Таким образом, основными отличиями оригинального препарата являются: инновационность и полный цикл клинических исследований — доклинических и клинических, в которых были продемонстрированы его эффективность и безопасность. Именно на оригинальных препаратах проводятся рандомизированные контролируемые исследования (РКИ), показывающие влияние терапевтического вмешательства на «жесткие» конечные точки. Автоматический перенос данных РКИ на воспроизведенные лекарственные средства не всегда корректен.
В настоящее время на фармацевтическом рынке РФ помимо оригинального ивабрадина (Кораксан «Лаборатории Сервье», Франция) представлены дженерики ивабрадина Бравадин (ивабрадина гидробромид компании ООО «КРКА-РУС»), Раеном (ивабрадина гидробромид компании «Гедеон Рихтер»), некоторые из которых, в отличие от оригинального ивабрадина, представляют собой не гидрохлорид, а гидробромид ивабрадина. В доступной литературе отсутствуют данные о результатах долгосрочных клинических исследований по оценке профиля безопасности препаратов, содержащих соли гидробромида. Учитывая потенциальный риск развития симптомов бромизма, представляется целесообразным в дальнейшем провести исследования безопасность долгосрочного применения препаратов, содержащих гидробромид, у больных с сердечно-сосудистыми заболеваниями.
Также при использовании дженериков ивабрадина следует учитывать тот факт, что несоблюдение дозировки может привести к изменению терапевтической эффективности и переносимости и, как следствие, к развитию неблагоприятных реакций на препарат. Принимая во внимание тот факт, что согласно действующему в настоящее время законодательству в нашей стране для дженериков допускается разница в биоэквивалентности ± 25% по отношению к оригинальному препарату, нельзя исключить повышение риска развития НПР при использовании различных дженериков ивабрадина, для которого существуют очень жесткие рекомендации по режиму дозирования.
Заключение
При выборе препаратов и режимов их дозирования необходимо учитывать множество факторов, определяющих индивидуальные особенности каждого конкретного пациента, наличие коморбидных заболеваний и состояний.
Фармакодинамические эффекты ивабрадина заключаются не только в урежении ЧСС, антиангинальных и антиишемических эффектах. Он также позволяет устранять негативные последствия повышенной ЧСС, в частности, снижать активность биохимических маркеров повреждения сердечно-сосудистой системы, что расширяет возможности его применения.
Включение ивабрадина в комбинированную антиангинальную и антиишемическую терапию больным с ИБС является экономически обоснованным подходом.
Литература
За остальным списком литературы обращайтесь в редакцию.
ФГБОУ ВО Первый МГМУ им. И. М. Сеченова МЗ РФ, Москва
Обзор таблеток от повышенного давления нового поколения
Частое повышение показателей артериального давления (АД) – причина развития серьезных заболеваний (инсульт, инфаркт миокарда и пр.). Гипертоническая болезнь в России диагностируется у каждого третьего человека преклонного возраста. Для борьбы с гипертонией многим пациентам приходится принимать препараты на протяжении всей жизни, чтобы исключить осложнения.
Современные фармакологические компании предлагают большой выбор лекарственных средств, эффективных при гипертонии. Если не знаете, как выбрать таблетки от повышенного давления, ознакомьтесь с рейтингом, представленным ниже. В ТОП вошли лучшие медикаменты с учетом эффективности, стоимости и отзывов.
Классификация препаратов от повышенного давления
Причины гипертонии
Когда нужно вызвать врача на дом при повышении давления?
Общепринятые показатели АД – 120/80. Параметры могут незначительно варьировать в зависимости от времени суток, физической активности и возраста человека.
Таблица – Показатели артериального давления и рекомендации
Современные подходы к антиангинальной терапии при ишемической болезни сердца: в фокусе сиднонимины
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Ишемическая болезнь сердца (ИБС; лат. morbus ischaemicus cordis) – патологическое состояние, характеризующееся абсолютным или относительным нарушением кровоснабжения миокарда вследствие поражения коронарных артерий сердца. ИБС известна человечеству около 2 тыс. лет. Еще в I веке н.э. Плиний в своей книге «История природы» описал случаи внезапной смерти, сочетавшиеся с интенсивными болями за грудиной.
Гиппократ указывал, что «боль в области сердца, которая появляется с определенной частотой у старых людей, является предзнаменованием внезапной смерти». Бартолетти (1576–1630), Гарвей (1527–1658), Морганьи (1684–1771) описывали случаи возникновения у пожилых и старых людей сильных острых болей в левой половине грудной клетки, сопровождавшихся беспокойством, страхом, удушьем, обмороком во время приступа.
Первое описание классической стенокардии принадлежит У. Гебердену (1772), который для ее обозначения в своем докладе Лондонскому Королевскому обществу впервые применил термин «angina pectoris» и подробно и точно охарактеризовал клиническую картину грудной жабы («геберденова грудная жаба»). Parry (1799) первым указал на связь стенокардии с изменением структуры сердца и поражением коронарных артерий. Он же первым высказал предположение, что ангинозная (стенокардитическая) боль возникает вследствие уменьшения снабжения сердца кровью.
В 1909 г. на первом съезде российских терапевтов было дано классическое описание клинической картины инфаркта миокарда в основополагающем труде В.П. Образцова и Н.Д. Стражеско «К симптоматологии и диагностике тромбоза коронарных артерий». (Страже́ско Николай Дмитриевич – впоследствии видный советский терапевт, организатор науки, академик АН СССР и академии наук Украины, Герой Социалистического Труда).
В настоящее время сердечно–сосудистые заболевания прочно удерживают 1–е место среди всех причин смертности в экономически развитых странах, являясь одной из наиболее распространенных патологий среди хронических неинфекционных заболеваний. Несмотря на это, начиная со второй половины XX в. странах Западной Европы и Северной Америки наблюдается устойчивое снижение смертности от сердечно–сосудистых заболеваний. Эта тенденция отмечается в последние годы и в странах Восточной Европы [1,2].
В Российской Федерации от сердечно–сосудистых заболеваний умирают более 1 млн человек, т.е. примерно 700 человек на 100 тыс. населения. ИБС часто развивается у трудоспособных, творчески активных лиц, существенно ограничивая их социальную и трудовую активность, усугубляя социально–экономические проблемы в обществе [1–4].
Основой снижения заболеваемости и смертности при ИБС является борьба с управляемыми факторами риска заболевания. Так, еще в классическом Фрамингемском исследовании, начатом в США в 1949 г., показано, что риск развития ИБС связан с повышенным артериальным давлением, высоким уровнем холестерина, курением, нарушением толерантности к глюкозе и гипертрофией левого желудочка (результаты Фрамингемского исследования см. на интернет–сайте Национального сердечного института США – www.nhlbi.nih.gov/about/framingham, 1998).
1. Немодифицируемые (неизменяемые) факторы риска (ФР) ИБС [5–7]:
• возраст старше 50–60 лет;
• пол (мужской);
• отягощенная наследственность.
2. Модифицируемые (изменяемые) ФР [5–7]:
• дислипидемии (повышенное содержание в крови холестерина, триглицеридов и атерогенных липопротеинов и/или снижение содержания антиатерогенных ЛВП);
• артериальная гипертензия (АГ);
• курение;
• ожирение;
• нарушения углеводного обмена (гипергликемия, сахарный диабет);
• гиподинамия;
• хронический стресс;
• нерациональное питание;
• гипергомоцистеинемия и др.
Сочетание у одного человека нескольких факторов риска значительно повышает опасность заболевания ИБС и, как правило, отягощает ее течение.
Фармакотерапия ИБС предусматривает обязательное проведение профилактических мероприятий, направленных на устранение модифицируемых факторов риска ИБС. Важная роль при этом отводится коррекции АГ, нормализации уровня глюкозы у больных с сахарным диабетом, отказу от курения, комплексной модификации диеты, борьбе с избыточным весом, физическим тренировкам [1–3].
Лечение стенокардии напряжения предусматривает использование различных групп лекарственных средств, воздействующих на те или иные звенья патогенеза ИБС [3].
Основным патогенетическим фактором ИБС является нарушение кровотока в коронарных артериях, приводящее к дисбалансу между перфузией и метаболическими потребностями миокарда.
Потребность миокарда в кислороде определяется напряжением миокардиальной стенки, частотой сердечных сокращений и сократимостью миокарда и зависит от метаболических процессов, связанных в том числе и с трансмембранными токами ионов кальция, от объема желудочков сердца и от величины систолического АД. Сократимость зависит от характера органического поражения сердца. Снабжение сердечной мышцы кислородом напрямую связано с состоянием коронарного кровотока, а величина последнего зависит и от коронарного сопротивления, и от активности симпатической нервной системы, и от уровня перфузионного давления, и от гемореологических свойств крови, в частности от уровня агрегации тромбоцитов [3,8–11].
Основными целями лечения больных ИБС являются: улучшение качества жизни пациента за счет снижения частоты приступов стенокардии и других актуальных для больного симптомов; профилактика острого инфаркта миокарда; улучшение выживаемости.
Препараты, используемые для лечения ИБС:
• Антиангинальные средства:
– донаторы оксида азота – нитраты (нитроглицерин, изосорбида динитрат, изосорбида–5–мононитрат);
– сиднонимины (молсидомин (Сиднофарм));
– β–адреноблокаторы (атенолол, бисопролол, пропранолол и др.);
– антагонисты кальция (верапамил, дилтиазем и др.).
• Противоатеросклеротические (гиполипидемические) средства.
• Антитромбоцитарные препараты (ацетилсалициловая кислота, клопидогрел).
• Метаболические средства (триметазидин).
Целью антиангинальной терапии при ИБС является уменьшение числа приступов стенокардии в течение суток вплоть до полного их устранения. Это дает возможность больному быть в повседневной жизни достаточно активным, не чувствовать жизненного дискомфорта в связи со многими ограничениями, предшествовавшими лечению. Подобные изменения физического и психологического статуса больного объективно приводят к существенному улучшению качества его жизни. Кроме того, во многих случаях симптоматическая терапия позволяет больному продолжать профессиональную деятельность, если она не сопряжена с тяжелым физическим трудом.
Успешным антиангинальное лечение считается в случае полного или почти полного устранения приступов стенокардии и возвращения больного к нормальной активности (стенокардия не более I функционального класса – ФК, когда болевые приступы возникают только при значительных нагрузках) и при минимальных побочных эффектах терапии [13–15].
Нитраты. Препараты нитратов при «грудной жабе» применяются уже около полутора столетий. Нитроглицерин был открыт Асканио Собреро в 1847 г. в Турине. Собреро также первым обратил внимание на сильную головную боль, вызываемую при пробе на язык малых количеств нитроглицерина. В 1849 г. К. Геринг, исследуя на добровольцах фармакологическое действие нитроглицерина, подтвердил, что его применение достаточно закономерно вызывает головную боль. В 1851 г. Уильям Меррелл (William Murrell) впервые использовал нитроглицерин при стенокардии в 1876 г., хотя в то время нитроглицерин был занесен в Британскую фармакопею лишь как лекарственное средство от повышенного кровяного давления. Меррелл, врач–практик, работавший в двух лондонских госпиталях одновременно, экспериментально определил оптимальную дозировку из соотношения эффективности и безопасности: 1%–ный спиртовый раствор нитроглицерина по 3 капли с пол унцией воды трижды в сутки. В таком виде препарат действовал значительно дольше, нежели амилнитрит, и более мягко. Публикация Меррелла, подводившая итоги нескольких лет исследований сначала на себе, а потом на пациентах со стенокардией, вошла в золотой фонд медицины. Год спустя фармацевтом Уильямом Мартиндейлом (William Martindale) была разработана твердая форма препарата: 1/100 грана нитроглицерина в шоколаде – которая, помимо удобства в использовании, имела лучшую усвояемость. В 1882 г. в США известная фирма Parke, Davis & Co. стала производить нитроглицерин уже в пяти различных дозировках. Индустрия производства нитроглицерина пережила расцвет в 1900 г., при этом рабочие данных предприятий подвергались значительному воздействию паров органических нитратов. Результаты воздействия проявились в виде явлений привыкания к нитратам (о чем свидетельствовали симптомы «болезни понедельника», «Monday disease», исчезающие к концу недели) и синдрома отмены (воскресные сердечные приступы, «Sunday Heart Attacks»).
Механизм антиангинального действия нитратов заключается в уменьшении потребности миокарда в кислороде, что обусловлено снижением напряжения стенки желудочков, систолического артериального давления и объема желудочков. Кроме того, антиангинальное действие реализуется путем улучшения снабжения миокарда кислородом: за счет увеличения коронарного кровотока, снижения коронарного сопротивления, уменьшения спазма коронарных артерий и увеличения коллатерального кровотока. Они обладают также ингибирующими адгезию и агрегацию тромбоцитов и, очевидно, антитромботическими свойствами. Антиагрегационные эффекты нитратов могут рассматриваться как важное дополнение их антиишемического действия [1,2,12,14,15].
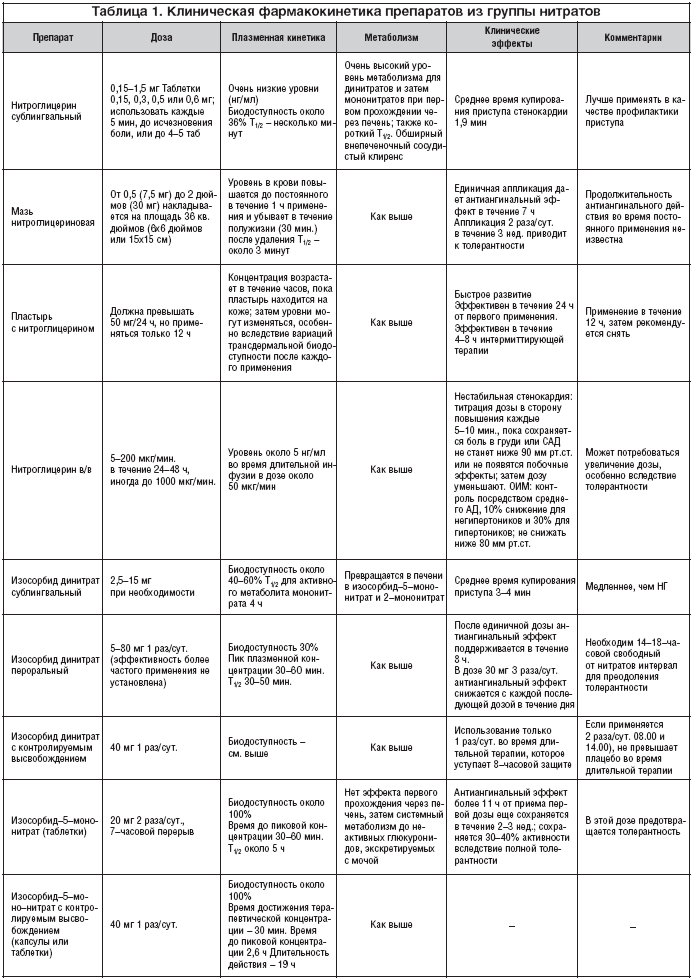
Нитраты легко проникают через все слизистые оболочки, а также через кожу, поэтому они доступны в многочисленных лекарственных формах. Эти лекарственные формы можно подразделить на следующие (табл. 1) [2]:
1. Всасывающиеся через слизистую оболочку рта. К ним относятся:
а) Классические таблетки нитроглицерина для приема под язык, так называемые буккальные (т.е. предназначенные для аппликации на слизистую оболочку щеки или десны) лекарственные формы нитроглицерина и изосорбита динитрата.
б) Аэрозоли нитроглицерина и изосорбита динитрата, которые способны оказывать столь же быстрое действие, как и сублингвальные таблетки нитроглицерина (эффект начинается в течение 60–90 с), но значительно более удобны в применении.
2. Для приема внутрь. Это различные таблетки и капсулы изосорбита динитрата, изосорбита мононитрата и нитроглицерина. Таблетки могут быть обычными либо специальными, сделанными таким образом, чтобы продлить действие препарата.
3. Для накожного применения. Мази нитроглицерина и специальные наклейки (пластыри) нитроглицерина для аппликации на кожу. Такие пластыри рассчитаны на действие в течение 24 ч.
4. Для внутривенного введения. Ампулы с раствором нитроглицерина и изосорбита динитрата.
β–адреноблокаторы. Препараты этой группы применяются в лечении больных ИБС на протяжении более сорока лет. β–блокаторы являются препаратами первого выбора для лечения стенокардии, особенно у больных, перенесших инфаркт миокарда, так как они оказывают быстрый антиангинальный эффект и к тому же приводят к уменьшению смертности и частоты повторного инфаркта при длительном применении [1–3,14–15].
β–адреноблокаторы вызывают антиангинальный эффект путем снижения потребности миокарда в кислороде (за счет урежения частоты сердечных сокращений – ЧСС, снижения АД и сократительной способности миокарда), увеличения доставки к миокарду кислорода (в силу усиления коллатерального кровотока, перераспределения его в пользу ишемизированных слоев миокарда – субэндокарда), антиаритмического и антиагрегационного действия, снижения накопления кальция в ишемизированных кардиомиоцитах.
Блокаторы кальциевых каналов (антагонисты кальция). Основной точкой приложения препаратов данной группы на уровне клетки являются медленные кальциевые каналы, по которым ионы кальция переходят внутрь гладкомышечных клеток кровеносных сосудов и сердца. В присутствии ионов кальция происходит взаимодействие актина и миозина, обеспечивающих сократимость миокарда и гладких мышечных клеток. Кроме того, кальциевые каналы «задействованы» в генерации пейсмекерной активности клеток синусового узла и проведении импульса по атриовентрикулярному узлу. Установлено, что вазодилатирующий эффект, вызванный антагонистами кальция, осуществляется не только посредством прямого действия на гладкую мускулатуру сосудистой стенки, но и опосредованно – через потенцирование высвобождения NO эндотелием сосудов. Этот феномен был обнаружен у большинства дигидропиридинов и исрадипина, в меньшей степени – у нифедипина и негидропиридиновых препаратов. Для длительного лечения стенокардии из производных дигидропиридинов рекомендуется использовать только пролонгированные лекарственные формы или длительно действующие препараты антагонистов кальция. Блокаторы кальциевых каналов – мощные вазодилататоры, они снижают потребность миокарда в кислороде, расширяют коронарные артерии. Препараты могут применяться при вазоспастической стенокардии, сопутствующих обструктивных легочных заболеваниях [1–2,15]
Любой практикующий врач хорошо знает о высокой эффективности нитратов при стенокардии. В то же время нитраты нередко вызывают различные побочные эффекты – головную боль (иногда непереносимую), тошноту, гиперемию лица, артериальную гипотензию, сердцебиение; при регулярном приеме возможно развитие толерантности к данной группе препаратов. Кроме того, установлено, что применение нитратов показано далеко не всем больным ИБС. Согласно результатам исследований ISIS–4 и GISSI–3 (58 050 и 19 394 пациентов соответственно) применение нитратов у пациентов с инфарктом миокарда не приводит к улучшению их прогноза. Более того, менее представительные, но более длительные исследования MSMI (1072 пациента) и MDPIT (1779 пациентов) продемонстрировали, что длительный прием нитратов после инфаркта миокарда приводит к существенному ухудшению прогноза у этих больных. В последние годы появилось еще одно обстоятельство, затрудняющее применение органических нитратов у мужчин, страдающих ИБС: они несовместимы с приемом ингибиторов фосфодиэстеразы 5–го типа (ФДЭ5), к которым относятся силденафил, тадалафил и варденафил, применяемые при часто сочетающейся с ИБС эректильной дисфункции [16].
В качестве серьезной альтернативы нитратам могут рассматриваться, пожалуй, только препараты из группы сиднониминов; первый и типичный представитель – Сиднофарм, один из широко применяемых препаратов молсидомина, его отличительной характеристикой является соотношение стоимость–эффективность.
Молсидомин является антиангинальным средством из группы сиднониминов. Не являясь нитратом по химическому строению, Сиднофарм (молсидомин) оказывает схожее с ними действие, поскольку способен отщеплять молекулу оксида азота – NO; сиднонимины и нитраты в настоящее время нередко объединяют в группу антиангинальных препаратов – донаторов оксида азота.
При попадании в организм молсидомин метаболизируется в печени, превращаясь в активное производное – SIN–1. Последний, попадая в кровь, активируется (SIN–1A), и от него отщепляется NO–группа, воздействующая на процесс активации гуанилатциклазы. В результате ГТФ превращается в цГМФ, что приводит к расслаблению клеток мышечной оболочки сосудов и вазодилатации.
Таким образом, вазодилатирующий эффект Сиднофарма близок к эффекту эндотелиального расслабляющего фактора. В коронарной системе расширяются главным образом эпикардиальные артерии. В венозной системе молсидомин расширяет преимущественно мелкие и средние сосуды, что способствует депонированию крови в ней, уменьшает приток крови к сердцу и преднагрузку на сердце. В больших дозах молсидомин оказывает расширяющее действие на артерии и артериолы, что способствует снижению периферического сопротивления, АД и посленагрузки. В отличие от органических нитратов, активирующих гуанилатциклазу лишь после образования S–нитрозотиола, Сиднофарм стимулирует образование цГМФ без предварительного взаимодействия с SH–группами. Поскольку действие молсидомина не зависит от SH–групп, толерантность к нему не развивается, в то время как истощение SH–групп является причиной развития толерантности к нитратам. Снижается сопротивление коронарных артерий и на 20% увеличивается кровоток, что улучшает кровоснабжение ишемизированных участков миокарда. При этом не наблюдается феномена обкрадывания миокарда. Снижается агрегация тромбоцитов, уменьшается образование тромбоксана, подавляется адгезия тромбоцитов к сосудистой стенке, увеличивается синтез простагландина (простациклина), который ингибирует агрегацию тромбоцитов и оказывает сосудорасширяющее действие [2,3].
Гемодинамические эффекты SIN–1 включают уменьшение систолического и конечного диастолического давления в левом желудочке, ударного объема, среднего артериального давления и системного сосудистого сопротивления, увеличение частоты сердечных сокращений и диастолического коронарного кровотока [17]. Кроме того, SIN–1 ингибирует внутрикоронарную агрегацию тромбоцитов in vitro [18] и при внутрикоронарном введении [19], а также способствует высвобождению простациклина, также препятствующего тромбообразованию [20]. В то же время прием молсидомина внутрь в дозе 8 мг 3 раза/сут. значимо не влиял на реологию крови у пациентов с ИБС [21]. Возможно также, что метаболит молсидомина SIN–1C обладает иммуномодулирующими свойствами, что может благоприятно влиять на течение иммунных процессов в очаге некроза при инфаркте миокарда. При длительном использовании сиднониминов толерантность к ним или к нитратам не развивается [16,22].
Действие молсидомина проявляется через 15–20 мин., продолжительность действия – от 1 до 6 ч (в среднем 4 ч). Для профилактики приступов стенокардии таблетки по 2–4 мг принимают 2–3 раза/сут. после еды либо применяется форма пролонгированного действия – таблетка 8 мг (ретард) 1 раз/сут. В более тяжелых случаях можно применять таблетку по 4 мг (форте) 3 раза/сут. или по 8 мг (ретард) 2 раза/сут. Для купирования приступов стенокардии при плохой переносимости нитроглицерина можно принять сублингвально 1–2 мг молсидомина (1/2–1 таблетку по 2 мг).
Биодоступность препарата при приеме внутрь составляет 44–59%, концентрация в плазме достигает максимума в течение 1–2 ч, дальнейший метаболизм с высвобождением оксида азота и образованием метаболитов идет быстро; период полувыведения (Т1/2) SIN–1 составляет 1–2 ч. Препарат не выделяется в неизмененном виде, 90% метаболитов выводятся из организма с мочой. В пожилом возрасте при печеночной и сердечной недостаточности эффект первого прохождения через печень уменьшается, а период полувыведения увеличивается [23]. При тяжелой печеночной недостаточности (увеличение бромсульфалеиновой пробы до 20–50%) отмечено замедление выведения и увеличение концентрации молсидомина в плазме крови. Препарат не кумулирует (в т.ч. у больных с почечной недостаточностью).
Молсидомин расширяет периферические венозные сосуды, оказывает антиагрегантное, аналгезирующее и антиангинальное действие. Его венодилатирующая активность обусловлена выделением после ряда метаболических превращений оксида азота (NО), стимулирующего растворимую гуанилатциклазу, в связи с этим молсидомин рассматривается как донатор NО. В результате этого происходит накопление цГМФ, который способствует расслаблению гладких мышц стенки сосудов (в большей степени – вен). Снижение преднагрузки даже без прямого влияния на сократимость миокарда приводит к восстановлению нарушенного при ИБС соотношения между потребностью миокарда в кислороде и его поступлением (на 26% уменьшается потребность в кислороде). Препарат снимает спазм коронарных артерий, улучшает коллатеральное кровообращение, увеличивает переносимость нагрузок, уменьшает число приступов стенокардии при физической нагрузке, подавляет раннюю фазу агрегации тромбоцитов, снижает выделение и синтез серотонина, тромбоксана и других проагрегантов.
У больных с хронической сердечной недостаточностью молсидомин, снижая преднагрузку, способствует уменьшению размеров камер сердца. Он снижает давление в легочной артерии, уменьшает наполнение левого желудочка и напряжение стенки миокарда, ударный объем крови.
Клиническая эффективность молсидомина при ИБС оценена в ряде клинических исследований. В частности, Messin R. и соавт. [24] провели многоцентровое рандомизированное двойное слепое плацебо–контролируемое 6–недельное исследование эффективности обычной (4 мг) и ретардированной (8 мг) форм препарата у 90 больных стабильной стенокардией напряжения. На фоне терапии выявлены достоверные повышение толерантности к нагрузке и уменьшение депрессии сегмента ST во время нагрузочных проб, уменьшение частоты ангинозных приступов и потребности в нитроглицерине, причем пролонгированная форма оказалась несколько эффективнее.
В 1997 г. во Франции было проведено исследование ACCORD, в котором изучалось влияние сиднониминов на просвет коронарных артерий и прогноз у 700 больных, перенесших баллонную транслюминальную ангиопластику [Lablanche J.–M. et al., 1997]. Препаратом сравнения был дилтиазем. В качестве первичной точки отслеживалась шестимесячная летальность в группах сравнения, вторичными точками были частота рестенозов и изменение просвета коронарных артерий при повторной коронарографии через полгода.
В исследовании установлено, что линcидомин и молсидомин в большей степени увеличивают просвет коронарных артерий, уменьшают частоту рестенозов по сравнению с дилтиаземом, но не влияют на прогноз жизни коронарных больных. Этим данным отчасти противоречат результаты двойного слепого плацебо–контролируемого исследования, проведенного Wohrle J., Hoher M. и соавт. [25]. Исследование включало 166 пациентов после коронарной ангиопластики, получавших в течение 6 мес. молсидомин 8 мг/сут. или плацебо. На фоне фармакотерапии частота рестенозов оказалась такой же, как в группе плацебо, однако функциональный класс стенокардии заметно снижался.
Наряду с нитратами, сиднонимины могут использоваться у больных сердечной недостаточностью. Так Spring A. и соавт. изучали динамику изменения фракции выброса у 30 пациентов с сердечной недостаточностью. На фоне базовой терапии (ингибиторы АПФ, диуретики, сердечные гликозиды) фракция выброса составляла 33,8%, а через 3 мес. после добавления к терапии молсидомина (6 мг/сут.) она значимо увеличилась (до 44,8%). Проведенное сравнение влияния 24–часовой инфузии молсидомина и изосорбида 5–мононитрата (IS–5–MN) на уровень давления в легочной артерии [Lechman и соавт.,1998] в рандомизированном двойном слепом плацебо–контролируемом перекрестном исследовании у 15 пациентов с NYHA II–III показало, что молсидомин в большей степени снижает давление в легочной артерии.
Интересное наблюдение сделали Lee S.–D. и соавт. (2001), описавшие трех пациентов с неспецифическим аортоартериитом и легочной гипертензией, у которых ингаляция оксида азота эффективно снижала давление в легочной артерии и легочное сосудистое сопротивление. Молсидомин (в отличие от нифедипина) в дозе 4 мг оказывал такой же эффект, на длительное время снижая одышку, улучшая гемодинамические параметры и увеличивая толерантность к нагрузке. В последнее время появились также данные о возможности применения молсидомина при лечении первичной легочной гипертензии у новорожденных.
Также одним из показаний для применения молсидомина может быть цирроз печени с явлениями портальной гипертензии. Известно, что применение нитратов и b–блокаторов позволяет уменьшить давление в системе воротной вены. Hori N. и соавт. в 1996 г. были опубликованы результаты экспериментального исследования на крысах, в ходе которого было показано, что молсидомин эффективнее, чем пропранолол, снижает давление в воротной вене у экспериментальных животных, а комбинация этих препаратов имеет полный аддитивный эффект. Полученные данные создают предпосылки для продолжения исследования эффективности молсидомина (Сиднофарма) при легочной и портальной гипертензии.
Таким образом, Сиднофарм (молсидомин) может применяться при следующих клинических состояниях.
– Стабильная стенокардия напряжения – при стенокардии напряжения II ФК препарат может применяться эпизодически в дозе 2–4 мг за 30–60 мин. до физической нагрузки (или иной ситуации, стереотипно вызывающей приступ стенокардии). При стенокардии напряжения III–IV ФК препарат может назначаться в суточной дозе 16 мг (4 мг 4 раза/сут.).
– Острый коронарный синдром – применение Сиднофарма целесообразно в случаях непереносимости органических нитратов или быстрого развития толерантности к ним. Не следует применять Сиднофарм при наличии нестабильной гемодинамики.
– Ранняя постинфарктная стенокардия – Сиднофарм не менее эффективно, чем органические нитраты, уменьшает количество приступов стенокардии в суточной дозе 16 мг (простая или ретардная формы).
– Застойная сердечная недостаточность – Сиднофарм может использоваться как дополнение к стандартной терапии (иАПФ, диуретики, сердечные гликозиды, b–адреноблокаторы) в случаях ее недостаточной эффективности. Кроме того, Сиднофарм (молсидомин) может назначаться на ночь при развитии ночных приступов сердечной астмы.
На фоне терапии молсидомином возможно развитие побочных явлений, включая артериальную гипотензию (особенно при одновременном приеме алкоголя), головную боль в начале лечения; редко наблюдаются головокружение, тошнота, аллергические реакции в виде кожных высыпаний, бронхоспазма. Возможны головная боль, замедление скорости психомоторных реакций, тошнота, потеря аппетита, диарея. Противопоказаниями к применению препарата являются кардиогенный шок; артериальная гипотония; глаукома (особенно закрытоугольная); I триместр беременности и период лактации; понижение центрального венозного давления; повышенная чувствительность к компонентам препарата.
Одновременное применение Сиднофарма с сосудорасширяющими, антигипертензивными средствами и этанолом увеличивает выраженность гипотензивного эффекта. При одновременном применении Сиднофарма с ацетилсалициловой кислотой усиливается ее антиагрегантное действие.
Таким образом, к преимуществам препарата относятся доказанная эффективность при ишемической болезни сердца, стенокардии напряжения и застойной сердечной недостаточности, лучшая по сравнению с нитратами переносимость и отсутствие толерантности к препарату при регулярном приеме в течение длительного времени. Все это определяет широкие перспективы применения в широкой клинической практике антиангинального препарата молсидомина (Сиднофарм), особенно в условиях роста заболеваемости сердечно–сосудистой патологией, роста резистентности к нитратам и зачастую их плохой переносимости.
Литература
1. Щукин Ю.В., Рябов А.Е. Хроническая ишемическая болезнь сердца в пожилом и старческом возрасте. Пособие для врачей. — Самара: Издательство «Волга–Бизнес», 2008. — 44 с.
2. Косарев В.В., Бабанов С.А. Клиническая фармакология лекарственных средств, применяемых при сердечно–сосудистых заболеваниях.–Самара.–«Офорт».–2010.–140с.
3. Косарев В.В., Бабанов С.А., Астахова А.В. Фармакология и лекарственная терапия. Под ред. В.К.Лепахина. М.: Эксмо, 2009.
4. Шальнова С.А., Деев А.Д., Оганов Р.Г. Факторы, влияющие на смертность от сердечно–сосудистых заболеваний в российской популяции. Кардиоваск. тер. и проф. 2005; 4 (1): 4–9.
5. Российские рекомендации «Диагностика и коррекция нарушений липидного обмена с целью профилактики и лечения атеросклероза». Секция атеросклероза ВНОК // Кардиоваскулярная терапия и профилактика.2004. № 2(приложение).36 с.
6. The Cholesterol and Recurrent Events Trail Investigators. The 14. effect of pravastatin on coronary events after myocardial infarction in patientd with average cholesterol levels. N Engl J Med 1998; 335: 1001–9.
7. Athyros 15. VG, Papageorgiou AA, Mercouris BR. The Greak Atorvastatin and acoranary heart disease Evaluation (GREECE) Study. Curr Med Res Opin 2002; 18: 220–8.
8. Serruys PW, de Feuter P, Macaya C et al. Intervention Prevention 16. Study (LIPID) Investigators. Fluvastatin for prevention of cardiac events following successful first percutaneous coronary intervention: a randomized controlled trail. JAMA 2002; 287: 3215–2.
9. Shepherd J, Cobbe SM, Ford I et 17. al., for the West of Scotland Coronary Prevention Study Group. Prevention of coronary heart disease with pravastatin in men with hypercholesterolemia. N Engl J Med 1995; 333: 1301–7.
10. Downs JR, Clearfield M, Weis S et al., for the 18. AFCAPS/TexCAPS Research Group, (1998). Primary Prevention of Acute Coronary Events With Lovastatin in Men and Women With Average Cholesterol Levels: Results of AFCAPS/TexCAPS. JAMA 279: 1615–22.
11. Kleemann R., Kooistra T. HMG–CoA Reductase Inhibitors: Effects on Chronic Subacute Inflammation and Onset of Atherosclerosis Induced by Dietary Cholesterol. Curr Drug Targets Cardiovasc Haematol Disord. 2005 Dec;5(6):441–53.
12. Оганов Р. Г., Масленникова Г. Я. Сердечно–сосудистые заболевания в Российской Федерации во второй половине ХХ столетия: тенденции, возможные причины, перспективы. – Кардиология, 2000. – №6. – С. 4–8.
13. Ольбинская Л. И., Лазебник Л. Б. Донаторы оксида азота в кардиологии. – М., 1998. – 172 с.
14. Аронов Д.М., Лупанов В.П. Диагностика и лечение хронической ишемической болезни сердца. Качество жизни. Медицина. 2003; 2: 16–24.
15. Лупанов В.П. Стабильная стенокардия: тактика лечения и ведения больных в стационаре и амбулаторных условиях. Рус. мед. журн. 2003; 11 (9): 556–63.
16. Agvald P, Adding LC, Gustafsson LE, Persson MG. Nitric oxide generation, tachyphylaxis and cross–tachyphylaxis from nitrovasodilators in vivo. Eur J Pharmacol. 1999. 1999; 385(2–3):137–45.
17. Arkonac BM, Kersten JR, Wynsen JC, Nijhawan N, Warltier DC. Differential hemodynamic effects of the nitric oxide donor pirsidomine in comparison to SIN–1, nitroprusside, and nitroglycerin. Pharmacology. 1996; 52:92–100.
18. Darius H, Ahland B, Rucker W, Klaus W, Peskar BA, Schror K. The effects of molsidomine and its metabolite SIN–1 on coronary vessel tone, platelet aggregation, and eicosanoid formation in vitro: Inhibition of 12–HPETE biosynthesis. J Cardiovasc Pharmacol. 1984; 6:115–121.
19. Ovize M, Lorgeril M, Cathignol D, Delaye J, Renaud S. Inhibition of coronary artery thrombosis by SIN–1, a donor of nitric oxide. J Cardiovasc Pharmacol. 1990; 16:641–645.
20. Salvemini D, Currie MG, Mollace V. Nitric oxide–mediated cyclooxygenase activation: A key event in the antiplatelet effects of nitrovasodilators. J Clin Invest. 1996; 97:2562–2568.
21. Wohrle J, Nusser T, Hoffmeister A, Kestler HA, Grebe OC, Hoher M, Hombach V, Koenig W, Kochs M. [Effect of molsidomine on rheological parameters and the incidence of cardiovascular events]. Dtsch Med Wochenschr. 2003; 128(24):1333–7.
22. Schror K, Forster S, Woditsch I. On–line measurement of nitric oxide release from organic nitrates in the intact coronary circulation. Naunyn–Schmiedeberg’s Arch Pharmacol. 1991, 344:240–246.
23. Rosenkranz B, Winkelmann BR, Parnham MJ. Clinical pharmacokinetics of molsidomine. Clin Pharmacokinet. 1996; 30(5):372–84.
24. Messin R, Karpov Y, Baikova N, Bruhwyler J, Monseu MJ, Guns C, Geczy J. Short– and long–term effects of molsidomine retard and molsidomine nonretard on exercise capacity and clinical status in patients with stable angina: a multicenter randomized double–blind crossover placebo–controlled trial. J Cardiovasc Pharmacol. 1998; 31(2):271–6.
25. Wohrle J, Hoher M, Nusser T, Hombach V, Kochs M. No effect of highly dosed nitric oxide donor molsidomine on the angiographic restenosis rate after percutaneous coronary angioplasty: a randomized, placebo controlled, double–blind trial. Can J Cardiol. 2003; 19(5):495–500.
26. Lee S.–D., Kim D.–S., Shim T.–S., Lim C.–M., Koh Y., Kim W.–S., Kim W.–D. Nitric Oxide and Molsidomine in the Management of Pulmonary Hypertension in Takayasu’s Arteritis. Chest, 2001; 119(1): 302 – 307.
.gif)
_575.gif)
_575.gif)