Анастомоз пищевода что это такое
Реферат. В статье представлен анализ 160 случаев клинического применения микрохирургических пищеводно-желудочных анастомозов при резекции пищевода и кардии желудка в работе хирургического торакального отделения Оренбургского областного клинического онкологического диспансера за 2009-2016 гг.
Ключевые слова: микрохирургический пищеводно-желудочный анастомоз.
© П.В. Самойлов, А.А. Третьяков, И.И. Каган, А.Е. Рыков, 2016
П.В. Самойлов, А.А. Третьяков, И.И. Каган, А.Е. Рыков
ГБОУ ВПО «Оренбургский государственный медицинский университет» МЗ РФ, г. Оренбург
ГБУЗ «Оренбургский областной клинический онкологический диспансер», г. Оренбург
Самойлов Петр Владимирович ― заведующий хирургическим торакальным отделением ГБУЗ «Оренбургский областной клинический онкологический диспансер»
460021, г. Оренбург, пр. Гагарина, д. 11, тел.: (3532) 68-08-52, +7-903-360-23-35, e-mail: Этот адрес электронной почты защищён от спам-ботов. У вас должен быть включен JavaScript для просмотра.
Samoylov P.V. ― head of the surgical thoracic Department of the Orenburg Regional Clinical Oncology Center
11 Gagarin Pr., Orenburg, Russian Federation, 460021, tel.: (3532) 68-08-52, +7-903-360-23-35, e-mail: Этот адрес электронной почты защищён от спам-ботов. У вас должен быть включен JavaScript для просмотра.
Введение
На протяжении всей истории хирургии пищевода и кардии желудка проблема формирования анастомоза между остающейся его частью после резекции и нижележащими отделами желудочно-кишечного тракта всегда занимала ведущее место [1-4, 14, 15, 18]. И хотя за последние годы достигнуты общеизвестные и значительные позитивные сдвиги, актуальность вопроса отнюдь не уменьшилась.
Результаты оперативных вмешательств на пищеводе и кардии желудка, заканчивающихся созданием пищеводно-желудочных анастомозов нельзя считать удовлетворительными, доля осложнений, как в ближайшем, так и в отдаленном послеоперационном периоде велика и они многообразны [5, 12, 13]. Среди осложнений наиболее грозными являются: несостоятельность пищеводно-желудочных анастомозов, развитие анастомозитов с исходом в рубцовое сужение соустья, рефлюкс-эзофагит. Перечисленные осложнения возникают, как правило, при использовании традиционной макроскопической техники, при которой нарушаются взаимоотношения слоев пищевода и желудка в анастомозе, соустья заживают вторичным натяжением с образованием ригидного соединительнотканного кольца, что ведет к функциональной неполноценности анастомозов.
Современный подход к проблеме демонстрируют работы И.Д. Кирпатовского и соавт. (1978); Б.В. Петровского, В.С. Крылова (1979); А.Ф. Черноусова и соавт. (1978); J. Jacobson (1964). Авторы подчеркивают, что микрохирургический метод открывает широкие возможности в различных областях хирургии, в частности пищеводной хирургии, т.к. позволяет атравматично обращаться с тканями, избирательно сохранять сосуды и накладывать прецизионный шов на стенку пищевода и желудка.
В основе разработки технических аспектов, анатомо-экспериментального обоснования применения нового способа пищеводно-желудочного анастомоза (ПЖА), легли принципы микрохирургических вмешательств на полых и трубчатых органах, сформулированные проф. И.И. Каганом (1996).
Полученные положительные результаты при разработке техники и экспериментально-морфологическом обосновании нового способа наложения шва при формировании пищеводно-желудочного анастомоза (Патент РФ №2364352, 2009 г.) на изолированных трупных органокомплексах и экспериментальных животных (собаках), позволили нам применить микрохирургическую технику оперирования в клинической практике при патологии пищевода и кардии желудка.
Материал и методы
Клинический материал исследования основан на анализе результатов хирургического лечения 160 пациентов с раком грудного отдела пищевода и кардиоэзофагеального перехода за период 2009-2016 гг. В соответствии с поставленными задачами исследования, впервые в клинике, с целью восстановления непрерывности пищеварительного тракта после резекции пищевода и кардии желудка, применили новый микрохирургический пищеводно-желудочный анастомоз по типу конец пищевода на переднюю стенку желудка.
Возраст пациентов колебался от 35 до 79 лет и в среднем составил 65,2±13,7 года. Мужчин оперировано 128 (80%), женщин ― 32 (20%). Соотношение мужчин к женщинам составило 4:1.
С целью уточнения локализации, распространенности опухолевого процесса, морфологической верификации и оценки объективного состояния всем пациентам с раком пищевода и кардии желудка проводили стандартный комплекс диагностических исследований, включающий: общеклиническое обследование; эзофагогастродуоденоскопию с биопсией; бронхоскопию; ультразвуковое исследование брюшной полости, забрюшинного пространства; рентгенологическое исследование легких, пищевода, желудка; рентгеновскую компьютерную томографию органов грудной и брюшной полостей (нативную и с внутривенным болюсным контрастным усилением).
Хирургическое вмешательство по поводу рака пищевода выполнено 97 пациентам, что составило 60,6%. В верхнегрудном отделе пищевода опухоль располагалась у 9 (9,3%) пациентов, среднегрудном отделе ― у 59 (60,8%) и нижнегрудном отделе пищевода ― у 29 (29,9%) пациентов. С кардиоэзофагеальным раком прооперировано 63 (39,3%) пациента. В соответствии с принятой Международной классификацией (1998) опухолей расположенных в кардиоэзофагеальном переходе по J.R. Siewert: I тип опухоли отмечен у 8 (12,7%) пациентов, II тип опухоли ― у 37 (58,8%) и III тип опухоли ― у 18 (28,5%) пациентов.
Гистологическая структура злокачественных опухолей пищевода представлена плоскоклеточным раком. Во всех случаях опухолей пищеводно-желудочного перехода, морфологически верифицирована аденокарцинома различной степени дифференцировки.
По стадиям опухолевого процесса пациенты распределились следующим образом: рак пищевода I-IIа стадии установлен у 39 (40,2%) пациентов; IIб-III стадия заболевания выявлена у 58 (59,8%).
Подавляющее большинство пациентов с раком пищеводно-желудочного перехода оперированы во II-IV стадии опухолевого процесса, что составило 50 (79,4%) человек. У 13 пациентов выявлена начальная I-IB стадия рака, что составило 20,6%.
Комбинированное лечение (лучевое + операция или химиотерапевтическое + операция) получили 26 пациентов, что составило 16,3%. В результате проведенного лечения, опухоль и регионарные метастазы у этих пациентов уменьшилась в размерах, восстановилась проходимость пищевода, что позволило выполнить им радикальную операцию.
Основным видом хирургического вмешательства при раке грудного отдела пищевода являлась одномоментная субтотальная резекция пищевода, верхней трети желудка с пластикой пищевода широким изоперистальтическим желудочным стеблем и формированием микрохирургического пищеводно-желудочного анастомоза в куполе плевры справа. При кардиоэзофагеальном раке выполнялась одномоментная проксимальная резекция желудка, резекция грудного отдела пищевода с наложением микрохирургического пищеводно-желудочного соустья на уровне дуги аорты или в куполе плевры справа (операция типа Льюиса).
Во время этих хирургических вмешательств использовалась прецизионная электрохирургическая техника, которая позволила оперировать анатомично и свести к минимуму кровопотерю. В среднем кровопотеря составляла 250 мл.
Учитывая особенности раннего лимфогенного метастазирования рака пищевода, всем пациентам выполнили лимфодиссекцию в объеме 2F (абдоминальная и медиастинальная лимфодиссекция до уровня верхней апертуры, Н. Ide и соавт., 1998 г.), а при кардиоэзофагеальном раке ― в объеме 2S (абдоминальная и медиастинальная лимфодиссекция до уровня бифуркации трахеи и выше).
При местнораспространенном раке грудного отдела пищевода и кардиоэзофагеального перехода, сопровождающимся врастанием опухоли в соседние органы и анатомические структуры 72 (45%) пациентам выполнены комбинированные операции типа Льюиса с наложением микрохирургического пищеводно-желудочного анастомоза. Основное хирургическое вмешательство у этих пациентов было дополнено: резекцией задней стенки перикарда (15 случаев), адвентиции аорты на уровне поражения (15), непарной вены (6), грудного протока (19), атипическими резекциями правого легкого (5), нижней лобэктомией правого легкого (2), ножек и кольца диафрагмы (38), медиастинальной плевры (19), спленэктомией (2). Всего резецировано 121 анатомический объект.
Высокий процент выполнения комбинированных операций свидетельствует о том, что пациенты со злокачественным поражением пищевода и кардиоэзофагеального перехода поступают в стационар в далеко зашедших стадиях заболевания.
Формирование микрохирургического пищеводно-желудочного анастомоза выполняли под оптическим увеличением 6-крат бинокулярной лупы с использованием набора микрохирургических инструментов и шовного материала, нити polydioxanone (PDS) 5/0, 6/0.
Рис. 1. Схема микрохирургического пищеводно-желудочного анастомоза по типу конец пищевода на переднюю стенку желудка
А ― способ наложения однорядного непрерывного серозно-мышечно-подслизистого шва на желудке и подслизисто-мышечно-адвентициального шва на пищеводе без захвата слизистой оболочки
Б ― окончательный вид пищеводно-желудочного анастомоза по типу конец пищевода на переднюю стенку желудка
Суть способа заключалась в следующем: формировали анастомоз по типу конец пищевода на переднюю стенку желудка путем наложения однорядного непрерывного микрохирургического шва без захвата слизистой оболочки с последующим укрытием соустья передней стенкой желудка отдельными серозно-мышечными швами (патент RU №2364352 от 2009 г.) (рис. 1, 2).
Рис. 2. Этапы формирования микрохирургического пищеводно-желудочного анастомоза
А ― формирование задней губы анастомоза
Б ― формирование передней губы анастомоза
В ― законченный вид сформированного анастомоза
Г ― формирование пищеводно-желудочного инвагината путем кутывания анастомоза передней стенкой желудка
Оценка состояния и функционирования пищеводно-желудочных анастомозов проводилась всем пациентам на основании данных эндоскопического, рентгенологического обследования и пробы на желудочно-пищеводный рефлюкс в положении Тренделенбурга на 14 сутки и через 3, 6, 12 месяцев после операции (рис. 3). Оценивалась проходимость анастомоза, сроки эпителизации, антирефлюксные свойства, ранние и поздние послеоперационные осложнения.
Рис. 3. Рентгенограммы пациента Д., 60 лет
А ― обзорная рентгенограмма грудной клетки пациента после дачи 20 мл «Урографин 76%». Сроки наблюдения ― 4-е сутки. Контрастное вещество свободно проходит через зону анастомоза, признаков сужения, деформации, несостоятельности в зоне соустья нет
Б ― при проведении пробы на желудочно-пищеводный рефлюкс в положении Тренделенбурга на 14-е сутки после операции, не отмечено заброса контрастного вещества в пищевод.
При выполнении фиброэзофагогастроскопии на 14-е сутки, через 3 и 6 месяцев после операции пищеводно-желудочное соустье находится в сомкнутом состоянии и при прохождении пищи (воды) оно открывается. Анастомоз свободно проходим для эндоскопа. Отмечено полное срастание слизистых оболочек пищевода и желудка без диастаза, некроза и нахождения хирургических нитей в зоне соустья (рис. 4).
Рис. 4. Вид функционирующего микрохирургического пищеводно-желудочного анастомоза. Эндофотографии при фиброэзофагогастро-скопии пациента Д., 60 лет. Срок наблюдения ― 14-е сутки
А ― соустье находится в сомкнутом состоянии
Б ― соустье открыто
Важным этапом в изучении процессов заживления и восстановления в зоне сформированного микрохирургического пищеводно-желудочного анастомоза является оценка макро- и микропрепаратов. Эта возможность представилась в случае, когда пациент умер на 5 сутки после операции типа Льюиса от острого инфаркта миокарда. Были изучены макропрепарат и гистотопограммы микрохирургического пищеводно-желудочного соустья (рис. 5).
Рис. 5. Микрохирургический пищеводно-желудочный анастомоз умершего пациента С., 69 лет на 5-е сутки после операции типа Льюиса от инфаркта миокарда
Б ― гистотопограмма зоны анастомоза. Окраска по Ван-Гизону. Фото через МБС 10. Ок.6, об.4
При визуальном изучении продольного среза анастомоза слизистые оболочки пищевода и желудка сопоставлены, отличаются по цвету. Диастаза, некроза, выворачивания в области микрохирургического шва нет. Лигатурные нити не видны. Отмечена полная эпителизация в области соустья.
Гистологическое изучение зоны микрохирургического шва пищевода и желудка на 5-е сутки выявило анатомическую целостность стенки. В области стыка слизистая оболочка пищевода плавно переходит в слизистую желудка. Благодаря ранней эпителизации зоны соустья более глубокие слои стенок органов изолированы от воздействия желудочного содержимого и проникновения инфекции. Подслизистые основы утолщены за счет разрастания рыхлой соединительной ткани, обеспечивая соустью высокую прочность и герметичность. Мышечные слои и серозные оболочки в области анастомоза утолщены, сопоставлены, сращены без грубой деформации и транспозиции. На гистологических препаратах четко видны места прохождения микрохирургического шва в виде микроотверстий с лигатурой без воспалительной инфильтрации. Лигатуры располагаются в глубоких слоях стенки пищевода и желудка, окруженные тонкой соединительной капсулой, некроз отсутствует.
Таким образом, морфологическое исследование сформированного пищеводно-желудочного анастомоза показало, что использование микрохирургического непрерывного шва без захвата слизистой оболочки, прецизионное оперирование обеспечивает правильное анатомическое сопоставление слоев стенок сшиваемых органов. Соустья заживают по типу первичного натяжения на 5-е сутки с сохранением просвета и функции. Ранняя эпителизация зоны соустья исключает возникновение несостоятельности швов и развитие анастомозита.
Результаты и обсуждение
При операциях с формированием микрохирургических пищеводно-желудочных анастомозов не отмечено ни одного случая таких грозных ранних послеоперационных осложнений, как несостоятельность пищеводно-желудочного анастомоза, некроз желудочного трансплантата. Отмечено снижение не только ранних, но и поздних послеоперационных осложнений, напрямую влияющих на качество жизни пациентов, перенесших операцию типа Льюиса.
В раннем послеоперационном периоде у 10 (6,3%) пациентов отмечены такие осложнения, как РДСВ ―– 4 (2,5%) случая, инфаркт миокарда ― 3 (1,9%), ТЭЛА ― 2 (1,3%), пневмония ― 1 (0,6%). Умерло в раннем послеоперационном периоде 7 (4,4%) пациентов.
В позднем послеоперационном периоде осложнения отмечены у 11 (6,9%) пациентов. Из них у 8 (5,0%) пациентов выявлены рефлюкс-эзофагиты, у 3 (1,9%) ― рубцовые стенозы. Летальных случаев не было.
Вывод
Таким образом, клиническое использование микрохирургических пищеводно-желудочных анастомозов при резекции пищевода и кардии желудка позволило значительно улучшить результаты операции, избежать развития серьезных осложнений, как в раннем, так и в отдаленном послеоперационном периоде. Созданные безопасные, функционально активные пищеводно-желудочные соустья обеспечивают высокое качество жизни пациентам.
Эндопротезирование пищевода саморасширяющимися стентами
Основной целью стентирования пищевода является улучшение качества жизни неоперабельных больных.
Перед постановкой стента проводится тщательное обследование пациента. Для установления диагноза, уточнения протяженности опухоли выполняется рентгеноскопия с бариевой взвесью или водорастворимым контрастным веществом и эндоскопическое исследование с биопсией. Для стадирования опухоли и оценки операбельности больного используются УЗИ, КТ и МРТ. Для эндопротезирования применяются саморасправляющиеся стенты таких фирм, как «M. I. Tech», Ю. Корея, FerX-ELLA Boubella, Чехия и др.
Стентирование выполняется под рентгенологическим контролем, в положении пациента на левом боку, под внутривенной седацией с помощью эндоскопов. При возможности прохождения эндоскопа через сужение, можно осуществлять только эндоскопический контроль. При эзофагогастродуоденоскопии определяли диаметр просвета и протяженность стеноза для подбора эндопротеза. Верхний и нижний край стента должны находиться как минимум на 2 см выше и ниже границ стенозированного участка, кроме того, необходимо учитывать факт небольшого укорочения стента при его расправлении. Поэтому длина эндопротеза должна на 5-6 см превышать протяженность поражения.
При необходимости маркировка границ стеноза осуществляется несколькими способами. Под рентгенологическим контролем, ориентируясь на изображение дистального конца эндоскопа, на уровне верхнего и нижнего краев сужения на коже устанавливали рентгеноконтрастные метки, которые фиксировали лейкопластырем. Границы опухоли можно промаркировать клипсами с помощью эндоскопического клипатора или путем введения в подслизистый слой 1 мл водорастворимого контрастного вещества. Наиболее удобно и надежно маркировать границы поражения, если это необходимо, путем клипирования или инъекционным методом, поскольку метки на коже легко смещаются даже при небольшом изменении положения тела больного, а при локализации поражения в кишке по ним вообще очень трудно ориентироваться. После маркировки границ под визуальным контролем устанавливали направляющую струну ниже зоны поражения. С этой целью в ряде случаев использовали малокалиберные эндоскопы. При поражениях пищевода, кардии, пищеводного анастомоза эндоскоп извлекали, оставляя проводник. Дальнейшие манипуляции выполняются под рентгенологическим или эндоскопическим контролем. Стент поставляется фирмой-производителем в комплекте со специальным устройством для его введения. Это устройство со сжатым металлическим сетчатым стентом внутри вводится в зону поражения по направляющей струне, ориентируясь на ранее установленные метки. После этого постепенно, очень медленно стягивается оболочка, удерживающая стент в собранном состоянии, контролируя рентгенологически или визуально положение стента и степень его раскрытия. Помимо меток, маркирующих границы опухоли, в самом стенте также имеются рентгеноконтрастные метки, что существенно облегчает контроль положения эндопротеза. Рука, удерживающая доставочное устройство, должна быть плотно прижата к телу, то есть ее положение обязательно следует зафиксировать, иначе при стягивании наружной оболочки стент может быть смещен. Допускается коррекция положения стента вместе с доставочным устройством путем подтягивания, однако смещать уже частично раскрытый стент вперед нельзя из-за опасности его повреждения. Если возникает необходимость в перемещении стента вперед, то следует вначале вновь убрать стент в наружный футляр. Это возможно сделать в том случае, если стент был раскрыт менее чем наполовину (до прохождения контрольной метки на доставочном устройстве). В непораженной части пищеварительной трубки стент раскрывался полностью, в зоне стеноза — частично, ориентировочно на 60‑80%. После полного раскрытия стента наружную оболочку, доставочное устройство с оливой на дистальном конце и струну извлекали. Затем эндоскопически контролируется положение эндопротеза.
Спустя 2-3 часа после вмешательства больным разрешается холодное питье. Полное раскрытие протеза наступает через 24-72 часа, что определяется при обзорной рентгеноскопии, эвакуация оценивается при рентгенографии с водорастворимым контрастным веществом или жидкой бариевой взвесью.
В случае адекватного положения протеза больному разрешали прием полужидкой и кашицеобразной пищи. В последующем больным рекомендовали дробное питание кашицеобразной пищей, заканчивая каждый прием пищи несколькими глотками теплой воды для промывания стента.
Частота миграции непокрытых стентов составляет 0-3% и повышается до 6% при стентировании зоны кардии. Частота миграции покрытых стентов колеблется от 10% до 30%, повышается при стентировании пищеводно-желудочного перехода. Отмечены редкие случаи компрессии трахеи после стентирования стриктур верхней трети пищевода. Если произошла миграция, то коррекцию положения стента можно выполнить при эзофагоскопии: с помощью биопсийных щипцов протез за лассо подтягивается в адекватную позицию.
Повторные вмешательства (эндоскопическая реканализация при рестентировании) нередки (8-35%) и в первую очередь выполняются при прорастании опухолью непокрытых стентов. Ретроспективные исследования показали, что рецидив дисфагии в результате прорастания опухолью непокрытых стентов развивается в 60% случаев. При покрытых протезах повторная дисфагия развивается из-за обрастания опухолью проксимального или дистального краев стента, а в половине случаев за счет роста неопухолевой ткани (гиперплазия слизистой оболочки, грануляции, фиброз). Такие осложнения, как эрозивное кровотечение встречаются в 3‑10% наблюдений, язвенный эзофагит — в 7%, перфорация или свищи — в 5%, перелом или разрушение конструкции стента — в 2%. M. Q. Wang с соавт. установили, что опасные для жизни осложнения (массивное кровотечение, перфорация, свищи, компрессия трахеи) наиболее часто развиваются при стентировании проксимальной трети пищевода. Для лечения рецидивного стеноза пищевода могут быть использованы Nd: YAG лазерная деструкция, ФДТ, аргоно-плазменная коагуляция, инъекция этанола или повторное стентирование.
Эндопротезирование саморасправляющимися стентами обеспечивает достаточно широкий просвет пищевода, полноценное питание, как правило, не требует повторных лечебных вмешательств, сопровождается умеренным болевым синдромом, благодаря чему повышается качество жизни этой категории больных.
Что такое атрезия пищевода? Причины возникновения, диагностику и методы лечения разберем в статье доктора Вавилова А. С., детского хирурга со стажем в 6 лет.
Определение болезни. Причины заболевания
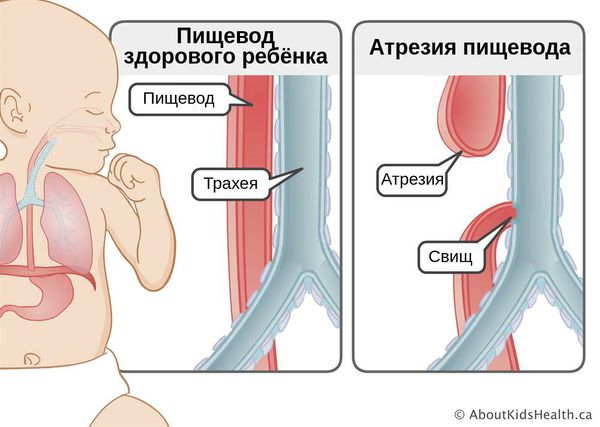
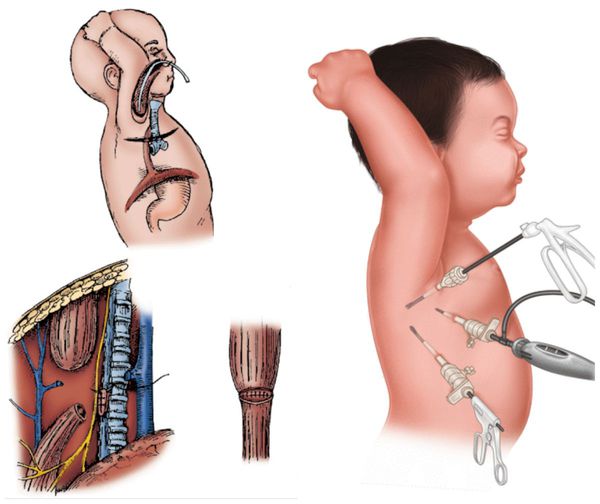
Атрезия пищевода — это врождённый порок развития пищевода, при котором верхняя и нижняя часть пищевода не соединяются. В некоторых случаях при атрезии сегменты пищевода сообщаются с трахеей. Из-за этого дефекта пища не может попасть в желудок и задерживается в верхнем «слепом» конце пищевода. При наличии свища с трахеей, пища (или слюна, если кормление младенца ещё не начато) попадает в лёгкие, что вызывает тяжёлую пневмонию. Без хирургического вмешательства на ранних сроках атрезия пищевода приводит к смерти младенца.
Достоверных причин появления атрезии пищевода не установлено. У развития пороков плода, в том числе атрезии пищевода, могут быть различные причины:
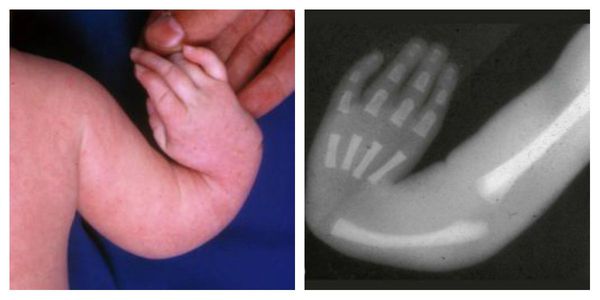
Атрезия пищевода встречается как в изолированной форме, так и в вместе с другими аномалиями, которые собраны в специальную ассоциацию VACTERL. В неё входят аномалии позвоночника, атрезия ануса, пороки сердца, аномалии почек, дефекты лучевой кости.
Атрезия пищевода может сопутствовать синдрому Чарга — Стросса (аутоиммунной аномалии), синдрому Гольденхара (дефекту в развитии зубов, ушной раковины, глаз и лица), трисомии (наличию трёх хромосом вместо двух в клетках) и другим врождённым порокам развития.
Симптомы атрезии пищевода
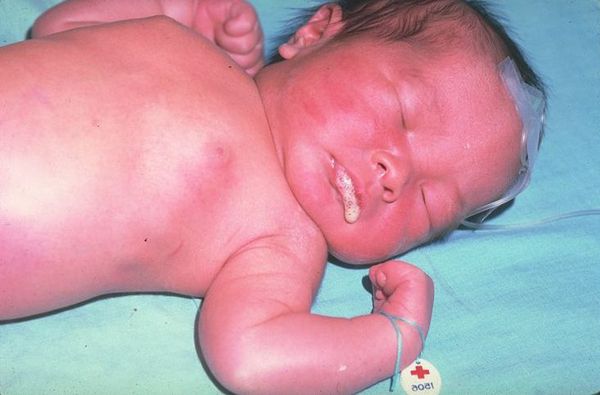
Заподозрить наличие атрезии пищевода можно уже в первые минуты жизни новорождённого. Ребёнок не может проглотить слюну, поэтому акушеры наблюдают повышенное слюнотечение (гиперсаливацию). Один из самых характерных признаков — через нос или рот младенца начинает идти пена.
Проблемы выясняются сразу при первом кормлении: ребёнок будет давиться пищей. При атрезии пищевода полностью или частично нарушается прохождение пищи по пищеводу. В некоторых случаях может возникнуть синюшность кожи (цианоз) из-за недостатка кислорода в крови — в дыхательные пути попадает проглоченная пища и мешает дышать. Также отмечается рвота неизменённым молоком или смесью.
О наличии трахеопищеводного свища говорят приступы кашля во время кормления. Сильнее они проявляются при горизонтальном положении ребёнка, наблюдаются одышка и хрипы.
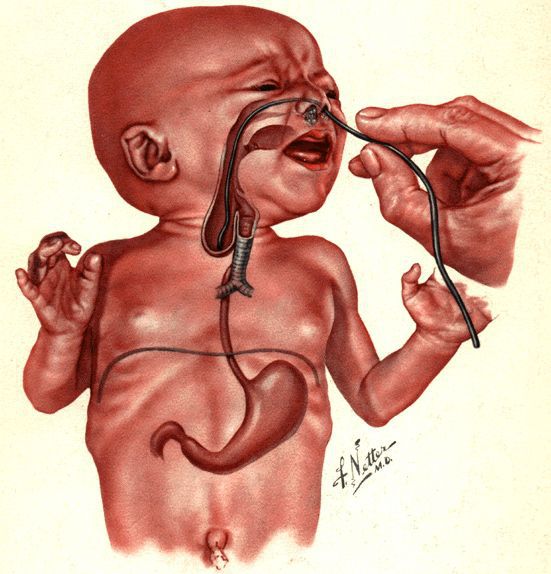
Младенцу с такими симптомами установливают назогастральный зонд. Если он упирается в препятствие, заворачивается и выходит через рот, то с большой вероятностью можно предполагать наличие атрезии пищевода.
Патогенез атрезии пищевода
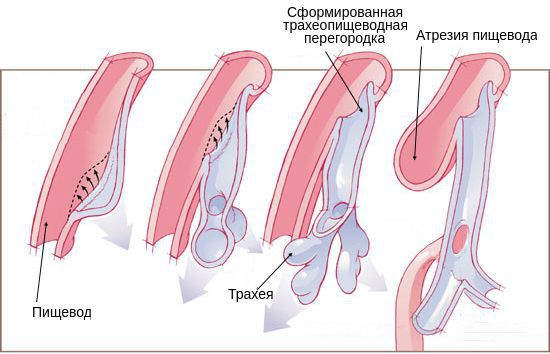
Возникновение атрезии пищевода связано с нарушением формирования у эмбриона головного отдела первичной кишки во время беременности. Так как трахея и пищевод формируются из одного зачатка, на ранних стадиях они сообщаются. На 4-5 неделе развития эмбриона пищевод и трахея разделяются на два разных канала. При нарушении направления и скорости роста тканей складываются условия для формирования атрезии пищевода.
Классификация и стадии развития атрезии пищевода
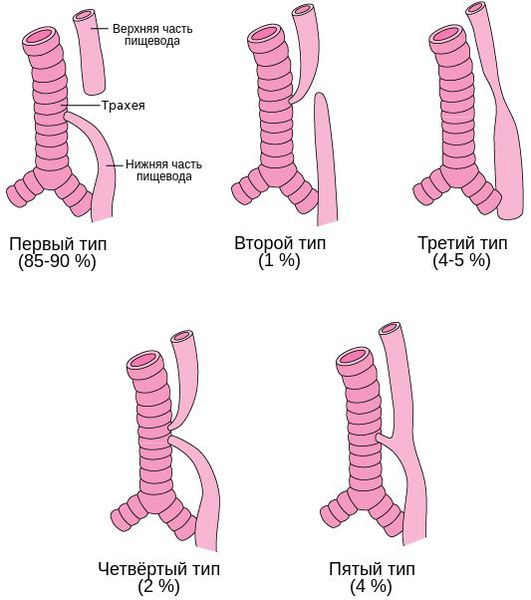
Встречается несколько основных анатомических вариантов атрезии пищевода:
Трахеопищеводный свищ и атрезия пищевода чаще всего наблюдаются как комбинированная аномалия, но могут встречаться и как изолированные пороки развития.
Таким образом, можно выделить три основные формы данного заболевания:
Осложнения атрезии пищевода
Диагностика атрезии пищевода
Опыт диагностики атрезии пищевода на УЗИ во время беременности не распространён широко, поэтому атрезия зачастую диагностируется уже в постнатальном периоде.
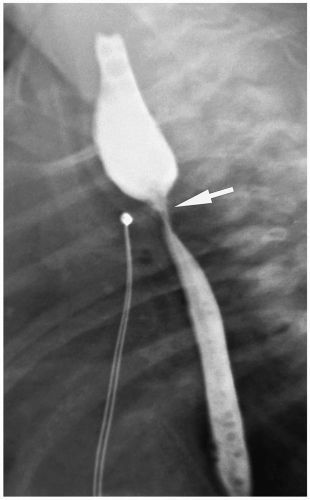
После рождения ребёнка при подозрении на атрезию пищевода диагностика проводится незамедлительно. В родильном зале в пищевод вводится желудочный зонд. При наличии атрезии зонд пройдёт на глубину 7-10 см, упрётся в слепой конец верхнего сегмента и, при дальнейшем продвижении, появится в полости рта. Во время зондового исследования также проводится проба Элефанта: через зонд шприцем вводится воздух, и при атрезии со слепым верхним сегментном воздух с шумом выходит наружу.
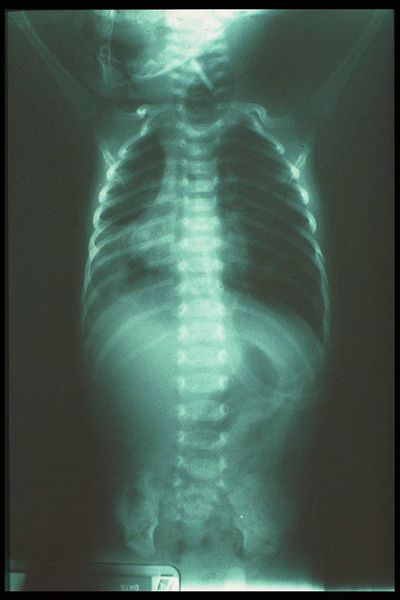
Если пробы с желудочным зондом подтвердили наличие атрезии, ребёнка переводят в хирургический стационар и делают рентгенологическое обследование.
На обследовании выполняются рентгеновские снимки грудной клетки и брюшной полости, предварительно в пищевод устанавливают рентген-контрастный зонд. Исследование проводится в прямой проекции в вертикальном положении ребёнка. Оценивают уровень стояния зонда (свёрнутый зонд в слепом верхнем сегменте); газонаполнение желудка и кишечника (при наличии трахео-пищеводного свища между нижним сегментом и трахеей будет определяться воздух в брюшной полости, при отсутствии воздуха в желудке и кишечнике исключается наличие нижнего трахеопищеводного свища).
Также проводится рентген-контрастное исследование. Через зонд в верхний сегмент пищевода вводится не более 1 мл контраста. При наличии верхнего трахеопищеводного свища, кроме пищевода окрашивается ещё и трахеобронхиальное дерево.
Во время проведения рентгенологического обследования можно выявить сопутствующие патологии — непроходимость кишечника, пороки развития позвоночника и пневмонию.
В виду высокой вероятности сочетанных аномалий проводятся дополнительные обследования — УЗИ сердца, УЗИ мочевыделительной системы, нейросонография — ультразвуковое исследование головного мозга.
Параллельно с рентгенологическим обследованием проводится и общеклиническое: общий анализ крови, биохимический анализ крови, коагулограмма, определение газового состава крови, группы крови с фенотипом [1] [4] [5] [7] [9] [10] [13]
Лечение атрезии пищевода
Каждый ребёнок с подозрением на атрезию пищевода должен быть переведён в специализированный стационар, где при подтверждения диагноза начнётся лечение.
Консервативного лечения атрезии пищевода не существует. Коррекция порока — только хирургическое лечение. Операция проводится после стабилизации состояния ребёнка и коррекции нарушений метаболизма. Готовность ребёнка к операции определяют по результатам лабораторных показателей и всех проведённых обследований. Предоперационная подготовка занимает от 12 до 24 часов.
В некоторых случаях проводится экстренное лечение. Показанием для экстренной операции могут быть сопутствующие патологии (например, дуоденальная непроходимость, или атрезия кишечника), а также осложнения, связанные с наличием широкого трахеопищеводного свища и невозможностью проводить адекватную искусственную вентиляцию лёгких. Экстренное лечение проводится в первые часы после выявления патологии.
Цель операции — восстановление проходимости пищевода, соединение его разобщённых отделов и устранение трахеопищеводного свища.
В зависимости от технической оснащённости клиники и квалификации хирурга оперативное лечение проводят традиционным способом (открытая операция — торакотомия), или с помощью эндоскопического оборудования (торакоскопия) [2] [4] [7] [8] [14]
Этапная коррекция
Предпочтение к этапному лечению отдаётся у детей с нестабильной работой сердца и лёгких и детей с экстремально низкой массой тела. Этапное лечение также проводится при большом расстоянии между сегментами пищевода. Расстояние между сегментами пищевода, превышающее 2-3 см, считается противопоказанием к наложению первичного анастомоза (сшиванию концов пищевода в единый канал).
Первым этап коррекции: устранение трахеопищеводного свища и наложение гастростомы — специальной трубки, ведущей в желудок, с помощью которой можно искусственно подавать пищу.
Дальнейшая коррекция: наложение анастомоза (сшивание пищевода) или пластика пищевода с использованием тканей других органов. Предпочтительный орган для выполнения пластики пищевода — ободочная толстая кишка.
Трудности в определении объёмов оперативного вмешательства возникают у детей с сочетанными пороками желудочно-кишечного тракта. Действия врачей в таких случаях для каждого ребёнка определяются индивидуально в зависимости от особенностей патологии. Но принцип ведения таких больных сводится к единому постулату: провести как можно меньше вмешательств с наиболее оптимальным эффектом.
Наиболее часто атрезия пищевода сочетается с высокой и низкой кишечной непроходимостью. Например, с атрезией мембраны двенадцатиперстной кишки или атрезией анального отверстия и прямой кишки.
При сочетании атрезии пищевода с высокой кишечной непроходимостью на первом этапе целесообразно наложить анастомоз пищевода и устранить трахеопищеводный свищ. Затем проводится радикальная операция для устранения кишечной непроходимости. Чтобы избежать в послеоперационном периоде застойные явления в желудке, нужно установить гастростому. В случае, если пришлось сшивать кишечник, также необходима установка трубки для внешнего питания.
Прогноз. Профилактика
При изолированных формах атрезии пищевода выживаемость достигает 90-100 %. При тяжёлых сочетанных аномалиях — значительно ниже, до 30-50 %.
Для прогноза по выживаемости в случае с артезией используются классификации по Waterston, Spitz, Poenaru. Данные классификации являются «оценочными» и используются больше для статистических измерений. На практике они не используются. Для примера приведём классификацию по Waterson:
Осложнения после операции
В раннем послеоперационном периоде могут встречаться такие осложнения, как несостоятельность швов анастомоза пищевода и восстановление трахеопищеводного свища.
Если после начала кормления ребёнка в интубационной трубке появляется смесь, можно заподозрить, что трахеопищеводный свищ образовался снова. О нарушении герметичности анастомоза говорит появление слюны в страховочном дренаже в зоне анастомоза. В таких случаях для дополнительной диагностики проводится рентгенологическое исследование с использованием водорастворимых контрастных веществ. При обнаружении «утечки» проводится повторное оперативное вмешательство с целью устранения несостоятельности швов на пищеводе или трахее.
К поздним послеоперационным осложнениям можно отнести стеноз пищевода — канал становится более узким из-за рубцов. Возникает он обычно не ранее четырёх недель после проведённого оперативного вмешательства. Ребёнок начинает отказываться от еды, появляются явления дисфагии — затрудняется глотание, комок пищи не может пройти дальше по пищеводу.
В ближайшие годы после оперативного лечения также могут отмечаться явления дисфагии — расстройства акта глотания и прохождения пищевого комка, связанные с желудочно-пищеводным рефлюксом или стенозом пищевода. Поэтому все дети, прооперированные из-за атрезии пищевода, подлежат постоянному наблюдению [1] [7]
Профилактика
Так как достоверных причин возникновения атрезии пищевода не установлено, специфических мер профилактики возникновения данного порока развития не существует.
Чтобы избежать появление аномалий развития, до или во время наступления беременности женщинам стоит придерживаться общих рекомендаций ВОЗ: