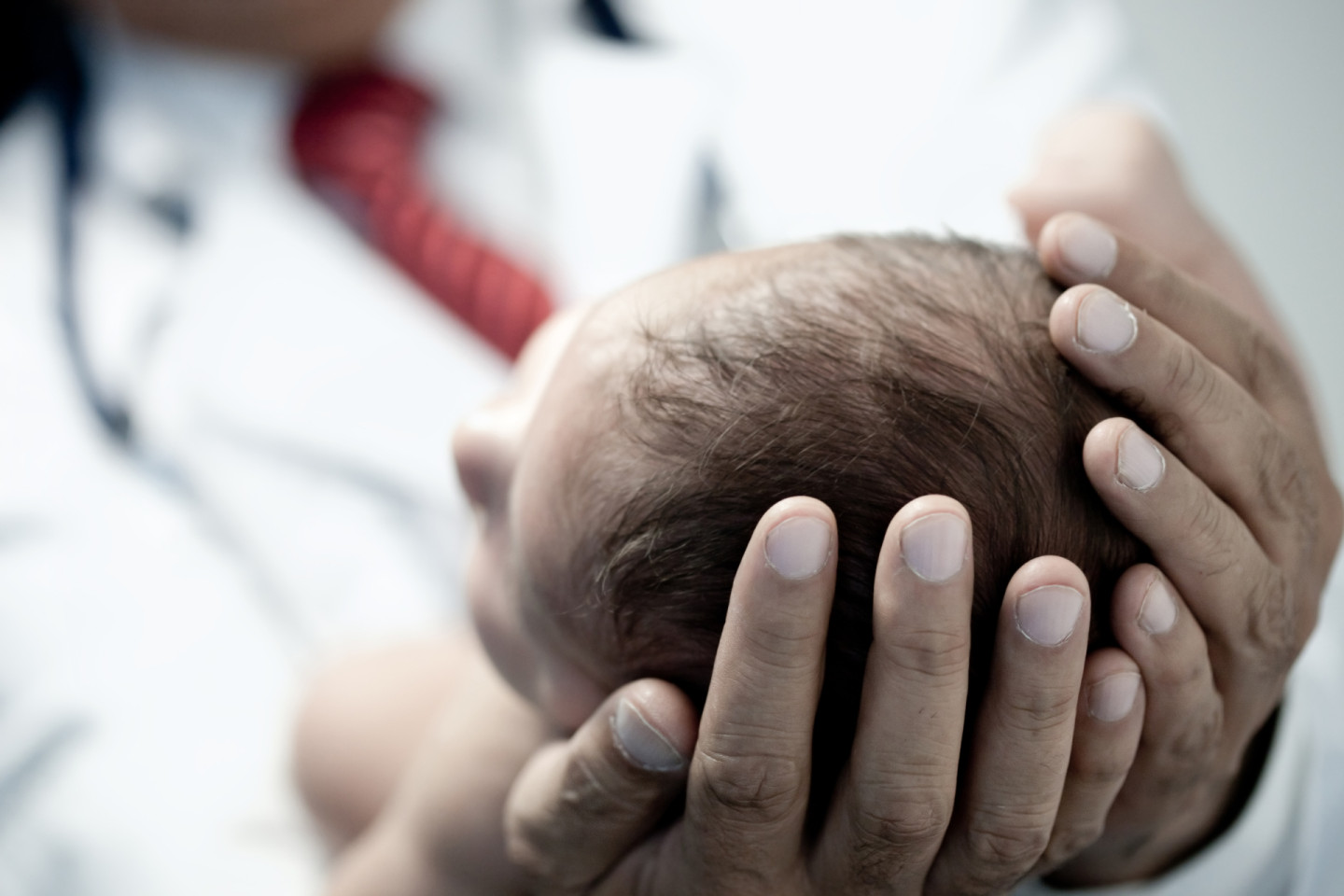
Как диагностируют и лечат спинальную мышечную атрофию
О спинальной мышечной атрофии (СМА) — тяжелом редком генетическом заболевании — стали активно говорить в обществе и СМИ лишь несколько лет назад, хотя само заболевание, конечно, известно науке давно. Впервые оно было описано в 1891 году австрийским неврологом Г. Верднигом и затем в 1892 году немецким неврологом Й. Гоффманом.
Сегодня оживление вокруг проблематики СМА вызвано тем, что лишь относительно недавно благодаря активному развитию фармацевтической промышленности и генной терапии появились препараты, способные существенно замедлить прогрессирование заболевания. До этого момента болезнь считалась неизлечимой, а постановка диагноза «СМА» была равноценна приговору.
В последние годы о СМА рассказывают пациентские и благотворительные организации, медицинские работники, СМИ, а отдельные люди и фонды собирают средства на покупку дорогостоящих лекарств для таких больных. В результате самое общее представление о СМА имеют и многие обычные люди, далекие от медицины. Например, знают, что оно связано с тяжелой инвалидностью, сильным ограничением подвижности и что цены на спасительные лекарства от СМА исчисляются десятками миллионов рублей.
Что сегодня известно о СМА науке? Почему лечение этой болезни так дорого стоит? Как сегодня живут пациенты с этим диагнозом? Давайте разбираться.
Автор статьи — Кристина Невмержицкая, врач-невролог, заведующая отделением неврологии Областной детской клинической больницы Екатеринбурга, медицинский эксперт благотворительного фонда «Семьи СМА»
Что такое СМА
СМА — это аутосомно-рецессивное нервно-мышечное заболевание, характеризующееся прогрессирующими симптомами вялого паралича и мышечной атрофии. СМА одно из самых распространенных редких (орфанных) заболеваний. Распространенность СМА составляет 1 на 6–10 тыс. новорожденных. Согласно официальным данным, в России сегодня 890 детей со СМА. Каждый год рождается около 200 детей с этим диагнозом [1].
При СМА из-за генетической поломки возникает недостаток особого белка SMN (survival motor neuron). Это провоцирует постепенную гибель α-мотонейронов спинного мозга, которые иннервируют скелетные мышцы и отвечают за их сокращение.
В синтезе белка SMN участвуют два гена — SMN1 и SMN2. Ген SMN1 основной, он кодирует 85% белка. Второй ген SMN2 — оставшиеся 15% белка. Таким образом, если из-за мутации ген SMN1 не работает, единственным источником информации о белке SMN становится ген SMN2. Однако у больных СМА разное количество копий гена SMN2. Чем больше таких копий, кодирующих белок SMN, тем, как правило, легче течение болезни и благоприятнее прогноз. Количество копий гена SMN2 устанавливается путем генетического анализа.
Глобально у всех больных СМА наблюдается прогрессирующая мышечная слабость, ухудшение или постепенная потеря амплитуды движений, нарушения дыхания и глотания. При этом у больных сохраняется интеллект, способность к обучению и выполнению профессиональных навыков.
Как наследуется СМА
СМА — генетическое заболевание с аутосомно-рецессивным типом наследования. Это значит, что родители ребенка со СМА могут быть носителями дефектного гена SMN1, при этом заболевание не проявляется, а сами они могут не подозревать о риске передать его потомству. В случае если оба родителя передадут поврежденный ген ребенку, СМА разовьется у него с вероятностью 25%.
Если же ребенок получит поврежденный ген только от одного родителя, то не будет иметь симптомов заболевания, а так же, как и родители, будет носителем этого дефектного гена. Вероятность этого составляет 50%.
Типы СМА
В настоящее время принято выделять несколько типов спинальной мышечной атрофии на основании возраста появления первых симптомов и максимальных двигательных умений больного. Каждый тип при естественном течении заболевания связан с разной прогнозируемой продолжительностью жизни. По результату генетического анализа тип СМА установить нельзя.
СМА не зря называют коварным заболеванием. Нередко его признаки появляются внезапно, на фоне нормального общего развития, после чего все приобретенные навыки — удержания головы, сидения, ползания, стояния — постепенно теряются.
Классических типов СМА пять. Отдельно выделяют СМА 0 и IV типов [2].
СМА 0
СМА 0 типа нередко объединяют с I типом СМА. Он также, как и I тип, имеет самое тяжелое течение. СМА 0 типа проявляется еще внутриутробно — ребенок начинает менее активно шевелиться. С первых дней жизни у новорожденного наблюдаются резко сниженная спонтанная двигательная активность и мышечная гиподинамия, отсутствие сухожильных рефлексов, возникают проблемы с дыханием и глотанием.
Продолжительность жизни детей с этим типом СМА составляет несколько недель.
СМА I
Самый тяжелый тип СМА. Первые признаки заболевания возникают в возрасте до шести месяцев. Как правило, родители первыми замечают тревожные симптомы: ребенок не держит голову, не переворачивается и не может сидеть без посторонней поддержки. Дети со СМА I типа очень слабые, не могут в полную силу кричать и кашлять, испытывают трудности с принятием пищи, глотанием, дыханием и отхождением мокроты, в результате чего у них высок риск осложненного течения респираторных заболеваний.
Ожидаемая продолжительность жизни таких больных составляет меньше двух лет. Более ⅔ детей со СМА не доживают до двух лет и погибают в результате развития дыхательной недостаточности из-за слабости дыхательной мускулатуры.
СМА II
Данный тип СМА протекает медленнее и впервые проявляется в возрасте от шести до 18 месяцев. Главный признак — ребенок с трудом встает на ноги, в большинстве случаев у него вовсе не получается удерживать вертикальное положение тела. Ходить такие дети не могут. Также наблюдается задержка моторного развития, дрожание рук, сколиоз вследствие слабости мышц и контрактуры суставов. Больным может потребоваться инвалидная коляска. Вкупе с другими приспособлениями — поддержками, упорами — это позволяет зафиксировать оптимальное положение тела пациента.
Ожидаемая продолжительность жизни больных с этим типом СМА — 20–40 лет.
СМА III
Для третьего типа СМА характерно стабильное развитие больных до определенного возраста. Они могут сидеть, стоять и ходить. Затем болезнь проявляет себя — из-за прогрессирующей слабости мышц нижних конечностей походка постепенно становится неустойчивой. В ряде случае пациенты теряют способность ходить.
Продолжительность жизни больных со СМА III типа, как правило, такая же, как у обычных людей.
СМА IV
Этот тип СМА считается самым легким. Он проявляется уже во взрослом возрасте — после 25 лет. У таких больных наблюдаются умеренные двигательные нарушения, мышечная слабость, тремор. В ряде случаев из-за прогрессирования заболевания теряется способность ходить.
Диагностика СМА
Крайне важно установить диагноз как можно раньше, чтобы начать лечение и реабилитацию [3], [4].
Для подтверждения диагноза обычно проводят молекулярно-генетический анализ. Он показывает, имеется ли у больного дефект в гене SMN1, а также число копий гена SMN2. Анализ может быть назначен любым врачом, заподозрившим СМА. Педиатр и невролог может заметить настораживающее отставание развития ребенка от возрастных норм, поэтому родителям важно вовремя проводить все плановые осмотры ребенка и самим наблюдать за его физическим развитием.
При необходимости могут быть назначены и другие исследования, в том числе дополнительный генетический анализ, электромиография, некоторые лабораторные исследования, которые в большей степени служат для исключения похожих заболеваний. После уточнения диагноза требуется осмотр несколькими узкими специалистами для оценки факторов риска развития дыхательной недостаточности, ортопедических проблем, трудностей кормления и откашливания.
Очень важно, чтобы с каждым больным ребенком работала мультидисциплинарная команда специалистов, знающих все аспекты и нюансы лечения и реабилитации больных СМА.
Лечение СМА
Сегодня для лечения СМА в мире применяются три препарата.
Крупнейшие мировые фармацевтические компании параллельно исследуют и разрабатывают лекарства. В том числе оценивается эффективность увеличения доз препаратов, тестируются различные способы введения и комбинации лекарств.
Два из трех разработанных препаратов подходят для лечения всех типов СМА и на всех этапах. Однако чем раньше начинается лечение, тем лучшего эффекта можно достичь. Данная группа лекарств влияет на работу гена SMN2, который, в свою очередь, кодирует белок SMN, отвечающий за выживание нейронов спинного мозга. Препараты позволяют стабилизировать течение заболевания, улучшить двигательные функции больного и приобрести новые моторные навыки.
Третий революционный препарат для лечения СМА у детей — продукт генной терапии. При помощи вирус-вектора препарат доставляет синтетическую функциональную копию гена SMN1 в нейроны спинного мозга. В результате лечения в моторных нейронах, лишенных гена SMN1, восстанавливается продуцирование белка SMN. Дозировка этого лекарства устанавливается индивидуально для каждого пациента в зависимости от веса. Безопасность и эффективность препарата установлены у детей в возрасте до двух лет или с весом до 21 кг. Лекарство применяется однократно — вводится пациенту путем внутривенной инфузии в течение одного часа. Из-за дороговизны разработка стоимость такого лечения достигает 150 млн руб.
На сегодняшний день любая медикаментозная терапия пациентам со СМА должна назначаться специалистами, имеющими достаточный опыт в ее применении.
Жизнь со СМА: как помочь больному
До появления препаратов для лечения СМА больным оказывалась только паллиативная помощь, призванная максимально облегчить симптомы [5].
Теперь речь идет о реабилитации, однако отработанных эффективных методик пока мало. На данный момент с уверенностью можно говорить только об эффективности физической терапии и гидрокинезотерапии.
Огромную роль в реабилитации больного со СМА играют его близкие. Вместе в врачами разных профилей они образуют единую команду, совместными усилиями которой ребенку могут быть обеспечены максимально эффективная системная реабилитация и уход.
Физическая терапия
Из-за общей мышечной слабости больные СМА не могут совершать движения в том же объеме, что здоровые люди. Из-за этого возникает риск развития контрактур суставов, которые со временем могут стать постоянными и ограничивать движения. Лечебная физкультура включает комплексы упражнений по восстановлению гибкости и общих функциональных возможностей. Упражнения подбираются индивидуально для каждого пациента в зависимости от особенностей его здоровья. Например, для полностью лежачих больных занятия ставят целью в том числе увеличение объема и амплитуды активных/пассивных движений в любом сегменте тела и конечностей. У сидячих пациентов — повышение мобильности.
В лечебной физкультуре также применяются различные вспомогательные устройства и приспособления. Например, вертикализатор позволяет улучшить прочность костей и может использоваться в домашних условиях.
Гидрокинезотерапия
Гидрокинезотерапия представляет собой комплекс водных лечебных упражнений, дополняемый подводным массажем и ортопедическими приспособлениями.
Упражнения проходят в специально оснащенном бассейне при оптимальной температуре воды. В целом вода — это дружественная среда для больных СМА, в том числе за счет снятия нагрузки на позвоночник, суставы и сердце. Занятия позволяют укрепить все группы мышц, способствуют восстановлению двигательных функций, повышают общий тонус пациентов и очень нравятся детям.
Где узнать о СМА больше
SMA Europe — европейская пациентская организация, созданная в 2006 году. Она объединяет пациентские и исследовательские организации всей Европы, посвященные СМА.
«Семьи СМА» — российская пациентская организация, часть SMA Europe, созданная в 2015 году. На сайте представлена актуальная информация о СМА для пациентов и их семей, в том числе последние новости о законодательных аспектах и фармацевтическом рынке. Работает горячая линия.
TogetherInSMA— международный сайт, созданный для информирования пациентов со СМА и их семей. Здесь на русском языке можно получить общую информацию о СМА, доступных методах лечения, найти практические руководства по уходу за больными и другие полезные сведения.
Вниманиесма.рф — информационный портал, созданный при поддержке второй по величине в мире фармацевтической компании. Ресурс полностью посвящен симптоматике СМА, в том числе первым тревожным симптомам заболевания.
Узнать о том, как поддержать людей с редкими (орфанными) заболеваниями можно на сайте «Редкое искусство помогать» и в аккаунте @rare_art.
Важно помнить, что ни информация данных ресурсов, ни эта статья не заменяют очную консультацию у медицинского специалиста по любым вопросам, связанным с диагностикой и лечением СМА.
Публикации в СМИ
Амиотрофии
Амиотрофия — нарушение трофики мышц, сопровождающееся истончением мышечных волокон и уменьшением их сократительной способности, обусловленное поражением нервной системы: мотонейронов (ядра ствола мозга, передних рогов спинного мозга — спинальные амиотрофии) или периферических нервных волокон (невральные амиотрофии).
Амиотрофии наследственные — общее название группы чувствительных и двигательных невропатий, а также других заболеваний, дифференцируемых по электрофизиологическим критериям и сочетанным нарушениям (например, атаксии, ретинит, глухота).
• Невральная амиотрофия Шарко–Мари–Тута — см. Болезнь Шарко–Мари–Тута.
• Спинальная амиотрофия Верднига–Хоффманна (*253300, 5q, ген SMA, r ): проявляется на первом году жизни (при медленном течении — в возрасте до 4 лет). Прогрессирующая дегенерация двигательных нейронов передних рогов спинного мозга и ствола мозга. Клинически: периферические параличи и амиотрофии конечностей и туловища, слабость, бульбарные симптомы; различают три формы заболевания: врождённую, раннюю детскую и позднюю. Синонимы: Верднига–Хоффманна болезнь, наследственная спинальная амиотрофия, атрофия семейная спинальная детского возраста, Верднига–Хоффманна прогрессирующая мышечная атрофия.
• Спинальная юношеская псевдомиопатическая мышечная атрофия Кугельберга–Веландер (*253600, r ; *158600, Â ): медленно прогрессирующая атрофия мышц проксимальных отделов конечностей, обусловленная поражением мотонейронов передних рогов спинного мозга; проявляется слабостью, непроизвольными сокращениями отдельных мышц; начало заболевания в возрасте от 2 до 17 лет. Синонимы: атрофия псевдомиопатическая, дистрофия мышечная прогрессирующая с фибриллярным подёргиванием, Кугельберга–Веландер болезнь, юношеская (ювенильная) мышечная атрофия.
МКБ-10 • G12 Спинальная мышечная атрофия и родственные синдромы
Код вставки на сайт
Амиотрофии
Амиотрофия — нарушение трофики мышц, сопровождающееся истончением мышечных волокон и уменьшением их сократительной способности, обусловленное поражением нервной системы: мотонейронов (ядра ствола мозга, передних рогов спинного мозга — спинальные амиотрофии) или периферических нервных волокон (невральные амиотрофии).
Амиотрофии наследственные — общее название группы чувствительных и двигательных невропатий, а также других заболеваний, дифференцируемых по электрофизиологическим критериям и сочетанным нарушениям (например, атаксии, ретинит, глухота).
• Невральная амиотрофия Шарко–Мари–Тута — см. Болезнь Шарко–Мари–Тута.
• Спинальная амиотрофия Верднига–Хоффманна (*253300, 5q, ген SMA, r ): проявляется на первом году жизни (при медленном течении — в возрасте до 4 лет). Прогрессирующая дегенерация двигательных нейронов передних рогов спинного мозга и ствола мозга. Клинически: периферические параличи и амиотрофии конечностей и туловища, слабость, бульбарные симптомы; различают три формы заболевания: врождённую, раннюю детскую и позднюю. Синонимы: Верднига–Хоффманна болезнь, наследственная спинальная амиотрофия, атрофия семейная спинальная детского возраста, Верднига–Хоффманна прогрессирующая мышечная атрофия.
• Спинальная юношеская псевдомиопатическая мышечная атрофия Кугельберга–Веландер (*253600, r ; *158600, Â ): медленно прогрессирующая атрофия мышц проксимальных отделов конечностей, обусловленная поражением мотонейронов передних рогов спинного мозга; проявляется слабостью, непроизвольными сокращениями отдельных мышц; начало заболевания в возрасте от 2 до 17 лет. Синонимы: атрофия псевдомиопатическая, дистрофия мышечная прогрессирующая с фибриллярным подёргиванием, Кугельберга–Веландер болезнь, юношеская (ювенильная) мышечная атрофия.
МКБ-10 • G12 Спинальная мышечная атрофия и родственные синдромы
АМИОТРОФИЯ
АМИОТРОФИЯ (amyotrophia; греческий отрицательная приставка a-, mys, myos — мышца и trophē — питание) — нарушение трофики мышц вследствие поражения периферического мотонейрона, сопровождающееся их дегенеративно-дистрофическими изменениями, истончением и нарушением сократительной функции. Различают группу наследственно обусловленных амиотрофией, среди которых выделяют спинальные амиотрофии и невральные. Амиотрофия может быть также результатом поражения мышц при коллагенозах, интоксикациях, инфекционно-паразитарных заболеваниях, эндокринных нарушениях, рефлекторных расстройствах и другое. (см. Атрофия мышечная).
Амиотрофии обусловлены вовлечением в патологический процесс клеток передних рогов спинного мозга,а также их отростков и спинномозговых нервов и характеризуются постепенным развитием параличей иннервируемых мышц, качественной реакцией перерождения мышц, снижением их электровозбудимости. Атрофии подвергаются как саркоплазма, так и миофибриллы. Атрофия мышечного волокна, возникающая в результате нарушения его иннервации, называется денервационной, вторичной амиотрофией, в отличие от первичного атрофического процесса в мышцах, при котором функция двигательного нейрона не страдает (см. Миопатия).
Гистологически при неврогенных повреждениях выявляется пучковый характер распределения атрофии мышечных волокон, сохранение наряду с атрофированными мышечными группами неатрофированных волокон. При электромиографии (см.) выявляется уменьшение амплитуды и длительности потенциала, изменение формы потенциала (полифазность типа группирования или типа потенциалов с короткими пиками).
При поражении передних рогов спинного мозга в атрофированных мышцах проксимальных отделов конечностей и туловища выявляются фибриллярные подергивания, асимметрия поражения; рано появляется атрофия и реакция перерождения мышц при исследовании электровозбудимости. При поражении двигательных корешков или волокон в составе периферического нерва возникают парезы или параличи преимущественно в дистальных отделах конечностей, расстройства чувствительности по полиневритическому типу, фибриллярные подергивания отсутствуют.
Среди наследственных амиотрофией, протекающих с преимущественным поражением клеток передних рогов спинного мозга, различают болезнь Верднига—Гоффманна, болезнь Кугельберга—Веландера, болезнь Арана—Дюшенна и заболевания с преимущественным поражением периферических нервов (невральная амиотрофия Шарко—Мари—Тута, гипертрофический неврит Дежерина—Сотта).
Спинальная амиотрофия Верднига—Гоффманна — заболевание, характеризующееся преимущественным перерождением клеток передних рогов спинного мозга. Впервые описано Верднигом (G. Werdnig, 1891) и Гоффманном (J. Hoffmann, 1893) у детей раннего возраста и рассматривалось как типичная форма амиотрофии. Современные представления о заболевании во многом отличаются от классического описания Верднига и Гоффманна. Это относится прежде всего к изменению представлений о времени развития клинических симптомов заболевания, о возможном доброкачественном течении, распространении морфологических изменений за пределы передних рогов спинного мозга. Болезнь нередко имеет семейный характер и передается по аутосомно-рецессивному типу.
При патологоанатомическом исследовании выявляются дегенеративные изменения и гибель клеток передних рогов, вторичное перерождение передних корешков и двигательных волокон периферических нервов. В некоторых случаях поражаются клетки задних и боковых рогов грудного отдела спинного мозга, задние и боковые столбы, ядра мозжечка.
Содержание
Клинические проявления
Клинические проявления весьма разнообразны по тяжести и течению. Наряду с тяжелыми формами болезни, протекающими с развитием мышечной слабости и расстройствами дыхания вскоре после рождения, с нарушениями, приводящими к смерти в первые годы жизни, имеются относительно доброкачественные формы, при которых больные доживают до юношеского или зрелого возраста.
Различают раннюю детскую (врожденную), а также детскую и поздние формы заболевания.
Ранняя детская форма амиотрофии клинически может проявляться во внутриутробном периоде или на первом году жизни. Отмечается позднее и вялое шевеление плода. Ребенок рождается с двигательными нарушениями, почти полным отсутствием движений в первые месяцы жизни. При обследовании обнаруживается отсутствие или снижение сухожильных рефлексов, атрофия мышц, разболтанность суставов. Врожденная миатония (см.) описана Оппенгеймом (Н. Oppenheim, 1900). По мнению автора, считавшего ее самостоятельной болезнью, в отличие от амиотрофии Верднига—Гоффманна, при этой форме не отмечается прогрессирования. Ведущим симптомом является атония мышц, мышечная слабость в проксимальных отделах конечностей и туловища, сухожильные рефлексы снижены. Однако многие современные авторы полагают, что врожденная миатония является доброкачественным вариантом ранней формы амиотрофии Верднига—Гоффманна. При ранней детской форме продолжительность жизни от 1 до 7 лет.
Детская форма амиотрофии начинается в возрасте до 4 лет, отличается от первой более медленным течением. Болезнь носит прогрессирующий характер. Длительность заболевания различна. Летальный исход наступает обычно до 14 лет.
Поздние формы спинальной амиотрофии: ювенильная форма амиотрофии и форма с более поздним началом — амиотрофия Кугельберга—Веландера. Описаны Кугельбергом и Веландером (Е. Kugelberg, L. Welander, 1954).
Заболевание характеризуется медленно прогрессирующей мышечной слабостью, атрофией мышц, наличием фасцикуляций, отсутствием пирамидных симптомов. Передается по аутосомно-рецессивному типу. Встречается у мужчин в 2 раза чаще, чем у женщин. У большинства больных наблюдается слабость проксимальных отделов верхних и нижних конечностей. Атрофия мышц, возникающая во всех случаях, может быть завуалирована наличием жировой клетчатки, часто обнаруживается гипертрофия ягодичных и икроножных мышц. Заболевание медленно прогрессирует, больные живут в среднем до 40 лет, иногда дольше. В более поздних стадиях в патологический процесс вовлекается мускулатура дистальных отделов конечностей, однако течение заболевания доброкачественное и в поздних его стадиях двигательные функции относительно сохранены, больные способны передвигаться, обслуживать себя.
Течение
Несмотря на различные варианты течения заболевания, развитие спинальной амиотрофии проходит определенные стадии.
Первая — препаралитическая — стадия характеризуется мышечной гипотонией, слабостью в проксимальных отделах конечностей, снижением рефлексов. Больные свободно передвигаются, мышечная слабость выявляется при физических нагрузках. Во второй стадии — паретической — развиваются глубокие парезы мышц конечностей, снижение рефлексов, слабость дыхательной мускулатуры. Заметно ограничена двигательная активность. На электромиограмме выявляется спонтанная активность, ритм частокола. Третья стадия — паралитическая. Больные обездвижены, у них отмечается излишнее отложение жира на конечностях и туловище, что часто маскирует атрофию мышц и фибриллярные подергивания. Параличи выражены в проксимальных и дистальных отделах конечностей. Четвертая стадия — кахектическая — характеризуется общим похуданием и диффузной атрофией мышц, спонтанными фасцикуляциями в мышцах. На электромиограмме — характерный ритм частокола. Пятая стадия — терминальная — характеризуется развитием контрактур с грубой деформацией скелета, при этом мелкие суставы кистей и пальцев стоп остаются менее пораженными.
При всех вариантах для спинальной амиотрофии характерно развитие парезов, параличей преимущественно проксимальных отделов конечностей. В большей степени поражаются сгибатели нижних конечностей. Характерно отсутствие глубоких рефлексов, фасцикулярные и фибриллярные подергивания скелетных мышц и мышц языка. Вследствие поражения дыхательных мышц возникает спинальный тип расстройства дыхания (ограничение подвижности грудной клетки, участие в акте дыхания вспомогательных мышц, снижение объема легочной вентиляции, артериальная гипоксемия и гиперкапния). Чувствительность и координационная сфера не нарушены, функция тазовых органов сохранена, интеллект не изменен.
Электромиографическое исследование подтверждает неврогенный характер повреждения (ритм частокола, полифазия, фибрилляции и фасцикуляций (рис. 1).
Прогноз в тяжелых случаях неблагоприятный в связи с отсутствием специфической терапии. Непосредственной причиной смерти является пневмония или интеркуррентные инфекции.
Спинальная амиотрофия Арана—Дюшенна. Заболевание впервые было описано Дюшенном (G. В. A. Duchenne) в 1849 году и Араном (F.-A. Aran) в 1850 году. Нозологическая самостоятельность заболевания оспаривается многими авторами. Однако С. Н. Давиденков подчеркивает, что спинальная амиотрофия взрослых существует в качестве самостоятельной формы. В основе заболевания лежит хронический дегенеративный процесс в клетках передних рогов спинного мозга, передних корешках и периферических нервах. При гистологическом исследовании мышечных волокон выявляется пучковый характер атрофии, при электромиографическом — изменения, характерные для невральных атрофии.
Заболевание начинается в возрасте 40—60 лет. Характерной клинической особенностью заболевания является медленно прогрессирующая мышечная атрофия в начальных стадиях, преимущественно в дистальных отделах конечностей («обезьянья кисть»). Атрофии, как правило, симметричны. По мере развития заболевания в процесс вовлекаются мышцы плечевого пояса, проксимальных отделов конечностей, реже мышцы глотки, гортани, языка и другое.
Заболевание медленно, в течение ряда лет, прогрессирует. Летальный исход наступает обычно в результате интеркуррентных заболеваний.
Невральная амиотрофия Шарко—Мари—Тута — заболевание, относящееся к группе невральных амиотрофий. Описано Шарко и Мари (J. M. Charcot, P. Marie) в 1886 году во Франции и Тутом (Н. Н. Tooth) в 1886 году в Англии. Заболевание начинается в различном возрасте (преимущественно в возрасте 10—30 лет), чаще наблюдается у лиц женского пола. Передается по аутосомно-доминантному, реже — по аутосомно-рецессивному типу и рецессивному, сцепленному с полом.
Заболевание характеризуется атрофией дистальных отделов конечностей. Атрофия начинается обычно с мышц голени, стопы, преимущественно малоберцовых («перонеальная» стопа, «перонеальная» походка). Через некоторое время возникает слабость и атрофия дистальных отделов верхних конечностей. Сухожильные рефлексы снижаются или угасают полностью. Наряду с двигательными нарушениями выявляются дистальный тип расстройства чувствительности, трофические расстройства (цианоз, отек, краснота, гипергидроз, ангидроз). Заболевание медленно прогрессирует. Стопы деформируются по типу стопы Фридрейха. Атрофия мышц кисти приводит к деформации руки по типу обезьяньей кисти или «выеденной ладони». Мышцы проксимальных отделов, как правило, сохранены, что дает возможность больным длительное время самостоятельно передвигаться, обслуживать себя и сохранять трудоспособность.
Существует ряд атипичных, переходных форм заболевания, что затрудняет дифференциальную диагностику. В основе заболевания лежит так называемая хроническая периферическая невропатия (поражение нервов и изменение в интерстициальной соединительной ткани), изменения в двигательных клетках спинного мозга и в некоторых случаях в боковых и задних столбах спинного мозга. В мышцах в начальный период заболевания отмечается пучковый характер атрофии, в дальнейшем развивается гиперплазия соединительной ткани, выявляются дистрофические изменения мышечных волокон.
Электромиографическое исследование
Электромиографическое исследование позволяет обнаружить патологические изменения на ранних стадиях заболевания; при этом выявляются фибрилляции, длинные денервационные потенциалы, синхронизация потенциалов (рис. 2).
Гипертрофический неврит (семейная гипертрофическая невропатия) Дежерина—Сотта. Нозологическая самостоятельность этого заболевания не доказана. Одни авторы рассматривают гипертрофический неврит как один из вариантов невральной амиотрофии, другие — как самостоятельную форму болезни (см. Дежерина—Сотта гипертрофический неврит).
Диагноз ставят на основании клинической картины и данных лабораторных исследований.
Биохимические исследования
При амиотрофии установлено умеренное повышение активности ферментов: альдолазы, креатинфосфокиназы, трансаминаз в сыворотке крови. Однако по сравнению с первичными миопатиями (см.) это повышение выражено значительно слабее. Другим характерным биохимическим признаком амиотрофии является креатинурия, отражающая степень атрофии мышечной ткани; одновременно у больных снижается экскреция с мочой креатинина. Креатининовый показатель мочи, представляющий отношение креатинина к сумме креатина и креатинина и в норме равный единице, снижается до 0,8 (С. Н. Давиденков). Содержание в плазме крови и в моче у больных амиотрофией свободных аминокислот существенно не меняется. Наследственные амиотрофии следует дифференцировать с мышечными атрофиями (см. Атрофия мышечная). Прогноз неблагоприятный при ранних и быстротекущих формах амиотрофии — больные погибают в детском возрасте. При поздних и медленно текущих формах прогноз относительно благоприятный: больные благодаря сохранным мышечным группам могут компенсировать функцию пораженных мышц. Следует избегать переохлаждения и переутомления, ведущих к обострению заболевания.
Родителям, имеющим ребенка, больного спинальной или невральной амиотрофией, рекомендуется воздержание от дальнейшего деторождения.
Лечение
При всех формах амиотрофии рекомендуется АТФ, витаминотерапия (витамины группы В, витамин Е), аминокислоты (метионин, глутаминовая кислота и другие), анаболические гормоны (неробол, ретаболил), антихолинэстеразные препараты (прозерин, галантамин, нивалин). Лечение проводится курсами, длительность каждого курса составляет 1—11/2, месчцев. В год проводится несколько курсов лечения. Особое внимание должно быть направлено на предотвращение контрактур (массаж, гимнастика).
Библиография
Бадалян Л. О., Таболин В. А. и Вельтищев Ю. Е. Наследственные болезни у детей, с. 322, М., 1971; Бадалян Л. О. и др. Некоторые биохимические нарушения при прогрессирующих мышечных дистрофиях Вести. АМН СССР, № 8, с. 73, 1968, библиогр.; Давиденков С. Н. Наследственные болезни нервной системы, с. 154, М., 1932; он же, Клиника и терапия прогрессивных мышечных атрофии, Л., 1954; Иванов И. И. и Юрьев В. А. Биохимия и патобиохимия мышц, Л., 1961; Маньковский Б. Н. Прогрессирующие заболевания мышечного и нервно-мышечного аппарата, Многотомн. руководство по неврологии, под ред. С. Н. Давиденкова, т. 7, с. 13, Л., 1960; Наследственные болезни нервно-мышечной системы, под ред. Л. О. Бадаляна, М., 1974; Adams R. D., Denny-Brown D. а. Pearson С. М. Diseases of muscle, N. Y., 1954; Mc Kusick V. A. Mendelian inheritance in man, Baltimore, 1968, bibliogr.