Антифосфолипидный синдром
Антифосфолипидный синдром (АФС) – симптомокомплекс, который включает следующие проявления болезни:
Антифосфолипидный синдром чаще всего является генетическим заболеванием. Диагностику антифосфолипидного синдрома в Юсуповской больнице проводят с помощью современных методов лабораторного исследования. Серологическими маркерами антифосфолипидного синдрома являются антитела к фосфолипидам, кардиолипину, волчаночный антикоагулянт, b2-гликопротеин-1-кофакторозависимые антитела. Для лечения пациентов ревматологи используют зарегистрированные в РФ эффективные лекарственные средства, которые оказывают минимальное побочное действие. Тяжёлые случаи фосфолипидного синдрома обсуждают на заседании Экспертного Совета. В его работе принимают участие доктора и кандидаты медицинских наук, врачи высшей категории. Медицинский персонал внимательно относится к пожеланиям пациентов.
В основе антифосфолипидного синдрома образование в организме в высоком титре бимодальных аутоантител, которые взаимодействуют с отрицательно заряженными мембранными фосфолипидами и связанными с ними гликопротеинами.
Виды и симптомы антифосфолипидного синдрома
В дебюте антифосфолипидного синдрома преобладают признаки поражения мозговых сосудов – от снижения памяти, мигрени, постоянной головной боли, преходящих нарушений зрения и мозгового кровообращения до тромбозов мозговых синусов, сосудов головного мозга, эпилепсии, тромботических инсультов и синдрома Снеддона. Первыми могут возникать тромбозы вен конечностей с тромбоэмболией легочной артерии или без неё, синдром Рейно.
Чтобы установить точный диагноз, ревматологи при подозрении на антифосфолипидный синдром назначают анализы. Антитела к фосфолипидам определяют при наличии следующих показаний:
Исследование выполняют при наличии у пациента родственников с тромботическими нарушениями.
Симптомы антифосфолипидного синдрома
На коже определяются следующие клинические проявления антифосфолипидного синдрома:
К кожным признакам антифосфолипидного синдрома относится некроз кожи дистальных отделов нижних конечностей, кровоизлияние в подногтевое ложе (симптом занозы), хронические язвы конечностей, ладонная и подошвенная эритема, кожные узелки.
У пациентов, страдающих антифосфолипидным синдромом, может развиваться тромбоз глубоких вен, тромбофлебит; ишемия в результате хронического артериального тромбоза, гангрена. Поражаются крупные сосуды с развитием синдром верхней или нижней полой вены, синдрома дуги аорты. При поражении костей развивается асептический некроз, транзиторный остеопороз в отсутствие приёма глюкокортикоидных гормонов. Может возникнуть тромбоз почечной артерии, инфаркт почки, внутриклубочковый микротромбоз с последующим развитием гломерулосклероза и хронической почечной недостаточности.
При антифосфолипидном синдроме определяется клиника поражения органа зрения. Развивается тромбоз вен, артерий и артериол сетчатки, атрофия зрительного нерва, инфаркты сетчатки; мелкие экссудаты, которые появляются вследствие закупорки артериол сетчатки.
Проявлением антифосфолипидного синдрома может быть патология надпочечников: тромбоз центральной вены, инфаркты и кровоизлияния, болезнь Аддисона, надпочечниковая недостаточность. Если пациент получает глюкокортикоиды, поражение надпочечников диагностировать достаточно трудно. Одним из основных проявлений антифосфолитического синдрома является акушерская патология:
При подозрении на антифосфолипидный синдром ревматологи назначают анализы. Известны следующие лабораторные критерии заболевания: наличие антител к кардиолипину IgG или IgM в сыворотке в средних или высоких титрах, которые определяются по крайней мере в 2 раза в течение шести недель при определении с помощью стандартизированного иммуноферментного метода, и волчаночный антиген, который выявляется в плазме по крайней мере 2 раза в течение шести недель стандартизированным методом. Диагноз «антифосфолитический синдром» ревматологи устанавливают при наличии, по крайней мере, одного клинического и одного лабораторного критерия.
Профилактика и лечение антифосфолипидного синдрома
Профилактика и лечение тромбозов при антифосфолипидном синдроме является не менее сложной задачей, чем его корректная диагностика. Это связано с неоднородностью механизмов развития, которые лежат в основе АФС, разнородностью клинических проявлений, отсутствием достоверных лабораторных и клинических показателей, которые позволяют прогнозировать развитие рецидивов тромботических нарушений. Глюкокортикоиды, цитотоксические препараты и плазмаферез при АФС врачи применяют только для подавления активности основного заболевания или при катастрофическом антифосфолитическом синдроме. В остальных случаях они неэффективны и даже противопоказаны, поскольку длительная гормональная терапия потенциально увеличивает риск повторного развития тромбозов, а некоторые цитотоксические препараты приводят развитию осложнений антикоагулянтной терапии.
В связи с высоким риском повторного образования тромбозов подавляющему большинству пациентов с АФС в течение длительного времени, иногда пожизненно, проводят профилактическую антикоагулянтную терапию. Исключение составляют пациенты со стойкой нормализацией уровня антител к фосфолипидам в отсутствие рецидивов тромбозов. В этом случае риск повторных тромбозов не может быть полностью исключён, поэтому ревматологи Юсуповской больницы проводят тщательное динамическое наблюдение. Лицам с высоким уровнем антител к фосфолипидам в сыворотке, но без клинических признаков АФС назначают низкие дозы аспирина.
Дополнительный профилактический эффект оказывают аминохинолиновые препараты (гидроксихлорохин). Он подавляет агрегацию и адгезию тромбоцитов, уменьшает размер тромба и снижает уровень липидов в крови. Для профилактики тромбозов пациентам назначают непрямые антикоагулянты, в первую очередь варфарин. Поскольку применение непрямых антикоагулянтов увеличивает риск развития кровотечений, лечение проводят под тщательным лабораторным и клиническим контролем.
Лечение варфарином позволяет предотвратить повторные венозные тромбозы, но у некоторых пациентов с артериальными тромбозами оно недостаточно эффективно. Им проводят комбинированную терапию непрямыми антикоагулянтами и низкими дозами аспирина или дипиридамола. Она более оправдана у лиц молодого возраста без факторов риска развития кровотечений.
Для лечения острых тромботических осложнений при АФС используют прямой антикоагулянт — гепарин и препараты низкомолекулярного гепарина. Лечение катастрофического АФС проводят с использованием всего арсенала методов интенсивной и противовоспалительной терапии, который применятся для лечения критических состояний при ревматических болезнях. Пациентам проводят сеансы плазмафереза у которые сочетают с максимально интенсивной антикоагулянтной терапией, использованием для замещения свежезамороженной плазмы. В отсутствие противопоказаний проводят пульс-терапию глюкокортикоидами и циклофосфамидом. Внутривенно вводят иммуноглобулин (сандоглобулин или октагама).
Сколько живут с антифосфолипидным синдромом? Прогноз, в конечном счёте, зависит от риска повторного возникновения тромбозов. Для того чтобы предотвратить осложнения, угрожающие жизни человека, записывайтесь на приём к ревматологу по телефону контакт центра. Диагностика и лечение пациентов, страдающих АФЛ, является трудной задачей. С ней успешно справляются врачи Юсуповской больницы.
Антифосфолипидный синдром в Ботлих
Антифосфолипидный синдром (АФС) — это аутоиммунное заболевание, в основе которого лежит синтез антифосфолипидных антител. Данное исследование представляет собой объемный анализ, позволяющий выявить патологию с высокой вероятностью. Тест включает в себя выявление больших групп антител, которые встречаются при АФС.
Что входит в комплекс
Приём и исследование биоматериала
Когда нужно сдавать анализ Антифосфолипидный синдром?
Диагностика и дифференциация антифосфолипидного синдрома.
Подробное описание исследования
Одним из механизмов иммунной защиты в норме является выработка антител — иммуноглобулинов, Ig, — которые относятся к гамма-глобулиновой фракции белков сыворотки крови. По своей природе антитела представляют собой гликопротеиды — молекулы, содержащие углевод и белок, — и делятся на пять классов: IgA, IgM, IgG, IgE, IgD. Они различаются по структуре и выполняемым функциям, но имеют схожее строение. В случае, когда иммуноглобулины реагируют на молекулы собственного организма, их называют аутоантителами.
Антифосфолипидный синдром (АФС) — это аутоиммунное заболевание, которое включает в себя рецидивирующие тромбозы, акушерскую патологию. В основе АФС лежит синтез антифосфолипидных антител и их стимулирующим тромбообразование действием. Данные иммуноглобулины бывают нескольких типов.
Антифосфолипидный синдром является одним из видов приобретенных тромбофилий. Тромбофилиями называют состояния, при которых развиваются тромбозы кровеносных сосудов. При АФС тромбы возникают как в венозном русле, так и в артериальном и могут повторяться (рецидивировать) в 70-80% в одном и том же месте. Тромбозы глубоких вен опасны высоким риском развития эмболии — закупорки — легочных сосудов.
Также при антифосфолипидном синдроме может отмечаться тромбоцитопения. Тромбоцитопенией называют состояние, при котором количество тромбоцитов в крови составляет менее 150 × 109/л. Люди с тромбоцитопенией имеют повышенный риск развития кровотечений и увеличения их длительности. На коже могут появляться многочисленные мелкие пурпурные точки, в связи с чем болезнь называют тромбоцитопенической пурпурой.
Выделяют первичный и вторичный АФС. Первый диагностируют, когда не известна причина, вызывающая повышение содержания антифосфолипидных антител. Второй же выделяют, когда известно основное заболевание, которое является причиной увеличения образования данных иммуноглобулинов и часто связано с хронической стимуляцией иммунной системы. Основными четырьмя группами причин стимуляции являются:
К повышению концентрации антифосфолипидных антител приводит ряд препаратов, в том числе фенотиазины и другие средства, вызывающие лекарственную волчанку: хлорпромазин, гидралазин, фенитоин, прокаинамид и хинилин.
Антифосфолипидные антитела повышаются как при вирусных, так и при бактериальных инфекциях. Однако при них повышение является транзиторным — кратковременным — и их появление следует отличать от АФС.
Акушерская патология при АФС связана с невынашиванием беременности. Выкидыш, обусловленный повышенной концентрацией антифосфолипидных антител, вероятен на любом сроке, но чаще происходит во втором или в третьем триместре. Гибель плода является следствием тромбообразования в мелких сосудах плаценты, из-за чего последняя перестаёт выполнять свои функции и дальнейшее протекание беременности становится невозможным.
Комплексное исследование на АФС включает в себя следующие группы антифосфолипидных антител:
Кардиолипин — это фосфолипид, который входит в состав биологических мембран, а именно обнаруживается в мембране митохондрий, одной из структур клеток, где участвует в обменных процессах. К кардиолипину при антифосфолипидном синдроме вырабатываются иммуноглобулины, поэтому их определение с назначением соответствующего анализа является одним из основных моментов в правильной постановке диагноза.
Данные аутоантитела направлены на поражение основных компонентов биологических мембран клеток человека. Такими компонентами являются фосфолипиды. Из этих молекул больше всего АТ вырабатываются к фосфатидилсерину, который находится на внутренней поверхности тромбоцитов и на мембранах клеток внутреннего слоя сосудов (эндотелия). Фосфатидилсерин принимает активное участие в формировании кровяного сгустка (тромба), а при выработке АТ к этой молекуле происходит неадекватное тромбообразование.
Волчаночный антикоагулянт (ВА).
ВА — это группа антител к фосфолипидам, также увеличивающим риск тромбообразования. Впервые выделен у пациентов с системной красной волчанкой, однако в настоящее время входит в один из критериев определения антифосфолипидного синдрома.
Антитела к бета-2 гликопротеину.
Данные АТ являются одним из главных маркеров АФС. Их выявление при подозрении на АФС рекомендовано российскими и зарубежными клиническими рекомендациями. Иммуноглобулины к бета-2 гликопротеину часто ассоциированы с вторичным антифосфолипидным синдромом на фоне системной красной волчанки.
Антитела к протромбину.
Протромбин представляет собой белок, участвующий в процессах свертывания крови. АТ к нему, напрямую способствуют развитию симптомов АФС.
Данный анализ с высокой степенью вероятности может определить наличие АФС, широко применяется в клинической практике, доступен по цене и не имеет абсолютных медицинских противопоказаний. Сдавать для исследования необходимо венозную кровь.
Подробное описание исследований, референсные значения представлены на страницах с описаниями отдельных исследований.
Антифосфолипидный синдром
Было несколько выкидышей? Во время прошлой беременности диагностировали тяжелую форму преэклампсии? В прошлом развивался артериальный или венозный тромбоз? Чтобы повысить шансы на успешное вынашивание беременности, необходимо исключить АФС.
Что такое АФС?
АФС – аутоиммунное состояние, когда антитела к фосфолипидным комплексам, присутствующим в самых разных органах человека, начинают атаковать ткани собственного организма, поскольку воспринимают их как чужеродные и, как следствие, пытаются противостоять мнимой угрозе.
Несмотря на то что теоретически пострадать может любая система, чаще всего АФС становится причиной тромбозов (как артериальных, так и венозных), в результате чего развиваются такие опасные патологии, как тромбоэмболия, инсульт и инфаркт. Кроме того, синдром провоцирует серьезные осложнения во время беременности.
Сразу следует отметить, что сама по себе продукция антител к фосфолипидам не может стать причиной тромбоза. Необходимо некое событие, которое станет фактором, запускающим активацию иммунных сил организма. Что это может быть? Например, беременность, травма и стрессовое состояние.
Виды АФС
Антифосфолипидный синдром подразделяется на первичный и вторичный. Клинические проявления у обеих форм одинаковые – это тромбозы различной локализации, невынашивание беременности, акушерские осложнения (задержка роста плода, преэклампсия, отслойка плаценты). Разница лишь в наличии или отсутствии фонового заболевания, которое могло стать причиной появления АФС.
Возникает у пациентов без сопутствующей аутоиммунной патологии, онкологических, инфекционных процессов. Другими словами, нет никакой явной причины для выработки антифосфолипидных антител.
«Наслаивается» на уже имеющуюся у пациента сопутствующую патологию:
Критерии антифосфолипидного синдрома
Чтобы поставить диагноз «Определенный антифосфолипидный синдром», необходимо присутствие одновременно хотя бы одного клинического и одного лабораторного критерия:
1. Клинические критерии:
2. Лабораторные критерии:
Важно: лабораторный критерий считается соблюденным, если выявлены позитивные антитела как минимум дважды с интервалом не менее 12 недель между анализами, но не более 5 лет.
Кроме того, диагноз АФС не считается подтвержденным, если между клиническими проявлениями (тромбоз или потеря беременности) и положительным лабораторным тестом прошло более 5 лет.
Вероятный антифосфолипидный синдром
Если у пациента присутствуют антифосфолипидные антитела, но в совокупности критерии определенного АФС не соблюдены, может быть сформулирован диагноз «вероятный АФС». Это бывает, например, при одной или двух потерях плода на сроке до 10 недель и наличии антифосфолипидных антител; при непоследовательных потерях плода (выкидыш, потом роды, потом еще два выкидыша), или если, к примеру, беременность осложнилась преэклампсией или отслойкой плаценты, но роды произошли позднее 34 недели, и так далее.
Также диагноз «вероятный АФС» может быть установлен при неполном соблюдении лабораторных критериев: титр антител не достигает необходимых 40 Ед/мл, или же положительные тесты на антитела выполнены с интервалом менее 12 недель, и так далее.
Симптомы антифосфолипидного симптома
Обеспокоенность врача могут вызвать такие эпизоды в прошлом пациентки, как:
Также в группе риска находятся женщины, у которых в прошлом развивались венозные или артериальные тромбозы во время беременности, на фоне приема оральных контрацептивов или после рождения ребенка.
Диагностика антифосфолипидного синдрома
На консультации гемостазиолога специалист назначает пациентке анализ крови на АФС, позволяющий обнаружить специфические антитела и определить их титр (количество). Дополнительно врач ориентируется на такие проявления синдрома, как выкидыши и преждевременные роды, тромбозы, а также другие критерии.
АФС во время беременности
Чтобы предотвратить развитие опасных осложнений, врач назначает лечение с самого начала беременности.
Если имеются соответствующие показания, специалист может назначить антикоагулянты (препараты, которые уменьшают вязкость крови) и антиагреганты (вещества, которые препятствуют склеиванию эритроцитов и тромбоцитов).
Дополнительно рекомендуется прием витаминов группы B (в том числе фолиевой кислоты) и магния.
Если беременная женщина страдает АФС, у нее развивается прогестероновая недостаточность, поэтому с самого начала беременности врач назначает препараты прогестерона.
Ведение беременности должно осуществляться под контролем опытного врача-гемостазиолога. Необходимо тщательное наблюдение за состоянием будущей мамы и малыша, а также коррекция дозировки препаратов на основании результатов исследований. При отсутствии адекватного лечения вероятность успешного исхода беременности очень мала. Если терапию начали проводить своевременно, шансы заметно возрастают.
Лечение и профилактика АФС
Рассуждая о возможности профилактики антифосфолипидного синдрома, мы вынуждены признать, что предотвратить (в буквальном смысле) его появление невозможно. Нарушения в иммунной системе могут возникать как спонтанно, непредсказуемо, так и после воздействия провоцирующих факторов (хроническое заболевание, инфекция, прием гормональных препаратов). Поэтому работа с пациентами, имеющими антифосфолипидный синдром, сводится к лечению и профилактике тромбозов, а также предупреждению осложнений беременности.
Важно: следует понимать, что никакие современные методы лечения не преследуют цель полностью устранить антифосфолипидные антитела из крови. Процесс их выработки стихийный. Количество антител в крови может спонтанно меняться с течением времени: повышаться или понижаться, вплоть до полного исчезновения, либо появляться вновь после долго отсутствия. Динамика уровня антител мало зависит от применяемых методов лечения.
Цель назначения лекарственных препаратов – предупредить осложнения, вызываемые присутствием патогенных антител в крови. Другими словами, зная о наличии антифосфолипидных антител, мы предпринимаем меры для того, чтобы из воздействие на организм не привело к макро- и микротромбозам.
1. Антикоагулянтная и антиагрегантная терапия.
Пациенты, у которых не было тромботических осложнений в прошлом и нет беременности в настоящее время, никакие разжижающие препараты принимать не должны.
Антикоагулянты и дезагреганты (препараты, снижающие активность свертывающей системы крови) назначаются в следующих ситуациях:
2. Противомалярийные средства
В ряде случаев пациенткам с невынашиванием беременности или акушерскими осложнениями в анамнезе дополнительно назначаются препараты, относящиеся к группе противомалярийных. Они имеют свойство снижать агрессивность антифосфолипидных антител даже при очень высоком их титре в крови. Такие препараты не используются рутинно, но могут быть полезны в случаях, когда назначение только лишь антикоагулянтов и антиагрегантов оказалось неэффективным.
3. Иные методы лечения
В индивидуальном порядке, в комплексе с вышеописанными методами лечения антифосфолипидного синдрома, врач может назначать такие процедуры, как проведение гирудотерапии (например, перед вступлением в протокол ЭКО или при планировании естественной беременности), плазмаферез, курсы введения человеческого иммуноглобулина. Данные методы лечения не доказали свою эффективность в клинических исследованиях, однако могут быть использованы в некоторых ситуациях по усмотрению лечащего врача.
Антифосфолипидный синдром
Общие сведения
Антифосфолипидный синдром (синон. синдром Хьюза, синдром волчаночных антител, синдром антифосфолипидных антител) представляет собой клинико-лабораторный симптомокомплекс, ассоциированный с гиперкоагуляцией, манифестирующий венозными/артериальными тромбозами, клапанными пороками сердца, артериальной гипертензией, акушерской патологией различной формы (поздний гестоз, невынашивание беременности, внутриутробная задержка развития плода), поражением кожи и тромбоцитопенией, которые обусловлены синтезом антител к фосфолипидам (аФЛ): кардиолипинам, к b2-гликопротеину I и волчаночного антикоагулянта, к кофакторным белкам (протеин S, протромбин, протеин С, простациклин, аннексин V).
В основе АФС — образование бимодальных аутоантител в высоком титре, активно взаимодействующих с мембранными отрицательно/нейтрально заряженными фосфолипидами и связанными с ними гликопротеинами. Основной спецификой АФС является высокая ангиотропность/тромбогенность.
В зависимости от иммуногенности/структуры различают «нейтральные» фосфолипиды (фосфатидилэтаноламини, фосфатидилхолин) и «отрицательно заряженные» (фосфатидилинозитол, кардиолипин, фосфатидилсерин). Антифосфолипидные антитела, которые вступают в реакцию с фосфолипидами представлены преимущественно волчаночным антикоагулянтом, бета2-гликопротеином-1, кардиолипинами и кофакторзависимыми белками.
Антифосфолипидные антитела способны воздействовать на множество процессов, составляющих основу процессов регуляции гемостаза. Взаимодействуя с фосфолипидами нейтрофилов, тромбоцитов, клеточными мембранами эндотелия сосудов, антитела вызывают расстройства гемостаза, проявляющиеся склонностью к гиперкоагуляции.
Клиническая значимость аФЛ определяется зависимостью их наличия/уровня в крови с развитием конкретной характерной симптоматики. Например, проявления АФС наблюдаются лишь у 30-35% лиц с положительным волчаночным антикоагулянтом и только у 40–50% лиц с умеренным/высоким уровнем волчаночного антикоагулянта.
Достоверных статистических данных об истинной распространенности АФС в человеческой популяции нет. Установлено, что в сыворотке крови высокие титры антител к фосфолипидам обнаруживаются у 0,2% здоровых лиц, а незначительное повышение уровня АТ встречается у 2-4% лиц. Заболеваниями, ассоциированными с АФС, могут страдать как мужчины, так и женщины (в том числе дети различного возраста), но антифосфолипидный синдром в 5-7 раз чаще диагностируется среди женщин, преимущественно молодого возраста (от 20 до 40 лет) и значительно реже встречается у людей пожилого возраста. При этом, отмечается увеличение частоты встречаемости аФЛ при различных аутоиммунных, воспалительных и инфекционных заболеваниях, приеме некоторых лекарственных препаратов (психотропные средства/оральные контрацептивы), онкологических заболеваниях и у лиц с иммуногенетической предрасположенностью к повышенному продуцированию аФЛ. АФС может иметь спорадический и наследственный характер, при котором наследование осуществляется по аутосомно-доминантному типу.
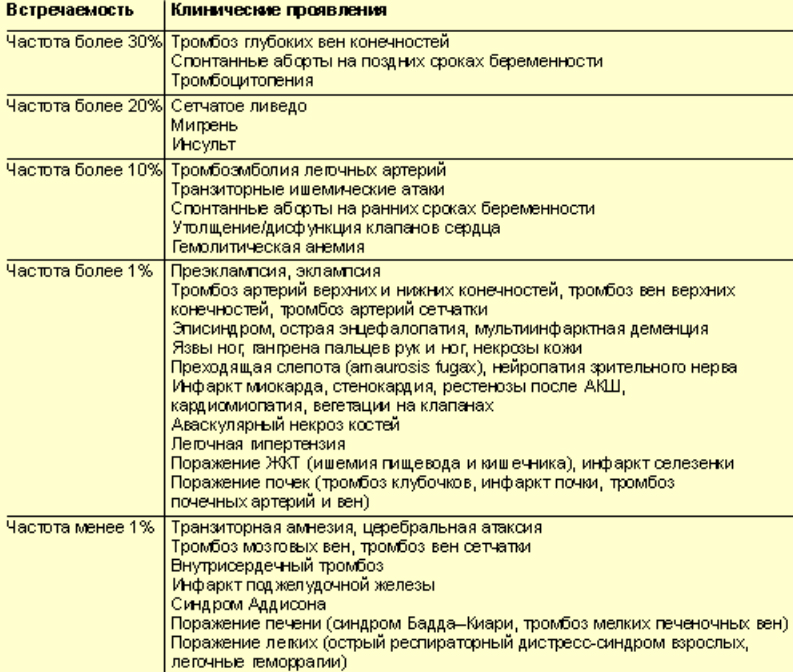
Проблема антифосфолипидного синдрома, проявляющегося полиорганностью симптоматики, является мультидисциплинарной, которой занимаются врачи ревматологи, кардиологи, неврологи, гематологи, гинекологи, акушеры. Ниже в таблице приведены обобщенные данные о клинических проявлениях АФС и частоте их встречаемости.
Поскольку для АФС характерна полиорганность симптоматики, а также невозможность дать описание всех клинических проявлений, рассмотрим лишь самые характерные/частые проявления АФС в контексте венозных/артериальных тромботических проявлений, часто заканчивающихся окклюзией сосудов и акушерских/гинекологических патологий, как причине прерывания беременности.
Патогенез
Патофизиологические процессы при образовании антител к определенным собственным фосфолипидам до настоящего времени полностью не изучены и вызывают споры. Существует множество теорий, пытающихся выявить механизм/причины нарушения коагуляции при АФС —нарушение механизмов клеточного апоптоза, выработка антител против факторов коагуляции (протеины С и S, протромбин, аннексины), повышение тропности тромбоцитов к сосудистому эндотелию и др. Также остается не до конца выяснена роль вторичных факторов риска в развитии АФС (наличие ожирения, диабета, гипертонии, возраст, пол и др.).
Антифосфолипидные антитела представлены многочисленной группой антител, однако в практической деятельности ведущее значение имеют антитела к кардиолипину (АКЛ)/волчаночный антикоагулянт (ВА), которые, прикрепляясь к тромбоцитам/эндотелию стенок сосудов, вступают в реакции свертывания крови, что и приводит к развитию тромбозов. Также существует предположение, что антитела обладают иммунной активностью и могут непосредственно оказывать «токсическое» воздействие на различные ткани организма.
Установлено, что для запуска аутоиммунного процесса в организме должны присутствовать не только антитела к фосфолипидам, а и кофакторы, связываясь с которыми антитела формируют комплексы антиген—антитело. К таким кофакторам относятся присутствующие в сыворотке больных бета-2-гликопротеин-1, белки С и S, протромбин и др.
Процесс выработки антител к фосфолипидам осуществляется за счет эндогенных/экзогенных стимулов. Действие экзогенных стимулов (преимущественно инфекционных агентов) не относится к аутоиммунным процессам, носит преходящий характер и лечения не требует. А выработка антител при воздействии эндогенных стимулов происходит с нарушением эндотелиального гемостаза. То есть, в основе развитие АФС лежат различные аутоиммунные реакции на фосфолипидные детерминанты, что и вызывает коагулопатии различной локализации.
Фосфолипиды, являясь универсальным компонентом митохондрий/клеточных мембран, участвуют в формировании цитолеммы эндотелия сосудов, эритроцитов, тромбоцитов и клеток нервной ткани. Именно их широкое представительство в организме человека и объясняет необычайный полиморфизм/мультисистемность поражения, а также длительное персистирующие течение и широкие проявления симптоматики АФС.
Классификация
В основу классификации положены клинические варианты АФС у взрослых/детей, в соответствии с которыми выделяют несколько подгрупп антифосфолипидного синдрома:
Также выделяют серопозитивный/серонегатвный варианты АФС.
Причины
Этиология АФС до настоящего времени не известна. Вместе с тем, определены предрасполагающие факторы, способствующие нарастанию уровня антител к фосфолипидам. К таким факторам относятся:
Следует учитывать, что наличие антифосфолипидных антител при первичном/ вторичном АФС, как таковое, с заболеваемостью прямо не коррелирует.
Симптомы
Cимптомы антифосфолипидного синдрома зависят от локализации тромботической васкулопатии сосудистого русла и типа пораженного сосуда (крупные или средние венозные/артериальные стволы, капилляры), что обусловливает широкий/разнообразный спектр их проявлений, включающий артериальные/венозные тромбозы, неврологические/сердечно-сосудистые/кожные нарушения, акушерскую патологию, тромбоцитопению и др. проявления.
Типичным и наиболее частым проявлением антифосфолипидного синдрома являются часто рецидивирующие венозные тромбозы: тромбоз глубоких/поверхностных вен нижних конечностей, печеночных вен, вен сетчатки, воротной вены. У пациентов с АФС часто возникают легочная гипертензия, повторные эпизоды ТЭЛА, синдром верхней полой вены, надпочечниковая недостаточность, синдром Бадда-Киари. При этом венозные тромбозы развиваются в 2 раза чаще чем артериальные.
Среди артериальных тромбозов существенно преобладают тромбозы церебральных артерий, что манифестирует транзиторными ишемическими атаками/ишемическим инсультом. Другие неврологические расстройства включают гиперкинезы, мигрень, судорожный синдром, нейросенсорную тугоухость, деменцию, поперечный миелит, психические нарушения.
При антифосфолипидном синдроме достаточно часто встречаются поражения сердечно-сосудистой системы, что проявляется развитием артериальной гипертензии, ишемической кардиомиопатии, инфаркта миокарда, внутрисердечного тромбоза. Часто поражаются клапаны сердца – аортальная, митральная недостаточность или стеноз.
Почечные проявления могут варьировать от невыраженной протеинурии до острой почечной недостаточности. Проявления АФС со стороны с ЖКТ манифестируют желудочно-кишечными кровотечениями, портальной гипертензией, инфарктом селезенки, окклюзией мезентериальных сосудов. Типичными поражениями мягких тканей/кожи являются ладонная/подошвенная эритема, сетчатый ливедо, гангрена пальцев, трофические язвы; со стороны опорно-двигательного аппарата проявляется асептическими некрозами костей. Гематологическими признаками АФС являются гемолитическая анемия, тромбоцитопения, геморрагические осложнения.
Частым осложнением антифосфолипидного синдрома в акушерской практике является потеря беременности в связи с самопроизвольным повторным прерыванием беременности, фетоплацентарной недостаточностью, хронической гипоксией/задержкой внутриутробного развития плода, гестозом, преждевременными родами. Как известно, беременность сама по себе является значимым фактором риска развития гиперкоагуляции, поэтому вероятность образования тромбов у матери при наличии АФС существенно увеличивается. К наиболее нежелательным и широко распространенным явлениям, обусловленных АФС у беременных, относятся задержка внутриутробного развития/преждевременные роды. Катастрофический АФС при беременности формируется относительно редко. Наиболее часто (от 10 до 40%) встречаются преждевременные роды у пациенток при сочетании сочетание АФС и системной красной волчанкой. При беременности во II — III триместрах могут встречаться такие гематологические осложнения АФС, как выраженная тромбоцитопения.
Анализы и диагностика
Лабораторная диагностика антифосфолипидного синдрома является достаточно сложной задачей и должна выполняться согласно рекомендациям по проведению такого рода диагностики международными сообществами.
Существует несколько общепринятых лабораторных тестов по выявлению наличия антител, характерных для АФС: антитела к бета-2 гликопротеину; антитела классов IgG и IgM к кардиолипину; коагуляционный тест для выявления волчаночного антикоагулянта. В качестве дополнительных лабораторных признаков АФС выступают ложноположительная RW, положительная реакция Кумбса, повышение титра ревматоидного и антинуклеарного фактора, антител к ДНК, криоглобулинов. Также проводится биохимический анализ крови, исследование тромбоцитов, ОАК, анализ коагулограммы.
Достоверным диагноз АФС считается при сочетании как минимум одного клинического и лабораторного признака (табл. ниже).
Для подтверждения/выявления тромбозов внутренних органов могут проводиться УЗДГ сосудов шеи/головы, артерий и вен конечностей, сосудов почек, глаз и других органов. Беременным с АС необходим постоянный мониторинг показателей крови (свертывающей системы), допплерография маточно-плацентарного кровотока, УЗИ/кардиотокография плода.
Лечение антифосфолипидного синдрома
Лечение больных зависит от степени выраженности симптомов и уровня антител. Основными направлениями лечения являются:
Больным с высокими антителами, но без проявлений заболевания назначаются только аспирин (75–100 мг). Предпочтение отдают препаратам Аспирин кардио, Кардиомагнил, Магникор, Тромбо АСС. При клинических проявлениях заболевания назначение одного только аспирина не снижает риск рецидивов тромбозов. Пациенты нуждаются в более эффективном антикоагулянтном лечении, поэтому рекомендуется прием непрямых антикоагулянтов (Варфарин, Синкумар, Фенилин). Для профилактики тромбоза эффективно комбинированное лечение — препараты аспирина (или Дипиридамол, Курантил) и Варфарин. Такое лечение чаще всего применяется у молодых пациентов, не имеющих факторов риска кровотечений. Начальная доза Варфарина 5 мг в день. Применение непрямых антикоагулянтов сопровождается риском кровотечений, поэтому при лечении ими регулярно контролируются лабораторные показатели свертываемости (международное нормализованное отношение МНО). У некоторых больных после прекращения приема непрямых антикоагулятнов в первые полгода отмечается рецидив тромбоза.
При острых тромбозах основное место в лечении принадлежит прямым антикоагулянтам — это гепарин и низкомолекулярный гепарин (препараты Фрагмин, Тинзапарин, Фраксипарин, Анфибра, Клексан). Лечение гепарином проводят до снижения МНО до уровня 2-2,5. После чего при риске рецидива тромбоза длительно проводится профилактика либо непрямыми антикоагулянтами, либо низкомолекулярным гепарином. Большинству больных с тромбозами необходима длительная или пожизненная профилактическая антиагрегантная и антикоагулянтная терапия.
При катастрофическом антифосфолипидном синдроме, при котором за короткое время развивается полиорганная недостаточность из-за тромбозов различных органов, назначают высокие дозы глюкокортикоидов. Это определяется не только необходимостью лечения тромбоцитопении, но и системного воспалительного ответа.
Проводится пульс-терапия с переходом на пероральный прием глюкокортикоидов. Лечение катастрофического АФС начинают с комбинации антикоагулянтов с глюкокортикоидами, которые являются препаратами первой линии. При неэффективности переходят на препараты второго ряда — внутривенно иммуноглобулины + плазмаферез + переливание свежезамороженной плазмы. Препаратами третьего ряда являются фибринолитики (Алтеплаза, Стрептокиназа, Саруплаза), циклофосфамид (препараты Цитоксан, Эндоксан по 0,5-1 г в день) и простациклины (Иломедин). КАФС является показанием к проведению плазмафереза, которые проводят на фоне интенсивного антикоагулянтного лечения, пульс-терапии, приема цитостатиков и свежезамороженной плазмы. Если при катастрофическом АФС не эффективным оказывается такое лечение применяется моноклональное антитело Мабтера или Ацеллбия.
Из гематологических осложнений при этом синдроме часто встречается тромбоцитопения. Тромбоцитопения умеренно выраженная не нуждается в лечении. При выраженной тромбоцитопении назначаются глюкокортикоиды и аминохинолиновые препараты, а иногда она устраняется препаратами аспирина.
Тромбоцитопения с угрозой кровотечений лечат высокими дозами глюкокортикоидов, иммуноглобулином (внутривенно) и Мабтерой. При неэффективности этого лечения прибегают к удалению селезенки. При нефропатии рекомендуются ингибиторы ангиотензин превращающего фермента и антикоагулянты.
Поскольку риск тромбозов (как первичных, так и повторных) при АФС повышают гипертоническая болезнь и повышенный уровень липидов, то важно влиять на эти факторы риска. При гиперлипидемии больным параллельно назначаются препараты статинов и фибратов, оказывающих влияние на липидный обмен. При артериальной гипертензии рекомендованы ингибиторы АПФ, b-адреноблокаторы и другие группы гипотензивных препаратов. Также больным рекомендован активный образ жизни, отказ от курения и приема оральных контрацептивов. При гипергомоцистеинемии дополнительно назначаются высокие дозы витаминов группы В и фолиевой кислоты.