Опухоли слюнных желёз
Опухоли слюнных желёз – доброкачественные, злокачественные и промежуточные опухоли, происходящие из тканей слюнных желёз.
Распространенность опухолей слюнных желез
То, что звучит как экзотический диагноз, на самом деле – совсем не редкое явление. По оценкам специалистов, примерно каждая семидесятая опухоль локализуется именно в зоне слюнных желез, околоушной и подчелюстной. Причем встречаются они с равной вероятностью у мужчин и у женщин, у молодых и у пожилых.
Наиболее часто новообразования слюнных желез возникают у людей в возрасте от 50-60 лет, хотя могут наблюдаться у престарелых людей и у новорождённых. Причины появления таких новообразований тоже не определены со всей точностью: процесс связывают с травмами и воспалениями в этой зоне, с гормональными сбоями, с чрезмерным облучением головы и шеи ультрафиолетом или рентгеном. Но такие факторы есть в анамнезе далеко не у каждого пациента с опухолью слюнных желез, поэтому вопрос остается открытым.
В чем статистика уверена и категорична, так это в том, что две трети новообразований сразу диагностируются как доброкачественные. Как раз их удаление берут на себя врачи Бостонского Института Эстетической Медицины.
Виды и симптомы доброкачественных опухолей слюнных желез
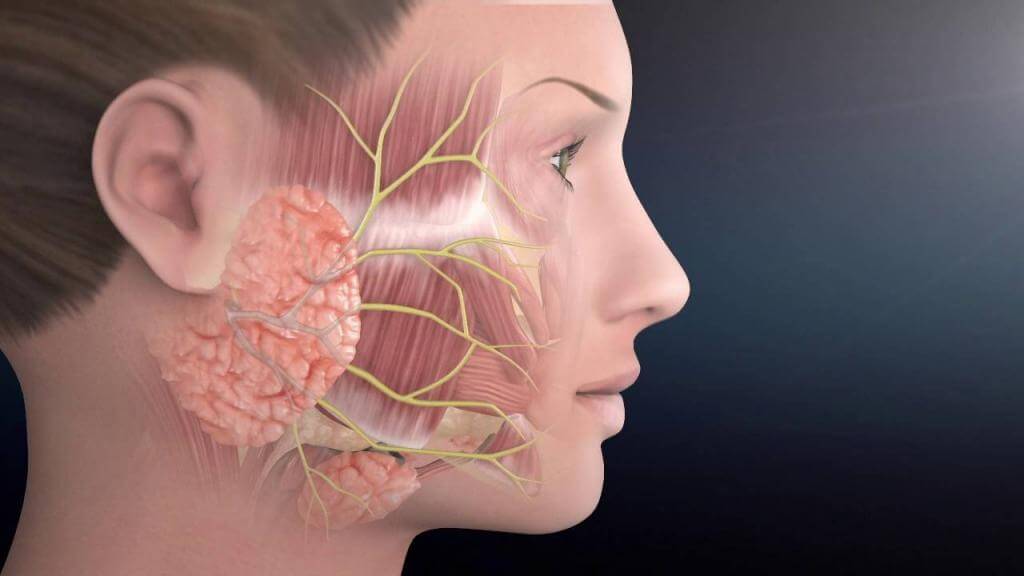
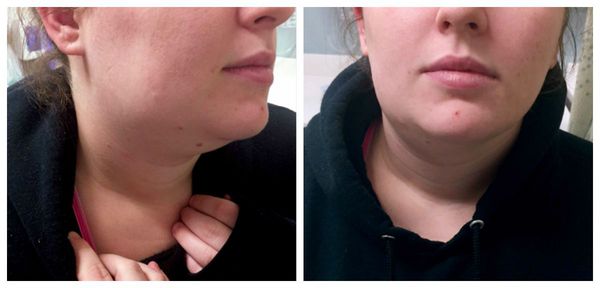
Доброкачественные опухоли желез протекают некоторое время бессимптомно, характеризуются медленным ростом. Поэтому могут достигать больших размеров, прежде чем больные обращаются к врачу. Функция слюноотделения, как правило, не нарушена. При поражении околоушных слюнных желез, особенно при поверхностном расположении опухоли, определяется асимметрия лица за счет припухлости мягких тканей.
Полиморфная аденома
Если пациент чувствует (или даже видит невооруженным взглядом) бугристые уплотнения в околоушной области, то, скорее всего, он столкнулся с полиморфной аденомой – самой распространенной опухолью слюнных желез. Растет такое новообразование медленно, ничем не беспокоя своего обладателя. Зато совершенно не стесняется занять максимально много места: полиморфные аденомы состоят из множественных узлов и достигают в диаметре до пяти-семи сантиметров. Давление этих непрошеных гостей, в свою очередь, провоцирует ощущение припухлости языка и щек.
Аденома и аденолимфома
Аденома и аденолимфома слюнных желез в человеческом организме чувствуют себя менее вольготно. В первом случае это гладкий, эластичный и мягкий узелок, во втором – он же, но с воспалительными процессами и крошечными кистами, заметными по результатам МРТ.
Удаление аденомы слюнной железы
Аденома слюнной железы – один из видов доброкачественных новообразований слюнных желез. Такую опухоль на ранних стадиях достаточно сложно обнаружить. Доброкачественным опухолям присущ медленный рост, чаще всего они имеют четкие границы, не метастазируют, но после удаления аденом всегда существует небольшой риск рецидива.
Причины заболевания
Спровоцировать проявление болезни может ряд факторов, к которым относятся различные воздействия из внешнего мира. С этим может столкнуться каждый из пациентов, даже при хорошей гигиене ротовой полости.
Основные причины заболевания:
Еще одной причиной образования аденомы слюнной железы считается пристрастие к курению табака. Дым, попадающий в организм, содержит в себе множество канцерогенов, которые повреждают железистый эпителий слюнных желез. Вследствие этого происходит включение защитных механизмов, что провоцирует усиленное деление клеток, в результате чего и образуется аденома.
Виды аденомы слюнной железы
Аденома характеризуется медленным ростом, поэтому пациент может на протяжение десятилетий даже не догадываться о существовании в его организме этой болезни. Многие обнаруживают наличие заболевания только при прохождении обследований по поводу других проблем, или во время планового осмотра. Быстрый рост опухоли свидетельствует о ее злокачественном перерождении.
Наиболее распространенный вид аденомы слюнной железы по месту локации – околоушная. Также выделяют аденомы подчелюстных желез, малых желез и подъязычной железы. Вне зависимости от места локации опухоли, единственным способом лечения заболевания является удаление аденомы.
Лечение
Чтобы обеспечить доступ к опухоли, хирург препарирует лицевой нерв, осторожно поднимая его вверх. Только после этого опухоль удаляется. Удаление узла проводится в течение нескольких минут в челюстно-лицевых отделениях стоматологических клиник. Если результаты гистологического анализа тканей удаленной опухоли подтвердят ее доброкачественный характер, никакого дополнительного лечения не потребуется.
Осложнения
Несмотря на то, что лечение аденомы слюнной железы не представляет собой серьезной проблемы, важно помнить, что несвоевременное удаление опухоли грозит возникновением ряда осложнений. Самое серьезное из них – преобразование доброкачественного новообразования в злокачественное. В отличие от злокачественных образований, аденома слюнной железы может существовать бессимптомно, лишь в некоторых случаях вызывая асимметрию лица. Поэтому при выявлении малейших припухлостей, необходимо срочно обращаться к врачу. Своевременное удаление опухоли оградит множества весьма неприятных проблем.
Наиболее распространенные послеоперационные осложнения:
Наблюдение и регулярные консультации у врача позволяют свести все послеоперационные осложнения к минимуму.
Профилактика
Среди профилактических мер по предотвращению возникновения аденомы слюнной железы можно выделить лишь здоровый образ жизни, правильное питание и прием витаминов, а также своевременное прохождение медицинских профилактических осмотров.
2019 © Хорошая стоматология — сеть стоматологических клиник.
Стоматологические услуги около м. Верхние Лихоборы, м. Митино, м. Тушинская, м. Речной вокзал, м. Отрадное, м. Щелковская
Данная страница носит информационно-справочный характер и не является публичной офертой.
Злокачественные опухоли слюнных желез
Опухоли слюнных желез являются относительно редкими заболеваниями и составляют до 5% среди всех опухолей головы и шеи, при этом большинство из них представляют собой доброкачественные образования.
Эти болезни могут встречаться в любом возрасте, но пик заболеваемости приходится на 40-55 лет.
Какими они бывают?
Рассмотрим классификации в зависимости от анатомического расположения и гистологического строения.
В зависимости от своей локализации это могут быть опухоли:
Гистологических вариантов выделяется достаточно много, назовем только самые частые:
Доброкачественные опухоли характеризуются медленным ростом и благоприятным клиническим прогнозом. Во многих случаях они вовсе не требуют какого-либо лечения, а нуждаются только в регулярном наблюдении. В то же время злокачественные новообразования растут быстро и агрессивно, способны прорастать в окружающие ткани, сосуды и нервы, а также распространяться в лимфатические узлы и метастазировать в отдаленные органы.
Как они проявляются?
Симптомы заболевания полностью зависят от расположения опухоли и вовлеченности окружающих тканей и органов в патологический процесс, поэтому они могут быть самыми разнообразными.
Начальные проявления:
Если опухоли злокачественные, то на более поздних стадиях могут наблюдаться:
При метастазировании в отдаленные органы (легкие, печень, кости и другие):
Почему они возникают?
Большинство опухолей возникают в результате случайных мутаций в наших клетках без какой-либо четко определяемой причины. Можно выделить только факторы риска, которые увеличивают вероятность появления заболевания:
Как их диагностируют?
Врач расспросит вас о вашей проблеме и внимательно рассмотрит образование и окружающие лимфоузлы. Не забудьте сообщить доктору о том, когда вы заметили образование, как оно изменялось на протяжении времени и какие факторы риска у вас имеются.
Врач может назначить вам следующие обследования:
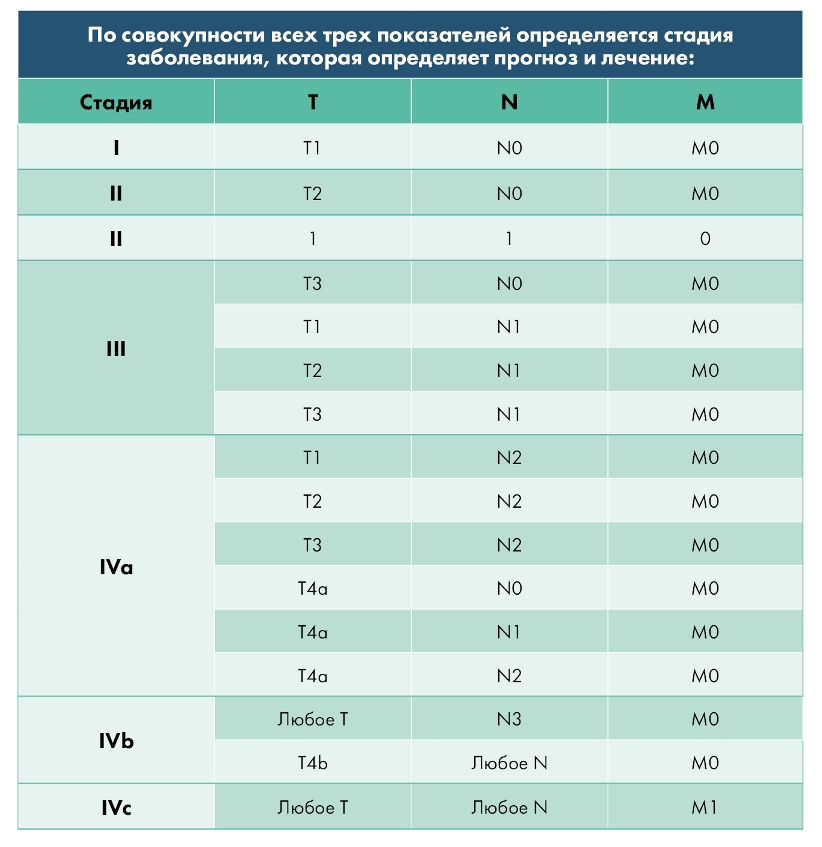
Как определяют стадию?
Стадия устанавливается согласно международной классификации TNM, в которой каждая буква имеет числовое значение:
T (от англ. tumor – опухоль) – размер самого образования и особенности его роста
N (от англ. nodus – узел) – характер поражения лимфатических узлов
M (от англ. metastasis – метастаз) – наличие или отсутствие распространения опухоли в отдаленные органы
По совокупности всех трех показателей определяется стадия заболевания, которая определяет прогноз и лечение:
Как их лечат?
Лечение зависит от стадии заболевания и может включать в себя операцию, лучевую и лекарственную терапию.
Основным методом является хирургическое лечение, которое подразумевает удаление самой опухоли и пораженных лимфоузлов. При ранней стадии это позволяет добиться наилучшего результата.
Лучевая терапия и химиотерапия могут быть назначены до операции (чтобы уменьшить опухоль и впоследствии ее удалить), после операции (чтобы избавиться от мельчайших клеток, недоступных глазу хирурга, и уменьшить вероятность рецидива) или вместо нее в паллиативных целях для облегчения состояния, когда операция невозможна из-за распространенного процесса или тяжелой сопутствующей патологии.
Какой прогноз заболевания?
Для определения прогноза используется статистический показатель пятилетней выживаемости, который отражает процент пациентов, оставшихся в живых через 5 лет после постановки диагноза.
Как и для других онкологических заболеваний, прогноз зависит в первую очередь от степени распространенности процесса. При I-II стадии, когда процесс локализован в слюнной железе и не выходит за ее пределы, этот показатель может достигать 94%, при III стадии и поражении лимфоузлов – 65%, а в случае наличия IV стадии и отдаленных метастазов – 35%.
Что делать после лечения?
Регулярно посещайте своего онколога и соблюдайте его рекомендации.
Обычно в первые 2 года рекомендуется проходить обследование каждые 3-6 месяцев, до 5 лет – каждые 6-12, затем 1 раз в год или вовсе при появлении жалоб.
Для контроля заболевания в дополнение к осмотру доктор может назначить вам:
Постарайтесь как можно раньше вернуться к привычному образу жизни и своей профессии, полноценно питаться и регулярно заниматься физическими нагрузками.
Использованные источники:
Авторская публикация:
Чаннов Валентин Сергеевич
клинический ординатор НМИЦ онкологии им. Н.Н. Петрова
Под научной редакцией:
Раджабова З.А.
Заведующий отделением опухолей головы и шеи
НМИЦ онкологии им. Н.Н. Петрова,
врач-онколог, научный сотрудник, кандидат медицинских наук, доцент
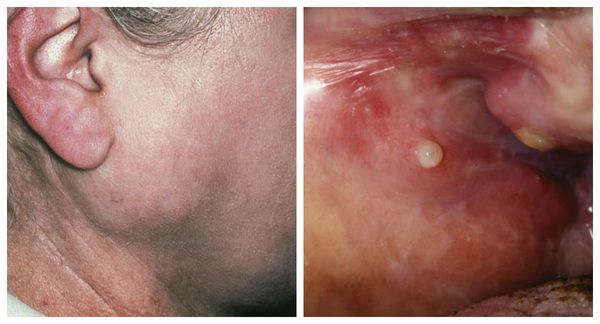
Плеоморфная аденома малых слюнных желез в области неба
Плеоморфная аденома (ПА) – это наиболее распространенная смешанная доброкачественная опухоль слюнных желез. Особенно часто она встречается у женщин в среднем возрасте. Примерно 80% всех случаев затрагивают околоушную слюнную железу, а около 7% приходится на малые слюнные железы. Гистологически данная опухоль представлена как эпителиальными, так и мезенхимальными элементами, в крупных слюнных железах обычно инкапсулирована.
В основном, опухоли малых слюнных желез являются злокачественными (почти 50%). Установлено, что чем меньше слюнная железа, тем больше вероятность озлокачествления опухоли. Ошибка гистологичского диагноза варьирует от 1 до 14%. Сложность диагностики заключается не только в дифференциации доброкачественного новообразования от злокачественного, но и в дальнейшей, более подробной классификации опухоли.
Небо является самой частой локализацией малых слюнных желез, затем следуют губы и щеки. ПА появляется как безболезненное плотное образование и, в большинстве случаев, не вызывает изъязвление слизистой оболочки.
Ультразвук, КТ и МРТ могут применяться в зависимости от локализации и размера опухоли. Оптимальное лечение ПА – это широкое хирургическое иссечение образования вместе с пораженными краями.
В данном клиническом случае рассматривается плеоморфная аденома в месте соединения твердого и мягкого неба.
Описание клинического случая
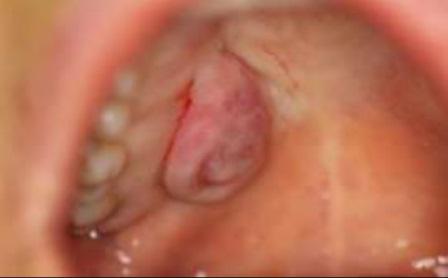
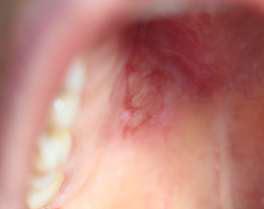
В клинику поступила 43-летняя женщина с жалобами на безболезненное образование справа от места соединения мягкого и твердого неба (Фото 1).
В истории болезни отсутствовала какая-либо соматическая патология, медикаментозное лечение больная не проходила. Внутриротовой осмотр выявил плотную, примерно 2 x 2 см, хорошо очерченную, овальную припухлость справа от места соединения мягкого и твердого неба (Фото 1).
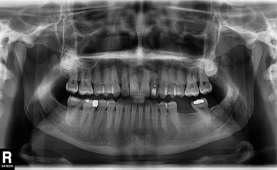
Фото 1: Образование на твердом небе.
Также пальпация образования определила мягкую по консистенции опухоль с хорошо выраженными границами.
Фото 2: Ортопантомограмма
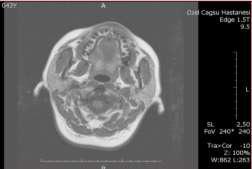
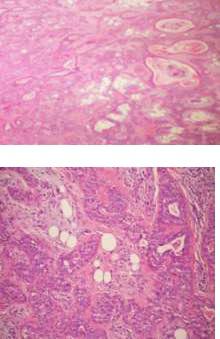
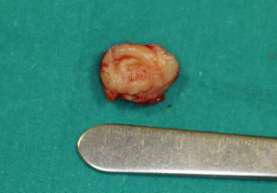
На ортопантомограмме определялись изменения в костных структурах и твердом небе (Фото 2). МРТ показало хорошо очерченное образование на небе (Фото 3). Была назначена инцизионная биопсия. Гистологическое исследование выявило ороговевающую структуру и миксоидную дегенерацию (Фото 4). Клетки были объединены в островки и слои, отделенные от миксоидного матрикса (Фото 4). Основываясь на полученных данных, поставлен окончательный диагноз: плеомормная аденома малых слюнных желез мягкого и твердого неба. Опухоль была полностью иссечена под местной анестезией, и выдвинутый диагноз был подтвержден повторной биопсией (Фото 5).
Постоперационный период прошел без осложнений и рецидива.
Фото 3: МРТ. Аксиальная проекция, показывающая хорошо заметное новообразование.
Фото 4: Гистологическое исследование, выявившее ороговевающую структуру и миксоидную дегенерацию, x40
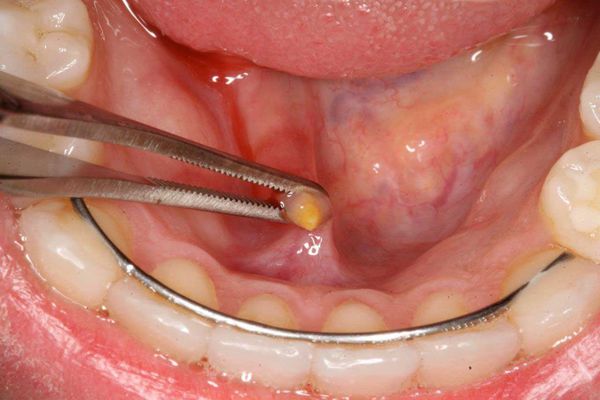
Фото 5: Полное удаление опухоли
Фото 6: 3 недели после операции.
Обсуждение
Наиболее часто ПА возникает в околоушных слюнных железах (56,7 %), затем следуют поднижнечелюстные слюнные железы (31,1%), небные малые слюнные железы (8,9%) и щечные малые слюнные железы (3,3%).
Большое количество опухолей малых слюнных желез являются злокачественными (почти 50%). Установлено, что чем меньше слюнная железа, тем больше вероятность озлакочествления опухоли. Таким образом, проведение дифференциальной диагностики является жизненно важным.
Среди всех опухолей слюнных желез выделяют такие злокачественные новообразования, как мукоэпидермоидная карцинома, аденокистозная карцинома и полиморфная низкодифференцированная аденокарцинома. Мукоэпидермоидная карцинома является наиболее частой из всех злокачественных опухолей слюнных желез.
Наиболее уязвимой зоной после околоушной слюнной железы следуют железы твердого неба. Обычно такие опухоли протекают бессимптомно, медленно растут, имеют различную консистенцию, синюшный или красный оттенок, а клинически напоминают слизистую кисту. Аденокистозная карцинома наиболее часто возникает на небе. Выглядит она как болезненная, медленно растущая масса, поражающая окружающие структуры и возникающая у людей среднего возраста. Полиморфная низкодифференцированная аденокарцинома также чаще локализуется на небе и обычно представляет собой медленно растущую припухлость. В популяции это заболевание превалирует у пожилых женщин.
В диагностике применяют ультразвук, МРТ и КТ. В нашем случае использовались МРТ и КТ. Снимок КТ оказался без особенностей, в то время как МРТ выявила новообразование на небе.
Клинически и гистопатологически данное образование может быть принято за злокачественное, однако, ПА является доброкачественной опухолью, рецидивирующей достаточно редко. В литературе имеются данные о 2-44% рецидивов. Широкое хирургическое иссечение является самой предпочтительной терапией. Возникновение рецидива может быть связано с неадекватным хирургическим лечением и удалением новообразования. В данном клиническом случае опухоль была полностью вылущена.
Заключение
Целью данного отчета являлось описание диагностики и лечения плеоморфной аденомы, которая была обнаружена в месте соединения мягкого и твердого неба у 43-летней женщины. Опухоль была полностью иссечена вместе с затронутыми краями. Выздоровление проходило без особенностей с коротким восстановительным периодом (Фото 6).
Авторы: Firdevs AKPEK, Mustafa TEK, Orcun TOPTAS, Fat ih OZAN
Что такое сиалоаденит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Козлова П. Ю., стоматолога-хирурга со стажем в 6 лет.
Определение болезни. Причины заболевания
Сиалоаденит — это воспаление одной или нескольких слюнных желёз. Сопровождается отёком лица, покраснением устья слюнной железы, болезненностью и другими симптомами. Может привести к образованию гнойной полости, склерозированию железы и развитию опухоли.
Краткое содержание статьи — в видео:
Сиалоаденит развивается практически в любом возрасте, начиная от одного года, вплоть до 70 лет. Он составляет 42-54 % от всех патологий слюнных желёз. Чаще всего поражаются большие слюнные железы: околоушные и подчелюстные, реже — подъязычные.
Причиной лимфогенных и гематогенных сиалоаденитов могут быть респираторные инфекции (ангина, пневмония, трахеит), а также воспалительные заболевания лицевой области — фурункулы, карбункулы, абсцессы полости рта, конъюнктивиты и др.
Контактный сиалоаденит развивается из очагов инфекции, расположенных по соседству с железой:
Также сиалоадениты часто возникают в связи с нахождением в протоке или толще железы инородных тел, препятствующих нормальному току слюны. К ним относят ся камни слюнных желёз (сиалолитиаз), семечки, зёрнышки, косточки и др.
В группе риска по развитию сиалоаденита находятся:
Симптомы сиалоаденита
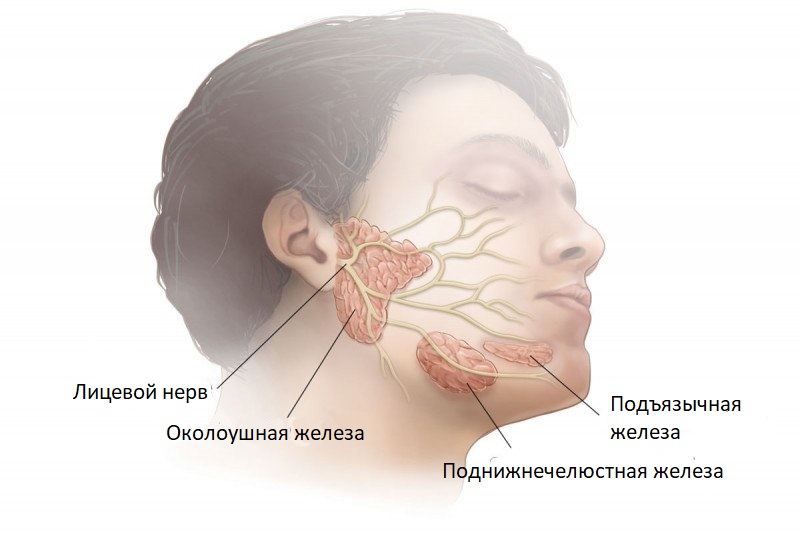
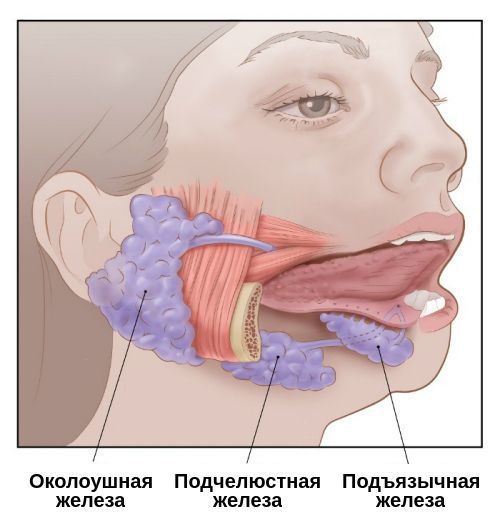
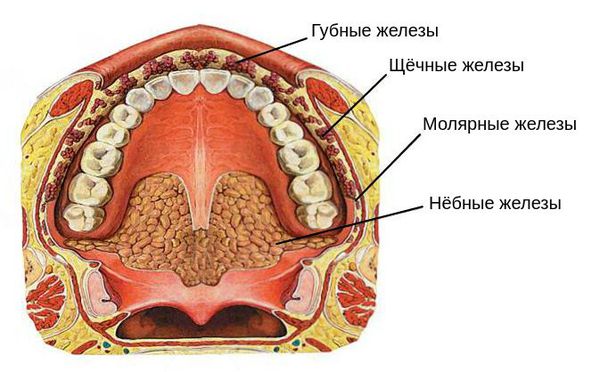
Проявления сиалоаденита во многом зависят от локализации поражённой железы. В целом слюнные железы бывают двух видов — большими и малыми. Малые слюнные железы расположены в толще слизистых оболочек губ, щёк, нёба. Большие слюнные железы делятся на околоушные, подчелюстные и подъязычные.
При подчелюстном сиалоадените пациент жалуется на:
При сиалоадените подъязычной слюнной железы многие симптомы схожи с признаками подчелюстного сиалоаденита. Устье выходных протоков железы также красное, отёчное, но при этом боль выражена сильнее и нет явных внешних проявлений.
Патогенез сиалоаденита
Рассмотрим механизм возникновения сиалоаденита на примере развития слюнокаменной болезни. Данный процесс можно разделить на три стадии:
На начальной стадии клинические симптомы воспаления отсутствуют, но при этом наблюдаются признаки развития отёка: застаивается лимфа около протоков железы и кровеносных сосудов, соединительная ткань становится рыхлой, отёчной, сосуды расширяются и с избытком наполняются кровью. При этом полностью сохранены ацинусы — концевые отделы слюнной железы. В них обильно скапливаются мукополисахариды и муцин — признаки воспаления. Протоки внутри и между дольками железы расширяются, постепенно увеличиваются и уплотняются коллагеновые волокна и лимфоидные инфильтраты.
На второй стадии болезни возникают морфологические признаки явного хронического воспаления слюнных желёз:
На третьей стадии паренхима железы почти полностью атрофируется и замещается соединительной тканью, разрастаются кровеносные сосуды, протоки внутри долек железы расширяются по типу кисты или сужаются из-за сдавления соединительной, фиброзной тканью.
Классификация и стадии развития сиалоаденита
По течению процесса воспаления сиалодениты бывают острыми и хроническими.
По нозологической самостоятельности сиалоадениты делят на две группы:
По причинам сиалоадениты бывают:
По локализации поражённой слюнной железы выделяют:
По состоянию паренхимы различают два типа сиалоаденита:
По характеру воспаления и его исходу сиалоадениты бывают:
По распространённости процесса в слюнной железе выделяют три типа сиалоаденитов:
Осложнения сиалоаденита
Все осложнения сиалоаденитов можно разделить на несколько групп:
В ряде случаев хроническое воспаление железистой ткани может преобразоваться с развитием доброкачественных и злокачественных опухолей. Однозначно утверждать о воспалительной природе опухолей не приходится, но и исключить воспаление как пусковой механизм их развития пока невозможно.
Доброкачественные опухоли
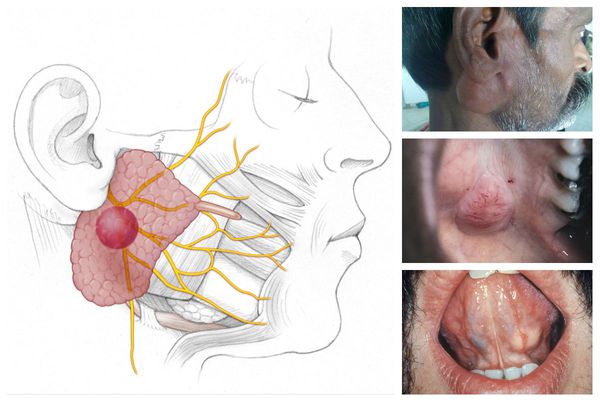
Плеоморфная аденома — наиболее распространённая железистая опухоль. Обычно она развивается в больших слюнных железах: 75 % — в околоушных, 13 % — в подчелюстных и подъязычных, 12 % — в малых слюнных железах (в основном локализуется на твёрдом нёбе). Макроскопически опухоль представляет собой узел плотной, эластической или мягкой консистенции диаметром 1-6 с м. На разрезе выглядит как белесовато-жёлтое или бело-серое образование с ослиз нением, иногда наблюдаются хрящеподобные вкрапления.
Миоэпителиома до недавних пор считалась разновидностью плеоморфных аденом и сравнительно недавно пол учила право являться отдельной нозологической единицей. Миоэпителиома является мономорфной аденомой и имеет в своём составе исключительно зрелые миоэпителиальные клетки. Данная опухоль встречается сравнительно нечасто: примерно в 4 % случаев всех опухолей слюнных желёз. Морфологически она представляет собой узел неправильно формы, на разрезе представлена белесоватой тканью.
Аденолимфома по частоте встречаемости занимает 2-3 место среди новообразований слюнных желёз. Она развивается только в околоушных железах. Представляет собой чётко ограниченный узел, заключённый в капсулу, 2-5 см в диаметре. На разрезе она выделяется бело-серой окраской со множеством кист, заполненных серозной жидкостью.
Онкоцитома — довольно редкая доброкачественная опухоль. Она развивается преимущественно к околоушных железах. Макроскопически состоит из узла, реже — множества узлов, ограниченных эластической капсулой. В разрезе опухоль имеет буро-коричневый цвет.
Злокачественные опухоли
Мукоэпидермоидный рак является наиболее частой разновидностью карцином слюнных желёз. Чаще всего поражает околоушную железу, на втором месте по локализации — малая слюнная железа в области нёба. Макроскопически данный вид рака обычно четко отграничен от окружающих тканей, в редких случаях заключён в тонкую, не до конца сформированную капсулу. При разрезе в толще опухоли можно заметить множество кист. Узел может быть как мягким, так и плотным, иногда — хрящеподобным, каменистым. По форме узел бывает круглым, овальным, реже — бугристым.
Аденокистозный рак ( цилиндрома ) встречается в 1-10 % всех случаев карцином слюнных желёз. Наиболее часто она поражает малые слюнные железы в области нёба и околоушные железы, реже — подчелюстные и подъязычные. Макроскопически опухоль представлена узлами диаметром 1-5 см, в разрезе она выделяется серым или серо-жёлтым цветом, чётких границ нет.
Карцинома в плеоморфной аденоме является самостоятельным заболеванием. Морфологически выглядит, как скопление узлов с нечёткими границами размером до 14*7 см, в разрезе жёлтого или бело-серого цвета.
Диагностика сиалоаденита
Диагностические мероприятия заболеваний слюнных желез можно разделить на клинические, лабораторные и аппаратные.
Клинические методы представляют из себя сбор жалоб, анамнеза (истории болезни), а также непосредственный осмотр пациента.
В ходе расспроса выясняются жалобы пациента, уточняется время их возникновения, характер, интенсивность боли, влияние этих симптомов на качество жизни, наличие рецидивов и ремиссий, их продолжительность. Отдельно стоит остановиться на вопросах о наличии или отсутствии соматических и инфекционных заболеваний — иногда они могут являться причиной или отягчающим фактором течения сиалоаденита. Стоит уточнить, были ли подобные состояния у родителей и родственников.
В ходе клинического осмотра доктор обращает внимание на наличие отёка и асимметрии лица, размеры, консистенцию, форму и рельеф поражённой и здоровой слюнной железы. Указанные данные во многом зависят от первичности заболевания, наличия рецидивов и характера проведённого лечения или же его отсутств ия. Чем больше было рецидивов, тем железа более склерозирована, что негативно влияет на её функционирование. В полости рта стоит обратить внимание на устье выводного протока, а также изучить сам выводной проток (по возможности) на наличие камней слюнных желёз и иных патологических изменений. Важно установить, имеется ли выделение слюны. Для этого проводится массаж ткани железы, после чего оценивается количество слюны, её цвет и консистенция.
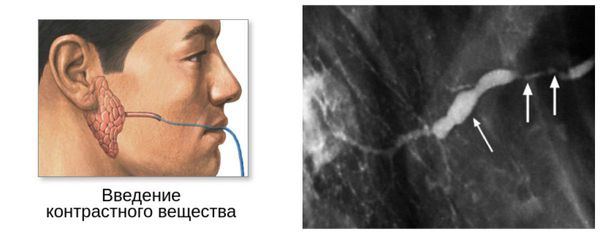
Компьютер ная и магнитно-резонансная сиалотомография информативны при наличии небольших инородных тел (камней) в выводном протоке и самой железе.
Метод сиалосонографии (УЗИ) даёт достаточно полное представление о структуре железы. С его помощью можно без труда выявить склеротические изменения тканей, инородные тела, оценить их количество, плотность, размеры, а также исключить наличие новообразований.
Термосиалография даёт возможность изучить в динамике изменение температуры железы. Это позволяет оценить эффективность проводимого лечения.
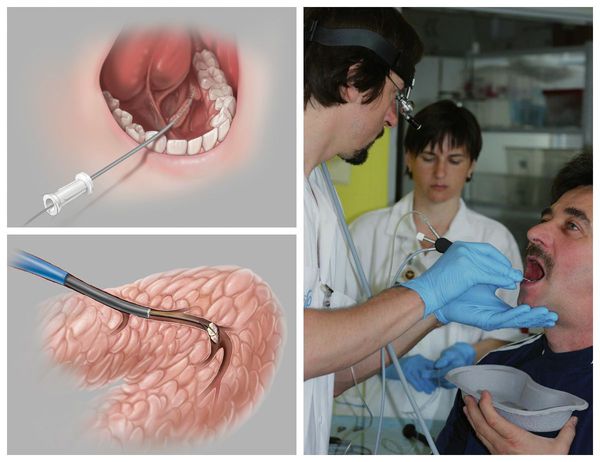
Наличие второго рабочего канала в корпусе эндоскопа позволяет не только визуализировать, но и проводить промывание, расширение протока, при необходимости возможен забор биопсийног о материала. С помощью эндоскопа можно оценить цвет стенок выводного протока, их эластичность, обнаружить причины, затрудняющие нормальный ток слюны по протокам — камни, слизистые пробки, полипы, новообразования, участки сужения просвета протока. Также благодаря эндоскопической поддержке во время операции можно не только получить полную картину проблемы, но и устранить её с минимальным вмешательством.
Лечение сиалоаденита
Лечебные мероприятия при сиалоадените проводятся как в стационарных, так и в амбулаторных условиях. Лечение может быть хиру ргическим и консервативным. Выбор условия и метода лечения зависит от тяжести течения заболевания, возраста пациента, сопутствующих заболеваний и других факторов.
Консервативное лечение
Основные принципы консервативного лечения:
Неотъемлемой частью лечения сиалоаденитов, особенно острых или обострений хронических форм, является приём антибактериальных препаратов. Зачастую назначаются синтетические и полусинтетические пенициллины. Данные препараты хороши спектром антимикробного действия, малотоксичны и имеют довольно обширную базу клинических исследований, доказательность которых помогает планировать желаемый исход терапии и сократить сроки лечения и реабилитации.
При сильных болях также проводится симптоматическая терапия НПВС. Их применение оправдано дополнительным противовоспалительным эффектом.
Хирургическое лечение
Иногда одной консервативной терапии недостаточно. В таких случаях применяются хирургические методы лечения.
При зак уперке выводного протока инор одным телом приём лекарственных препаратов желаемого эффекта не принесёт — необходимо хирургическое удаление камня. Зачастую подобные манипуляции проводятся в амбулаторных условиях стоматологом-хирургом. Под местной анестезией выполняется удаление конкремента с последующей антисептической обработкой. По показаниям назначается антимикробная и симптоматическая терапия. Пациент наблюдается несколько дней, в ряде случаев проводится бужирование (расширение) выводного протока и его промывание.
При частых рецидивах сиалоаденита происходит полное или частичное склерозирование железистой ткани и её замещение соединительной. В таких случаях по показаниям проводится удаление поражённой слюнной железы.
Показанием к удалению долгое время считалось нахождение камня в толще самой железы, но с появлением новых современных методов лечения подобные радикальные операции проводятся реже.
Прогноз. Профилактика
При своевременном и рациональном лечении первичного сиалоаденита вероятность выздоровления высока. Рецидивы случаются 1-2 раза в год в осенне-весенний период.
Профилактика сиалоаденита коренным образом не отличается от профилактики многих других заболеваний. Правильное, сбалансированное и рациональное питание, здо ровый, активный образ жизни, исключение вредных привычек обычно снижают риск развития большинства болезни. Однако профилактика сиалоаденита имеет свои особенности.
Заболевания органов полости рта и ЛОР-органов напрямую влияют на рост и развитие бактерий, которые через выводной проток железы, с током крови и лимфы могут проникнуть в слюнную железу и привести к развитию воспаления. Любые другие хронические очаги инфекции также можно считать предрасполагающими факторами развития сиалоаденита. Бактерии, находящиеся в организме поражённого органа или ткани, могут не только стать причиной сиалоаденита, но и снизить иммунитет организма в целом, что не позволит активно бороться с болезнью. Исключение переох лаждений и стрессовых ситуаций, приём поливитаминов в осенне-весенний период позволит поддержать иммунитет на должном уровне.