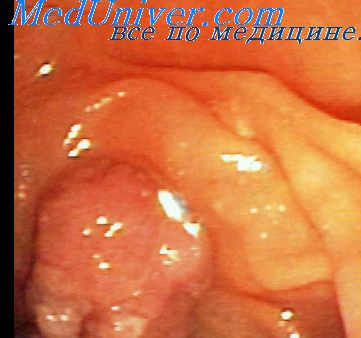
Аденома бсдк что это
Полипы заполняют просвет ампулы БСДК или просвет интрапаниллярного отдела главного протока поджелудочной железы. БСДК умеренно увеличен и уплотнен, сохраняет обычную форму и на его верхушке имеется одно отверстие. Морфологически эти полипы идентичны гиперпластическим полипам зоны устья БСДК, отличаясь от последних только своим расположением. Развитие таких полипов можно связать с хроническим продуктивным воспалением.
Самая частая разновидность гиперпластических изменений. Железы слизистой оболочки гипернлазированы, кисгозно расширены. Гроздевидные скопления таких желез могут образовывать полиповидные выпячивания, прикрывающие просвет устья БСДК. Некоторые исследователи считают это явление обычным у лиц старше 40 лет.
Единого мнения о природе аденомиоза не существует. Относят к группе гетеротопических процессов и считают, что он развивается вследствие перемещения гиперплазированных папиллярных желез в мышечный слой сосочка. Макроскопически сосочек приобретает шаровидную форму, увеличивается в диаметре до 1,0-1,5 см. Устье определяется с трудом. Консистенция сосочка плотная, что позволяет заподозрить злокачественную опухоль. На разрезе определяется волокнистая ткань серовато-желтого цвета.
В зависимости от особенностей строения различают три гистологические формы аденомиоза большого дуоденального сосочка: узловатую, узловато-диффузную и диффузную. Эти формы аденомиоза представляют собой морфологическое выражение последовательных фаз его развития. Узловатая форма аденомиоза соответствует ранней фазе развития, когда начинается внедрение гинерплазированных папиллярных желез в мышечный слой без заметного нарушения архитектоники последнего. Дальнейшее прогрессирование процесса приводит к развитию узловато-диффузной и далее диффузной формы,. морфологически характеризующейся полной перестройкой стенки БСДК.
Наблюдаемая при этом гипертрофия мышечных пучков является компенсаторной, возникающей в ответ на процессы перестройки стенки большого дуоденального сосочка.
У лиц, не страдающих желчнокаменной болезнью, аденомиоз выявляли не менее часто, чем у лиц с желчнокаменной болезнью и воспалительными изменениями желчных путей. Поэтому мы поддерживаем мнение Marzoli и Serio (1976) о том, что аденомиоз БСДК является процессом, не зависящим от патологии желчевыводящих путей. На основании большого сходства аденомиозных структур с гормонально обусловленными гиперилазиями молочной и предстательной желез можно считать обоснованным также предположение Lebert (1955) об эндокринной индукции аденомиоза БСДК.
В ряде случаев картины аденомиоза большого дуоденального сосочка могут представлять определенные трудности при дифференциальном диагнозе с опухолевым процессом, особенно, если исследованию подвергаются биоптаты небольших размеров. Однако, морфологические критерии свидетельствуют против опухолевого происхождения аденомиозных формаций, поскольку в них не наблюдается клеточной и ядерной атинии, отсутствуют митозы и признаки деструирующего роста.
Поэтому аденомиозные структуры следует отнести к числу опухолеподобных пролифератов гиперпластического происхождения.
Папиллярная аденома большого дуоденального сосочка.
Встречается редко. Внешний вид опухоли соответствует крупному полипу. Эпителиальный компонент аденомы предсгавлеп высоким призматическим эпителием со светлой эозинофильиой цитоплазмой и базально расположенным ядром, морфологические и функциональные свойства которого напоминают нормальный эпителий слизистой оболочки БСДК. Имеется некоторое сходство в гистологическом строении папиллярной аденомы и гиперпластических полипов БСДК. Существует даже мнение, что эти образования практически невозможно различить. Однако анализ морфофункциональных особенностей папиллярной аденомы и гиперпластических образований позволяет выделить признаки, являюпшеся основой для проведения дифференциального диагноза.
В гиперпластических полипах эпителиальные клетки сохраняют нормальное строение и ядра их располагаются строго однорядно вблизи базальной мембраны, митозы отсутствуют. Полипы имеют хорошо развитую строму из рыхлой соединительной ткани, богатую кровеносными сосудами и клеточными элементами, среди которых преобладают лимфоциты и плазматические клетки. В папиллярной аденоме эпителий приобретает черты атинии: клетки и ядра имеют большие, чем в норме, размеры; ядра становятся гиперхромными и сильно вытянутыми, они теряют строго полярное расположение, появляются митозы. Опухолевые клетки отличаются нарушением секреторной функции. В одних клетках аденомы выявляется резкая гиперсекреция слизи, в других секреция полностью отсутствует.
Строма в опухоли не столь развита, клеточный инфильтрат в ней более скудный и состоит преимущественно из лимфоцитов и фибробластов. Папиллярная аденома может малигнизироваться.
Рак большого дуоденального сосочка
Рак большого дуоденального сосочка – злокачественная опухоль фатерова сосочка, расположенного в области двенадцатиперстной кишки. Характерен медленный рост и позднее метастазирование при раннем появлении механической желтухи. Наблюдаются боли, периодическое повышение температуры тела, увеличение печени и желчного пузыря. На поздних стадиях возможны кровотечения. Диагноз устанавливают с учетом симптоматики, данных рентгенографии, фиброгастродуоденоскопии и результатов биопсии. Лечение оперативное: гастропанкреатодуоденальная резекция, папиллэктомия, дуоденэктомия, паллиативные вмешательства.
Общие сведения
Рак большого дуоденального сосочка – злокачественная неоплазия большого дуоденального (фатерова) соска, локализующегося в нисходящей части двенадцатиперстной кишки и представляющего собой соустье главного панкреатического протока и общего желчного протока. Составляет 40% от общего количества онкологических поражений пилородуоденальной зоны, 5% от общего числа неоплазий ЖКТ и 1-2% от общего количества раков различных локализаций. Рак большого дуоденального сосочка является третьей по распространенности причиной возникновения механической желтухи. Обычно поражает пожилых пациентов, средний возраст больных составляет 54 года. Очень редко выявляется у детей. Женщины страдают реже мужчин. Лечение осуществляют специалисты в сфере онкологии, гастроэнтерологии и абдоминальной хирургии.
Причины рака фатерова сосочка
Причины возникновения опухоли точно не выяснены. Специалисты отмечают, что определенное значение имеет наследственная предрасположенность – заболевание нередко диагностируется в семьях, члены которой страдают семейным полипозом. Кроме того, у некоторых пациентов выявляется генетическая мутация K-ras. Установлено, что неоплазия может развиться в результате малигнизации аденомы фатерова соска. В список факторов риска также включают хронический панкреатит и заболевания гепатобилиарной системы.
Источником рака большого дуоденального сосочка являются трансформировавшиеся клетки эпителия слизистой двенадцатиперстной кишки, панкреатического протока либо общего желчного протока. Для новообразования характерен медленный экзофитный рост. По внешнему виду неоплазия напоминает папиллому, разрастание грибовидной формы или в виде соцветья цветной капусты. Реже выявляются эндофитные формы. При экзофитных формах рака большого дуоденального сосочка желтуха чаще ремиттирующая, при эндофитных – постоянная. Диаметр узла при его хирургическом удалении в среднем составляет 3 мм.
При микроскопическом исследовании выявляются клеточные скопления и отдельно лежащие эндокринные клетки веретенообразной, треугольной и цилиндрической формы. Число эндокринных клеток уменьшается по мере снижения уровня дифференцировки неоплазии. Обычно рак большого дуоденального сосочка прорастает общий желчный проток, возможно также поражение поджелудочной железы и стенки двенадцатиперстной кишки, лимфогенное и отдаленное метастазирование. Лимфогенные метастазы обнаруживаются у 21-51% больных. Отдаленные вторичные очаги выявляются достаточно редко. Обычно поражается печень, реже – кости, головной мозг, легкие и надпочечники.
Рак большого дуоденального сосочка может полностью обтурировать просвет желчного протока, реже выявляется стеноз. Даже при частичном сдавлении из-за отечности слизистой возникают грубые расстройства оттока желчи, становящиеся причиной развития механической желтухи. Появляется билиарная гипертензия, сопровождающаяся дилатацией желчевыводящих путей и протоков поджелудочной железы. Кишечная непроходимость развивается очень редко. При распространении процесса возможно прорастание стенки кишечника и распад неоплазии с развитием внутреннего кровотечения.
Симптомы рака фатерова сосочка
Первым проявлением болезни часто становится механическая желтуха, возникшая на фоне соматического благополучия. Вначале желтуха обычно перемежающаяся, нормализация биохимических показателей крови обусловлена уменьшением отека в области стенозированного желчного протока. При прогрессировании рака большого дуоденального сосочка желтуха становится более стойкой, изменение цвета кожи выявляется после интенсивных болей, сопровождающихся ознобами и проливными потами. Пациенты жалуются на выраженный зуд. Интермиттирующий характер желтухи на поздних стадиях (выявляется в 51% случаев) обусловлен распадом рака большого дуоденального сосочка, сопровождающегося временным восстановлением проходимости желчного протока.
При пальпации определяется гепатомегалия. У 60% пациентов под нижним краем печени прощупывается увеличенный желчный пузырь (симптом Курвуазье). При продолжительной обтурации желчевыводящих путей возникают цирроз печени и хронический панкреатит. При инвазии рака большого дуоденального сосочка в стенку кишечника и последующем распаде опухоли возможны кровотечения (острые массивные либо повторяющиеся незначительные) с развитием анемии. При региональном метастазировании отмечается изменение болевого синдрома.
Характерной особенностью рака большого дуоденального сосочка является ранняя потеря веса. Причиной похудания становятся стеноз либо обструкция панкреатических протоков, из-за которых в ЖКТ перестают поступать ферменты, необходимые для расщепления белков и жиров. Нарушение проходимости общего желчного протока еще больше усугубляет расстройства всасывания жиров и ухудшает всасываемость витаминов. Снижение веса и авитаминоз становятся причиной адинамии.
У больных раком большого дуоденального сосочка часто наблюдаются поносы, сопровождающиеся вздутием и болями в животе. Каловые массы зловонные, глинисто-серые. В запущенных случаях может выявляться жировой кал. При появлении регионарных метастазов отмечается изменение характера болевого синдрома. На поздних стадиях определяются истощение и расстройства функций органов, пораженных отдаленными метастазами.
Диагностика рака фатерова сосочка
Постановка диагноза сопряжена с существенными затруднениями из-за неспецифичности симптоматики. В процессе диагностики онколог ориентируется на жалобы, данные объективного осмотра, рентгенографии, чреспеченочной или внутривенной холангиографии, дуоденального зондирования, фиброгастродуоденоскопии и других исследований. При желтухе определяется высокий уровень билирубина с преобладанием прямой фракции, стеркобилин в кале отсутствует. На поздних стадиях рака большого дуоденального сосочка выявляется анемия.
Достаточно достоверным исследованием является дуоденальное зондирование, при проведении которого часто удается обнаружить кровь в дуоденальном содержимом. Иногда в ходе этого исследования выявляются клетки неоплазии и ферменты поджелудочной железы. Рентгенографическими признаками рака большого дуоденального сосочка являются неровность контуров либо дефект наполнения в зоне внутренней стенки двенадцатиперстной кишки, а также отсутствие проходимости либо деформация желчного протока в зоне, приближенной к фатеровому соску.
При проведении фиброгастродуоденоскопии обнаруживают опухолевидное образование и выполняют эндоскопическую биопсию подозрительного участка. В некоторых случаях диагноз рака большого дуоденального сосочка не удается установить при помощи стандартных методик, для уточнения характера патологии приходится проводить лапаротомию, рассекать фатеров сосок, осуществлять забор ткани, а затем принимать решение об объеме операции на основании данных срочного гистологического исследования. Дифференциальный диагноз осуществляют с гепатитом, раком головки поджелудочной железы и раком желчных путей.
Лечение рака фатерова сосочка
Основным способом лечения данной патологии является оперативное вмешательство, которое, в зависимости от распространенности процесса, может быть радикальным либо паллиативным. Группа паллиативных операций включает в себя около десяти различных вариантов анастомозов, позволяющих восстановить отток желчи в пищеварительный тракт либо (реже) предотвратить сдавление двенадцатиперстной кишки растущим раком большого дуоденального сосочка.
Радикальная операция является тяжелым и сложным вмешательством, поэтому проводится только после тщательного отбора пациентов в соответствии со стандартами, включающими в себя допустимую степень истощения, уровень белков в крови, определенные показатели пульса и жизненной емкости легких и т. д. Больным раком большого дуоденального сосочка проводят гастропанкреатодуоденальную резекцию. При наличии противопоказаний к радикальному вмешательству выполняют условно радикальные операции: папиллэктомию, дуоденэктомию либо экономную панкреатодуоденальную резекцию. Радиотерапия и химиопрепараты при раке большого дуоденального сосочка малоэффективны.
Аденома БДС
Содержание Скрыть
Большой дуоденальный сосочек подвержен развитию многих типов новообразований. Он расположен в области двенадцатиперстной кишки и постоянно подвергается негативному воздействию. Самым распространенным типом опухоли является аденома.
Что такое аденома
Новообразование формируется из клеток железистого эпителия и представляет собой небольшого размера нарост. Отличается доброкачественным характером течения.
На ранних стадиях их развития установить аденому затруднительно, так как в данный период она не проявляет симптомов.
Аденома может формироваться на различных органах, где присутствует железистый эпителий. Опухоль фатерова сосочка относится к распространенным видам доброкачественной опухоли.
Образование диагностируется преимущественно у взрослых после 35 лет. Это обусловлено возрастным снижением иммунитета, который не способен бороться с определенными типами заболеваний.
Классификация
Аденома имеет несколько форм в зависимости от своей структуры. У каждой из них свои особенности. Установление типа аденомы осуществляется на основе результатов исследований.
Кистозная
Представляет опасность для жизни и здоровья человека, так как способна перерождаться в раковую форму.
По внешнему виду представляет закрытый мешочек. Но большой дуоденальный сосочек поражает редко.
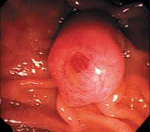
Полипоидная
Свое название форма получила в результате того, что опухоль имеет вид полипа. Новообразование в исключительных случаях трансформируется в рак.
Папиллярная
Новообразование имеет сосочкообразную структуру. Папиллярная аденома способна разрастаться до значительных размеров, но чаще не представляет опасность для пациента.
По мере развития аденомы сосочки начинают перекрывать просвет, что и провоцирует симптомы.
Солидная
Отличается наличием соединительнотканной стромы. Она развита недостаточно. Новообразование по внешнему виду напоминает пятно.
Солидная форма аденомы в редких случаях трансформируется в раковую опухоль, но требует удаления.
Тубулярная
Строма располагается между узкими каналами, которые формируются из клеток эпителия.
Выявляется в редких случаях, но также требует проведения лечебных мероприятий.
Также в медицине выделяют три фазы развития новообразования, которые сменяют друг друга. К ним относятся узловая, узловато-диффузная, диффузная.
В соответствии со структурой специалисты выделяют тубулярную, ворсинчатую, зубчатую и тубулярно-ворсинчатую форму аденомы.
Причины
Определить точную причину формирования аденомы БСДК затруднительно, так как специалистами они не установлены.
Считается, что провокатором развития доброкачественного образования являются гормональные нарушения. Также в группу риска входят пациенты, возраст которых составляет более 40 лет. Это обусловлено тем, что в организме начинаются процессы старения, снижается иммунитет.
Также провоцирующими факторами могут стать лишний вес и ожирение, неправильное питание. Особое значение в развитии заболевания имеют употребление спиртных напитков и курение. Все вещества, входящие в состав алкоголя и табачного дыма, оказывают негативное воздействие на слизистую ЖКТ.
Отмечено, что у большинства пациентов с установленной аденомой большого дуоденального сосочка близкие родственники обращались к специалисту для лечения доброкачественных новообразований.
Результаты исследований позволили полностью исключить такие неблагоприятные факторы, как заболевания органов пищеварительного тракта воспалительного характера, аденома простаты.
Клиническая картина
Аденома БДС на ранних стадиях развития патологии установить практически невозможно. Диагностика осуществляется случайным образом при проведении инструментальных исследований по поводу иных заболеваний.
По мере развития опухоли возникают признаки, схожие с гастритом, язвой. У пациентов наблюдается желтушность кожных покровов, боли ноющего или колющего характера.
Когда аденома достигает значительных размеров, болезненные ощущения усиливаются, становятся постоянными. Среди симптомов наблюдают повышение температуры тела, тошнота и рвота.
Тяжелое течение заболевания сопровождается появлением в каловых массах крови, диареей. При появлении подобных признаков следует незамедлительно обратиться к специалисту.
Диагностика
При проявлении признаков опухоли БДС специалист проводит осмотр и установит имеющиеся симптомы. С целью определения характера течения, размера и локализации новообразования назначается комплекс диагностических мероприятий.
Рентгенологическое исследование
Использование рентгена позволяет определить месторасположение опухоли и исключить наличие метастатических поражений.
Рентгенологическое исследование позволяет быстро получить результаты и установить предварительный прогноз.
Ультразвуковое исследование назначается с целью установления точного расположения, размера аденомы. Современная технология также позволяет изучить структуру образования.
Процедура полностью безопасна и эффективна. На основе результатов исследования специалист уточняет диагноз.
Биопсия
Забор материала для проведения гистологического исследования осуществляется с помощью специального аппарата, на конце которого находится тонкая игла.
Гистология используется для определения характера течения заболевания. Специалист на основе исследований устанавливает наличие или отсутствие раковых клеток.
Пациентам также назначается анализ крови на онкомаркеры и наличие воспалительного процесса. Окончательный диагноз устанавливается только после изучения врачом всех результатов исследований.
Лечение
Единственным эффективным методом терапии при аденоме большого дуоденального сосочка является хирургическое удаление пораженного органа.
Самолечение опасно осложнениями!
Несмотря на то, что наши статьи основаны на проверенных источниках и прошли проверку практикующими врачами, одни и те же симптомы могут быть признаками различных заболеваний, а болезнь может протекать не по учебнику.
Плюсы от обращения к врачу:
Не пытайтесь лечиться самостоятельно — обратитесь к специалисту.
Операция проводится эндоскопическим или классическим способом. Каждый метод имеет свои особенности, преимущества и недостатки.
Эндоскопический метод выполняется с помощью специальных инструментов и отличается непродолжительным периодом реабилитации. После операции на теле практически не остается рубцов и шрамов.
Классическая операция выполняется при помощи хирургического скальпеля. Пациенту предстоит длительный период реабилитации после процедуры.
Осложнения
Доброкачественная опухоль большого дуоденального сосочка не всегда является угрозой для жизни и здоровья пациента. Но заболевание требует незамедлительного лечения.
Отсутствие терапии приведет к развитию кровотечения, сильных болей. Но самым опасным последствием является перерождение новообразования в раковую. При этом возникает риск наступления летального исхода.
Мы делаем медицинскую информацию понятной, доступной и актуальной.
Злокачественное образование способно метастазировать в соседние и отдаленные органы.
Прогноз
Своевременное лечение позволят получить благоприятный прогноз. Аденома относится к доброкачественным новообразованиям и в редких случаях перерождается в рак.
Но при трансформации клеток новообразования отсутствие терапии может привести к серьезным последствиям, в том числе и летальному исходу.
Прогноз в случае развития рака определяется на основе степени, стадии и других особенностей течения патологии. При распространении метастазов он чаще неблагоприятный.
Профилактика
С целью снижения риска формирования аденомы фатерова сосочка специалисты рекомендуют соблюдать ряд правил:
При появлении неприятных симптомов важно сразу обратиться к специалисту, так как симптомы могут указывать на иные патологии. Только своевременное лечение позволит предотвратить осложнения.
Аденома большого дуоденального сосочка не относится к особо опасным патологиям. Но при выявлении новообразования необходимо обратиться к специалисту, так как заболевание не имеет специфических симптомов.
Они могут указывать на другие, более серьезные заболевания. С целью снижения возникновения осложнений нужно соблюдать правила профилактики.
Комплексное лечение дисфункций большого дуоденального сосочка
Рассмотрены классификация, клиническая картина и клинические типы дисфункции большого дуоденального сосочка (БДС), методы диагностики, включая дифференциальную диагностику функциональных и органических поражений сфинктера БДС, и подходы к лечению.
An examination was provided on classification, clinical picture and clinical types of dysfunction of major duodenal papilla (MDP), the methods of diagnostics, including differential diagnostics of the functional and organic failures of sphincter MDP, and approaches to the treatment.
Дисфункции большого дуоденального сосочка (БДС) — функциональные заболевания, проявляющиеся нарушением механизмов расслабления и сокращения сфинктера Одди с преобладанием повышения тонуса и спазма (гипермоторная, гиперкинетическая) или расслабления и атонии (гипомоторная, гипокинетическая), без органических и воспалительных изменений, вызывающие нарушение поступления желчи и панкреатического сока в двенадцатиперстную кишку.
Дискинезия желчных протоков обычно возникает в результате нарушения нейрогуморальной регуляции механизмов расслабления и сокращения сфинктеров Одди, Мартынова–Люткенса и Мирицци. В одних случаях преобладают атония общего желчного протока и спазм сфинктера Одди вследствие повышения тонуса симпатического отдела вегетативной нервной системы, в других — гипертония и гиперкинезия общего желчного протока при расслаблении упомянутого выше сфинктера, что связано с возбуждением блуждающего нерва. В клинической практике чаще встречается гипермоторная дискинезия. Причина — психогенное воздействие (эмоциональные перенапряжения, стрессы), нейроэндокринные расстройства, воспалительные заболевания желчного пузыря, поджелудочной железы, двенадцатиперстной кишки. Дисфункции БДС часто сочетаются с гипермоторными и гипомоторными дискинезиями желчного пузыря.
Классификация:
1. Дисфункция по гипертоническому типу:
2. Дисфункция по гипотоническому типу (недостаточность сфинктера Одди):
Клиника:
Клинические типы дисфункции БДС:
1. Билиарный (встречается чаще): характерны боли в эпигастрии и правом подреберье, иррадиирующие в спину, правую лопатку:
2. Панкреатический — боли в левом подреберье, иррадиируют в спину, уменьшаются при наклоне вперед, не отличаются от болей при остром панкреатите, могут сопровождаться повышением активности панкреатических ферментов при отсутствии причин (алкоголь, желчнокаменная болезнь):
3. Смешанный — боли в эпигастрии или опоясывающие, могут сочетаться с признаками как билиарного, так и панкреатического типа дисфункции.
Диагноз «гипертония сфинктера Одди» ставят в случаях, когда фаза закрытого сфинктера длится дольше 6 мин, а выделение желчи из общего желчного протока замедлено, прерывисто, иногда сопровождается сильной коликообразной болью в правом подреберье.
Недостаточность БДС — чаще всего бывает вторичной, у больных желчнокаменной болезнью, хроническим калькулезным холециститом, вследствие прохождения конкремента, воспаления поджелудочной железы, слизистой двенадцатиперстной кишки, при дуоденальной непроходимости. При дуоденальном зондировании сокращается фаза закрытого сфинктера Одди менее 1 мин или отмечается отсутствие фазы закрытия сфинктера, отсутствие тени желчного пузыря и протоков при холецистохолангиографии, заброс контрастного вещества в желчные протоки при рентгеноскопии желудка, наличие газа в желчных протоках, снижение показателей остаточного давления при холангиоманометрии, уменьшение времени поступления радиофармпрепарата в кишку менее 15–20 мин при гепатобилисцинтиграфии.
Диагностика
1. Трансабдоминальная ультрасонография. Ультразвуковой скрининговый метод обследования занимает ведущее место в диагностике дискинезий (табл.), позволяет с высокой точностью выявить:
Ультразвуковые признаки дискинезий:
2. Ультразвуковая холецистография. Дает возможность исследовать моторно-эвакуаторную функцию желчного пузыря в течение 1,5–2 часов от момента приема желчегонного завтрака до достижения первоначального объема. В норме через 30–40 мин после стимуляции желчный пузырь должен сократиться на 1/3–1/2 объема. Удлинение латентной фазы более 6 мин свидетельствует об усилении тонуса сфинктера Одди.
3. Динамическая гепатобилисцинтиграфия. Основана на регистрации временных показателей пассажа короткоживущих радионуклидов по билиарному тракту. Позволяет оценить поглотительно-выделительную функцию печени, накопительно-эвакуаторную функцию желчного пузыря (гипермоторная, гипомоторная), проходимость терминального отдела общего желчного протока, выявить обструкцию желчных путей, недостаточность, гипертонус, спазм сфинктера Одди, стеноз БДС, дифференцировать органические и функциональные нарушения при помощи пробы с Нитроглицерином или Церукалом. При гипертонусе сфинктера Одди отмечается замедление поступления препарата в двенадцатиперстную кишку после желчегонного завтрака. Этот метод наиболее точно позволяет установить тип дискинезии и степень функциональных нарушений.
4. Фракционное хроматическое дуоденальное зондирование. Дает информацию о:
5. Гастродуоденоскопия. Позволяет исключить органические поражения верхних отделов желудочно-кишечного тракта, оценить состояние БДС, поступление желчи.
6. Эндоскопическая ультрасонография. Позволяет более четко визуализировать терминальный отдел общего желчного протока, БДС, головку поджелудочной железы, место впадения вирсунгова протока с целью диагностики конкрементов, дифференциальной диагностики органических поражений БДС и гипертонуса.
7. Эндоскопическая ретроградная холангиопанкреатография. Метод прямого контрастирования желчных путей, позволяет выявить наличие конкрементов, стеноз БДС, расширение желчных путей, произвести прямую манометрию сфинктера Одди, играет большое значение в дифференциальной диагностике органических и функциональных заболеваний.
8. Компьютерная томография. Позволяет выявить органическое поражение печени и поджелудочной железы.
9. Лабораторная диагностика. При первичных дисфункциях лабораторные анализы не имеют отклонений от нормы, что имеет значение для дифференциальной диагностики. Транзиторное повышение уровня трансаминаз и панкреатических ферментов может отмечаться после приступа при дисфункции сфинктера Одди.
Лечение
Основная цель — восстановление нормального оттока желчи и панкреатического сока в двенадцатиперстную кишку.
Основные принципы лечения:
1) нормализация процессов нейрогуморальной регуляции механизмов желчевыделения — лечение неврозов, психотерапия, устранение гормональных расстройств, конфликтных ситуаций, отдых, правильный режим питания;
2) лечение заболеваний органов брюшной полости, которые являются источником патологических рефлексов на мускулатуру желчного пузыря и желчных протоков;
3) лечение дискинезии, которое определяется ее формой;
4) устранение диспептических проявлений.
Лечение при гипертонической форме дискинезии
1. Устранение невротических расстройств, коррекция вегетативных нарушений:
4. Прокинетики: Церукал (метоклопрамид) — 10 мг 3 раза в сутки за 1 час до еды.
5. Одестон (гимекромон) — обладает спазмолитическим действием, расслабляет сфинктер желчного пузыря, желчных протоков и сфинктер Одди, не влияя на моторику желчного пузыря — 200–400 мг 3 раза в сутки в течение 2–3 недель.
Лечение при гипотонической форме дискинезии
2. Холеретики — стимулируют желчеобразовательную функцию печени:
3. Оказывающие спазмолитическое и желчегонное действие:
4. Холекинетики — повышают тонус желчного пузыря, снижают тонус желчных путей:
6. «Слепой тюбаж» — дуоденальное зондирование и дуоденальное промывание с теплой минеральной водой, введение 20% раствора сорбита, что уменьшает или устраняет спазм сфинктеров, усиливает отток желчи — 2 раза в неделю.
Одестон эффективен в случаях одновременного наличия гипомоторной дисфункции желчного пузыря и гипермоторной дисфункции сфинктера Одди. При сочетании гиперкинетической, нормокинетической дисфункции желчного пузыря и гиперкинетической дисфункции сфинктера Одди эффективность терапии Но-шпой достигает 70–100%. При сочетании гипокинетической дисфункции желчного пузыря и гиперкинетической сфинктера Одди показано назначение Церукала или Мотилиума, возможно в сочетании с Но-шпой. При сочетании гипермоторной дисфункции желчного пузыря и гипомоторной сфинктера Одди эффективно назначение экстракта артишоков 300 мг 3 раза в сутки.
Спазмолитики являются основным медикаментозным средством для лечения гипертонических, гиперкинетических дисфункций желчного пузыря и сфинктера Одди при остром болевом приступе и болях в межприступный период. Миотропные спазмолитики оказывают целенаправленное воздействие на гладкую мускулатуру всей желчевыводящей системы. Результаты многочисленных исследований показали, что дротаверин (Но-шпа) является препаратом выбора из группы миотропных спазмолитиков, позволяет купировать болевой синдром, восстановить проходимость пузырного протока и нормальный отток желчи в двенадцатиперстную кишку, устранить диспептические нарушения. Механизм действия — ингибирование фосфодиэстеразы, блокирование Ca2+-каналов и кальмодулина, блокирование Na+-каналов, в результате снижение тонуса гладкой мускулатуры желчного пузыря и желчных протоков. Лекарственные формы: для парентерального применения — ампулы 2 мл (40 мг) дротаверина, для приема внутрь — 1 таблетка препарата Но-Шпа (40 мг дротаверина), 1 таблетка препарата Но-Шпа форте (80 мг дротаверина).
Преимущества препарата Но-Шпа:
Таким образом, обзор результатов многочисленных клинических исследований свидетельствует, что Но-шпа является эффективным препаратом для быстрого купирования спазмов и болей при гипертонических, гиперкинетических формах дискинезии желчного пузыря и сфинктера Одди.
Литература
А. С. Воротынцев, кандидат медицинских наук, доцент
ГБОУ ВПО Первый МГМУ им. И. М. Сеченова Минздравсоцразвития России, Москва



_500.gif)